Žodynėlis
A
Achromatopsija
ACHROMATOPSIJA – tai neprogresuojantis paveldimas regos sutrikimas, pasireiškiantis spalvinio jutimo nebuvimu. Tokiu atveju visos matomo spektro dalys yra pilkos, tik skirtingo šviesumo.
Tipinė achromatopsija, dar vadinama stiebelių monochromatizmu, pasižymi spalvų neskyrimu, mažu regos aštrumu (paprastai <0.1), nistagmu (nevalingi akių judesiai), centrine skotoma (akipočio defektu centre) bei ryškių spalvų nemėgimu. Ji pasitaiko apie 1 naujagimiui iš 40 000 ir yra paveldima autosominiu recesyviniu keliu. Tai reiškia, kad vaikas turėtų šį spalvų suvokimo defektą, abu tėvai turi būti pakitimą lemiančio geno nešiotojai (viso žinomi 4 atsakingi genai). Su kiekvienu nėštumu tokie tėvai turi 25% riziką susilaukti achromatopsiją turinčio vaiko. Paplitimas skiriasi įvairiose pasaulio dalyse ir dažnesnis ten, kur priimtinos santuokos tarp artimų giminaičių.
Tinklainėje esti dviejų tipų šviesai jautrios ląstelės – kūgeliai ir stiebeliai. Už spalvų juslę bei matymą šviesoje atsakingi kūgeliai, kurie yra trijų rūšių priklausomai nuo to, kokio spektro spinduliams yra jautrūs (žaliai, raudonai, mėlynai). Esant achromatopsijai, nefunkcionuoja visų tipų kūgeliai, todėl nėra suvokiamos visos spalvos ir pasaulis atrodo pilkas. Būdinga, kad matymas tokiems asmenims yra geresnis prietemoje, nei dienos šviesoje.
Atipinė achromatopsija – kūgelių monochromatizmas – ypatingai reta patologija, pasitaikanti 1 iš 1 000 000 atvejų (ar net rečiau). Tokiu atveju regos aštrumas esti geras, bet splavos nėra suvokiamos.
Įtarus spalvų juslės sutrikimą atliekami spalvų juslės testai (dažniausiai Ishihara testas), kūgelių disfunkcija patvirtinama elektroretinografijos pagalba.
Adenovirusinė infekcija
Adenovirusas – tai dvigubos grandinės DNR virusas, apie 70-90 nm dydžio, pirmą kartą išskirtas iš adenoidų audinio 1950-aisiais. Tai labai atsparus bei lengvai užkrečiamas virusas, plačiai paplitęs žmonių bei gyvūnų tarpe, lengvai išgyvenantis be šeimininko. 52 adenoviruso serotipai sukelia eilę virusinių sindromų, tačiau dalis adenovirusinių infekcijų yra asimptominės. Virusas gali būti perduodamas per junginės išskyras, kraują, oro lašeliniu keliu bei fekaliniu-oraliniu keliu. Adenovirusinės infekcijos gali būti pavienės ar sukelti epidemijos protrūkius. Infekcijos vieta paprastai sutampa su viruso patekimo į organizmą vieta.
Žmogui adenovirusinė infekcija dažniausiai pasireiškia kaip:
- ūmus kvėpavimo takų uždegimas – pasitaiko dažniau žiemos ir pavasario mėnesiais, kaip ir kitos virusinės infekcijos. Dažniausiai sukelia 1, 2, 5, 6 adenovirusų tipai. Liga pasireiškia karščiavimu, kosuliu, gerklės skausmu, sloga. Kartais infekcija išplinta sukeldama tracheobronchitą, bronchiolitą, plaučių uždegimą. Retais atvejais plaučių uždegimas baigiasi mirtimi – naujagimių bei imunodeficito sindromą turinčių pacientų tarpe;
- konjunktyvitas - dažniausiai į akių junginę sukėlėjas patenka kontakto būdu per rankas, užkrėstus rankšluosčius, nepakankamai chloruotą baseino vandenį. Inkubacinis periodas yra apie 4-10 dienų. Prasidėjus konjunktyvitui, sergantis žmogus dar 12 dienų gali platinti virusą aplinkoje. Priklausomai nuo junginės uždegimą sukėlusio viruso tipo yra skiriami du sindromai:
- faringokonjunktyvalinė karštinė – ja dažniau serga vaikai, kartu stebima viršutinių kvėpavimo takų infekcija, karščiavimas. Akys labai parausta, paburksta vokai, atsiranda vandeningos išskyros, šviesos baimė, kraujosrūvos, pseudomembranos, kartais gali būti pažeidžiama ir ragena, padidėja paausio limfmazgiai. Liga tęsiasi apie porą savaičių;
- epideminis keratokonjunktyvitas – paprastai prasideda vienoje akyje, bet dažnai po trumpo laiko parausta ir kita akis. Požymiai panašūs į faringokunjunktyvalinės kartštinės, tik nėra bendrinių simptomų. Ragenoje pakitimai atsiranda iki 80% atvejų, susiformavę subepiteliniai infiltratai gali išlikti keletą mėnesių ar net metų;
- gastroenteritas (žarnyno uždegimas) – jį sukelia dažniausiai 40 bei 41 serotipo virusai. Pasireiškia karščiavimu bei viduriavimu, kuris gali tęstis 1-2 savaites. Dažniau pasitaiko kūdikių tarpe, bet gali būti nustatomas ir suaugusiems asmenims;
- ūmus hemoraginis cistitas – jį sukelia 11 ir 21 serotipo virusai. Bendrai pasitaiko retai, dažniau 5-15 m. vaikų tarpe bei esant imunodeficito būklėms (po organų transplantacijos, sergant AIDS). Pasireiškia šlapinimosi sutrikimais, kraujingu šlapinimusi, kuris tęsiasi apie 3 dienas. Retais atvejais vystosi inkstų uždegimas.
Adenovirusinės infekcijos gydymas yra simptominis. Antivirusiniai vaistai kartais skiriami esant imunodeficito būklėms, tačiau jų efektyvumas bei skyrimo tikslingumas vis dar yra diskutuojamas.
Adie toninis vyzdys
Vyzdžio išsiplėtimas dėl vyzdį sutraukiančio raumens inervacijos sutrikimo. Tai gali sukelti akiduobės trauma, infekcija, diabetas, tačiau dažniausiai priežastis lieka neaiški. Dažniau pasitaiko jaunų suaugusiųjų žmonių, ypač moterų, tarpe. Kartais kartu su vyzdžio išsiplėtimu išnyksta giliųjų sausgyslių refleksai (kelių bei alkūnių). Tada patologija vadinama Adie sindromu.
Adie vyzdys paprastai yra vienpusis (iki 80% atvejų). Pastebima, kad vyzdžiai yra skirtingo dydžio, ypač šviesioje patalpoje, kartais gali sutrikti matymas, ypač iš arti. Pakitęs platesnis vyzdys mažai arba visai nereaguoja į šviesą, lėtai susitraukia konverguojant, ir lėtai vėl plečiasi. Būdinga savybė – ypač jautri reakcija į silpnus cholinerginius preparatus. Ši ypatybė naudojama ir nustatant diagnozę – sulašinus į abi akis stipriai skiesto pilokarpino tirpalo, po 10-15 min. pakitęs vyzdys susitraukia žymiai labiau nei sveikasis.
Adie vyzdys nėra specifiškai gydomas. Kartais per ilgą laiką pakitęs vyzdys susitraukia. Kosmetiniam vaizdui bei akomodacijai pagerinti galima naudoti silpnos koncentracijos pilokarpino tirpalą.
Aferentinis vyzdžio defektas
AFERENTINIS VYZDŽIO DEFEKTAS – Marcus-Gunn vyzdys – tai svarbus ir objektyvus regėjimo sistemos ligų simptomas. Reliatyvų aferentinio vyzdžio defektą (RAVD) galima nustatyti ir nesąmoningam pacientui. Testas atliekamas pritamsintame kambaryje – tai lemia nedidelį natūralų vyzdžių išsiplėtimą. Šviesos šaltinis nukreipiamas tai į vieną, tai į kitą vyzdį. Kai nėra RAVD, pašvietus į bet kurį vyzdį susitraukia abiejų akių vyzdžiai. Esant RAVD, pašvietus į sveiką akį susitraukia abu vyzdžiai, o pašvietus į pažeistą akį, stebimas vyzdžių išsiplėtimas vietoj susiaurėjimo. Esant nedideliam defektui, pradžioje gali būti stebimas trumpas vyzdžių susiaurėjimas, o po to išiplėtimas.
RAVD paprastai atsiranda esant žymiam vienos akies tinklainės ar regos nervo pažeidimui. Jei pažeidimas ryškus abiejose akyse, RAVD nenustatomas, t.y. nėra abipusio RAVD. Žymus akių pažeidimas nesukelia vyzdžių dydžio asimetrijos, jų reakcija į šviesą normali.
Priežastys, galinčios lemti RAVD yra:
- Regos nervo ligos (vienos akies): regos nervo neuritas, išeminės optinės neuropatijos, glaukoma, trauminė optinė neuropatija (akies, akiduobės ar galvos traumos, pažeidžiančios regos nervą), regos nervo augliai, akiduobės ligos (endokrininė oftalmopatija, akiduobės augliai), radiacinė neuropatija, regos nervo atrofija.
- Tinklainės ligos: išeminės tinklainės ligos (tinklainės trombozė, arterijos embolija), išeminis akies sindromas, plati tinklainės atšoka ar kartu atšokusi geltonoji dėmė, toli pažengusi geltonos dėmės degeneracija, tinklainės bei gyslainės augliai (retinoblastoma, melanoma), labai išplitusi tinklainės infekcija (citomegalovirusinė, herpetinė).
- Gili ambliopija (paparstai regos aštrumas < 0.05).
Kitos blogo regėjimo priežastys, niekada nesukeliančios RAVD, yra: refrakcijos ydos, net labai didelės, stiklakūnio kraujosrūva, katarakta – net labai intensyvi, kraujas priekinėje kameroje, akies judinamųjų nervų paralyžius.
Akies atitraukiamasis nervas
AKIES ATITRAUKIAMASIS NERVAS – (VI galvinis nervas, n.abducens) yra motorinis nervas, įnervuojantis tiesųjį išorinį akies raumenį. Šis raumuo suka akį išorėn, t.y. link smilkinio. Pažeidus šį nervą vystosi tiesiojo išorinio raumens paralyžius: akis nukrypsta į vidų, neįmanoma jos pasukti išorėn, atsiranda binokulinė horizontali dipliopija (matomi du vaizdai vienas šalia kito, dvejinimasis išnyksta uždengus vieną akį), kuri labiausiai ryški žvelgiant į pažeisto raumens pusę.
Kai pažeidžiamas nervo branduolys ir jį juosianti veidinio nervo intracerebrinė šaknelė, būna Fovilio sindromas: pažeidimo pusėje paralyžuotas tiesus išorinis akies raumuo, yra žvilgsnio paralyžius, mimikos raumenų paralyžius bei veido analgezija (dėl VII n. pažeidimo), Hornerio sindromas bei kurtumas. Millard-Gubler sindromas išsivysto pažeidus iš VI nervo branduolio išėjusias skaidulas, einančias per piramidinį (t.y. žievinį nugaros, tr. corticospinalis) laidą. Atsiranda VI nervo paralyžiaus požymiai, priešingos pusės hemiplegija (galūnių paralyžius) bei tilto (tai tam tikra smegenų dalis) pažeidimo simptomai.
Šio nervo pažeidimo priežastys: kraujagyslinės (diabetas, arterinė hipertenzija, aterosklerozė, insultas), trauma, padidėjęs intrakranijinis slėgis, aneurizma, meningioma, akustinė neuroma, nosiaryklės tumorai, peraugę kaukolės pamatą, išsėtinė sklerozė, galvos smegenų dangalų infekcija (meningitas). Vaikų amžiuje praeinantis paralyžius gali pasitaikyti po virusinės infekcijos, traumos, esant Gradenigo sindromui (šis susijęs su vidurinės ausies komplikuotu uždegimu, gali būti įtraukti V, VI, VII, VIII galviniai nervai).
Nustačius VI nervo paralyžių, atliekamas pilnas akių bei nefrologinis ištyrimas, kartais atliekamas kraujo tyrimas dėl uždegiminių ligų bei magnetinis branduolių rezonansas.
Gydoma pirmiausia paralyžių sukėlusi priežastis. Jei tai trauma ar kraujagyslinės priežastys, būklė stebima iki 6 mėnesių, nes daliai žmonių per tą laiką funkcija atsistato. Esant trauminiam atitraukiamojo nervo paralyžiui, spontaninis pagerėjimas stebimas iki 80% atvejų esant vienos pusės pažeidimui ir iki 40% atvejų esant abipusiam pažeidimui. Šiame laikotarpyje sumažinti dvejinimuisi gali būti naudojamos klijuojamos prizmės ant akinių stiklo. Jei akies nukrypimas išlieka, atliekamas chirurginis žvairumo gydymas.
Akies judinamasis nervas
AKIES JUDINAMASIS NERVAS (III galvinis nervas, n.oculomotorius) – tai mišrus nervas, kurį sudaro motorinės ir vegetacinės (parasimpatinės) skaidulos. Motorinės skaidulos įnervuoja penkis raumenis: viršutinio voko keliamąjį raumenį (m. levator palpebrae superior), tiesųjį viršutinį akies raumenį (m. rectus superior), tiesųjį vidinį (m.rectus medialis) bei tiesųjį apatinį (m.rectus inferior) raumenis bei apatinį įstrižinį raumenį (m. obliquus inferior). Taigi, šio nervo įnervuojami raumenys kelia viršutinį voką, suka akį aukštyn, žemyn, link nosies. Parasimpatinės skaidulos keliauja į vyzdį sutraukiantį raumenį (m.sphincter pupillae) bei krumplyno raumenį (m.ciliaris) ir sąlygoja vyzdžio susitraukimą bei akomodaciją.
Akies judinamojo nervo pažeidimo priežastys:
- Kraujagyslinės ligos – diabetas, arterinė hipertenzija – sukelia motorinių skaidulų paralyžių ir akies judesių sutrikimą;
- Galvos trauma;
- Smegenų arterijų aneurizma (patologinis išsiplėtimas) sukelia skausmingą pilną III nervo paralyžių;
- Idiopatinis III nervo paralyžius – iki ketvirtadalio visų atvejų nervo pažeidimo priežastis lieka neaiški;
- Kitos priežastys – vaskulitas (kraujagyslių uždegimas), demielinizuojančios ligos, oftalmopleginė migrena, hipofizio apopleksija, augliai, Tolosa-Hunt sindromas, karotido-kaverninė fistulė – tokiu atveju dažnai pažeidžiami ir kiti galviniai nervai, kaip IV, VI, V nervo pirma šaka.
Esant akies judinamojo nervo paralyžiui: žmogus negali pasukti akies į vidų, aukštyn bei žemyn, žiūrint tiesiai akis nedaug nukrypusi link smilkinio, nusileidęs viršutinis vokas, išsiplėtęs vyzdys (nereaguojantis ar minimaliai reaguojantis į šviesą), sutrikusi akomodacija (sunku skaityti smulkų šriftą). Dėl judesių sutrikimo atsiranda dvejinimasis, kuris išnyksta užmerkus vieną akį. Priklausomai nuo nervo pažeidimo vietos, gali atsirasti visi simptomai kartu ar tik kai kurie.
Kai pažeidimas atsiranda iš nervo branduolio išėjusioms skaiduloms keliaujant per raudonąjį branduolį (vidurinėse smegenyse), išsivysto Benedikto sindromas (III nervo paralyžius ir priešingos pusės hemitremoras), o per smegenų kojytes – Wėberio sindromas (III nervo paralyžius ir priešingos pusės hemiparezė).
Akies judinamojo nervo paralyžiaus gydymo taktika priklauso nuo klinikos bei įtariamos priežasties. Esant galvos traumai, įtarus smegenų arterijų aneurizmą, pacientą konsultuoja neurochirurgai dėl chirurginio gydymo. Jei nervo pažeidimo priežastys susiję su bloga kraujotaka (diabetas, arterinė hipertenzija), akių simptomai dažnai išnyksta savaime per 3-6 mėnesius, o gydoma nervo pažeidimą sukėlusi priežastis.
Akies judinamieji raumenys
AKIES JUDINAMIEJI RAUMENYS – tai išoriniai akies raumenys, sukiojantys akies obuolį įvairiomis kryptimis. Yra šeši akies judinamieji raumenys:
- vidinis tiesusis raumuo (m. rectus medialis), kreipiantis akį į vidų, link nosies (tai vadinama addukcija);
- išorinis tiesusis raumuo (m.rectus lateralis), kreipiantis akį išorėn, smilkinio kryptimi (abdukcija);
- viršutinis tiesusis raumuo (m.rectus superior), keliantis akį į viršų; taip pat dalyvauja sukant akį link nosies (intorsija) bei žiūrint į vidų (addukcija);
- apatinis tiesusis raumuo (m.rectus inferior) kreipia akį žemyn; tai pat dalyvauja sukant akį išorėn (ekstorsija) bei žiūrint link nosies (addukcija);
- viršutinis įstrižinis raumuo (m.obliquous superior ) – jo pagrindinė funkcija yra sukti akį į vidų (intorsija), antrinės funkcijos yra kreipimas žemyn ir išorėn (abdukcija);
- apatinis įstrižinis raumuo – jo pagrindinė funkcija yra ekstorsija, akies sukimas išorėn, antrinės funkcijos yra kelti akį aukštyn ir kreipti išorėn.
Akies judinamuosius raumenis įnervuoja trys galviniai nervai. Viršutinį įstrižinį raumenį įnervuoja IV galvinis nervas, n.trochlearis, išorinį tiesųjį – VI galvinis nervas, n.abducens, o kiti raumenys yra įnervuojami III galvinio nervo, n.oculomotorius.
Visi išoriniai akies raumenys, išskyrus apatinį įstrižąjį, akiduobėje suformuoja tarsi kūgį. Kūgio viršūnė esti užpakalinėje akiduobės dalyje, o pagrindas – raumenų prisitvirtinimo prie akies obuolio vietos. Kūgio viršūnėje yra sausgyslinis žiedas, vadinamas Cino žiedu. Per jį praeina regimasis nervas, akies arterija bei vena. Viršutinis įstrižasis raumuo, prieš prisitvirtindamas prie akies obuolio, praeina per sausgyslinę akiduobės nosinėje pusėje esančią ataugėlę, vadinamą skridiniu. Apatinis įstrižasis raumuo prasideda nedidelėje akiduobės įduboje, esančioje vidinėje kaulinės akiduobės pusėje.
Akiplotis
AKIPLOTIS – žmogaus regimasis laukas. Tai visa sritis, kurią akis gali matyti žiūrėdama tiesiai į priekį.
Akipločio tyrimo metodas vadinamas perimetrija, kuri savo ruožtu gali būti statinė ir kinetinė. Dažniausiai šiuo metu naudojami kompiuteriniai perimetrai, leidžiantys pasirinkti optimalią akipločio tyrimo programą priklausomai nuo įtariamos patologijos, išsaugoti duomenis bei atlikti statistinę pokyčių analizę.
Normoje matymo laukas iš nosies pusės yra apie 60°, iš temporalinės (išorinės) pusės ~ 90°, į viršų ~55°, apačioje ~60°. Apie 15° nuo fiksacijos taško yra fiziologinė ~6° skotoma (nedidelis akipločio defektukas), atitinkanti regos nervo disko vietą. Ji susiformuoja, nes regos nervo išėjimo iš akies vietoje nėra šviesai jautrių elementų.
Akipločio pakitimai gali atsirasti dėl akių, regos nervo ar galvos smegenų ligų ir pasireikšti regėjimo lauko susiaurėjimu ar daliniu iškritimu (skotoma). Priklausomai nuo regos kelio pažeidimo vietos, atsiranda ir būdingi specifiniai pokyčiai. Esant regos nervo uždegimui, pirmi būdingi pokyčiai atsiranda akipločio centre, ir pasireiškia paracentrinėm ar centrinėm skotomom. Pažeidus regimosios kryžmės centrinę dalį, atsiranda bitemporaliniai (žmogus nemato abiejų akių išorinių laukų) defektai , o išorę – binazaliniai. Kai pažeidžiamas regimasis laidas, iškrenta abiejų akių vienos pusės laukas, pvz. pažeidus kairįjį regimąjį laidą, žmogus nemato abiem akim dešiniosios pusės.
Akis
AKIS – tai regėjimo analizatoriaus periferinė dalis. Per akis žmogus gauna daugiausia visos jutimo organais gaunamos informacijos.
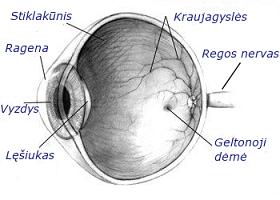
Šaltinis: www.wikipedia.org
Akies obuolys yra beveik sferinės formos, vidutiniškai 24 mm ilgio. Jis randasi akiduobėje ir yra tarsi „pakibęs“ ant regimojo nervo. Akies vidus užpildytas stiklakūniu, kuris palaiko akies obuolio formą. Sienelę sudaro trys sluoksniai:
- Išorinis skaidulinis sluoksnis – tai apie 1 mm storio odena, priekyje pereinanti į skaidrią, apie 0,5 mm storio rageną. Odenos perėjimo į rageną vieta vadinama limbu.
- Vidurinis kraujagyslinis dangalas, kurį savo ruožtu sudaro: gyslainė (kraujagyslinis darinys, kurio pagrindinė funkcija – aprūpinti akį reikalingomis medžiagomis), krumplynas (jis keičia lęšiuko formą taip dalyvaudamas akomodacijoje, bei dalyvauja intraokulinio skysčio gamyboje), rainelė (kontroliuoja patenkančio į akį šviesos srauto kiekį).
- Vidinis sluoksnis – tinklainė – apie 0,3 mm storio, joje išsidėstę šviesai jautrios ląstelės – kūgeliai bei stiebeliai. Jautriausia šviesai yra centrinė, apie 1,5 mm pločio dalis. Nuo jos ~4,5 mm link nosies randasi regos nervo diskas – tai regimojo nervo išėjimo iš akies vieta.
Tarp ragenos ir rainelės bei lęšiuko ir rainelės susiformuoja dvi kameros, užpildytos akies skysčiu.
Krentantys į akį šviesos spinduliai yra laužiami ragenos bei lęšiuko (bendra akies laužiamoji galia yra apie 59D), ir perėję per stiklakūnį susikerta tinklainėje. Iš čia regimasis impulsas nervinėmis skaidulomis keliauja į regimuosius centrus galvos smegenyse.
Akispūdis
AKISPŪDIS – dėl nuolatinės skysčių apytakos akies viduje susidarantis spaudimas. Akies skystį gamina krumplyno ataugos. 80% viso akies skysčio aktyvios sekrecijos būdu pagamina nepigmentinio krumplyno epitelio ląstelės, nepriklausomai nuo akispūdžio dydžio. Likę 20% pasyviai išsiskiria ultrafiltracijos ir difuzijos būdu, priklausomai nuo krumplyno kapiliaruose esančio kraujo spaudimo, plazmos onkolinio spaudimo bei intraokulinio spaudimo.
Labai padidėjus akispūdžiui, pasyvi skysčio sekrecija sumažėja. Pagamintas akies skystis iš užpakalinės kameros per vyzdį nuteka į priekinę kamerą, kurioje randasi akies skysčio nutekėjimo struktūros. Pagrindinis akies skysčio kiekis, iki 90%, nuteka per priekinės kameros kampe esančią drenažinę sistemą – per trabekulinį tinklą į Šlemo kanalą, o iš jo - į episklerines venas. Likę 10% nuteka uveoskleraliniu keliu per krumplyno, odenos, gyslainės venas.
Akispūdis priklauso nuo akies skysčio gamybos, nutekėjimo bei spaudimo episklerinėse venose. Bendrai populiacijoje akispūdis būna nuo 10-11 iki 21 mmHg, jo dydis gali svyruoti priklausomai nuo paros laiko (paprastai didžiausias ryte, galimi svyravimai iki 4mmHg), širdies dažnio ir kitų faktorių. Akispūdis dažnai yra skirtingas tarp akių, bet šis skirtumas paprastai neviršija 3mmHg. Sergant glaukoma, paprastai nustatomas padidėjęs akių spaudimas, tačiau glaukoma gali būti diagnozuota ir esant normaliam akių spaudimui, o vien tik padidėjęs akių spaudimas dar nebūtinai yra glaukomos požymis.
Akių dugnas
AKIŲ DUGNAS – tai vidinė akies dalis, išklota tinklaine – šviesai jautria plėvele. Akių dugno tyrimas atliekamas naudojant prietaisus – oftalmoskopus (yra veidrodinis oftalmoskopas, atvirkščio vaizdo binokulinis oftalmoskopas, tiesaus vaizdo oftalmoskopas) ar naudojant plyšinę lempą bei specialius lęšius. Tiriant akių dugną vertinamas regos nervo diskas, geltonoji dėmė, kraujagyslės bei tinklainė.
Normoje regos nervo diskas yra apie 1,5 mm skersmens apvalus ar kiek ovalo formos, rausvas, aiškiom ribom, šiek tiek link nosies nuo centrinės geltonosios dėmės. Jo centre esti kraujagyslių pluoštelis bei centrinė įduba – regos nervo disko ekskavacija. Esant regos nervo disko paburkimui, ribos tampa neaiškios, pats diskas prominuoja, padidėja, venos išsiplečia. Tokius pakitimus sukelia padidėjęs spaudimas galvos smegenyse dėl auglių, uždegimo ar kitų ligų. Esant regos nervo disko atrofijai (nykimui) diskas atrodo baltas ar pilkšvas, kraujagyslės siauros. Atrofija atsiranda po regos nervo sužalojimo, užsitęsusio uždegimo ar paburkimo, esant hipofizės navikui ar kt. patologijai.
Geltonoji dėmė – tai ovalo formos, apie 5 mm diametro sritis užpakaliniame akies poliuje. Geltoną spalvą šiai sričiai suteikia ląstelėse esantis ksantofilinis pigmentas. Geltonos dėmės centre esti įduba – fovea, kuri yra apie 1,5 mm skersmens ir tiriant akių dugną atpažįstama iš ovalo formos refleksinio švytėjimo. Pačiame fovea centre yra duobutė – foveola, 0,35 mm diametro sritis. Tai jautriausia šviesai tinklainės dalis, taip pat ir ploniausia, nes ją sudaro tik šviesai jautrios ląstelės- kūgeliai. Pokyčius geltonoje dėmėje gali sąlygoti uždegiminės, amžinės distrofinės, kraujo apytakos ligos.
Kartu su regos nervu bei geltonąja dėme užpakaliniame poliuje matomos tinklainės kraujagyslės, įeinančios beveik per regos nevo disko vidurį bei toliau besišakojančios. Apie 1,5 mm sritis apie geltonąją dėmę kraujagyslių neturi. Vertinamas arterijų bei venų santykis, kraujagyslių spindis bei atspindžiai, vingiuotumas.
Tiriant akių dugną galima nustatyti daugelį akies ligų ar pagal esančius pakitimus įtarti kitų sistemų pokyčius, bendras ligas.
Akloji dėmė
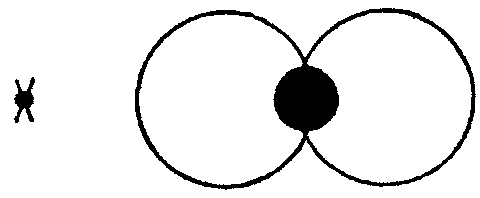
Jei jums pasakys, kad jūsų regėjimo lauke yra sklypelis, kurio visiškai nematote, nors jis yra tiesiai prieš jus, tuo, žinoma, nepatikėsite. Ar gali būti, kad visą gyvenimą nepastebėtume tokio didelio savo regėjimo trūkumo?
Moksline kalba AKLOJI DĖMĖ – fiziologinė paracentrinė skotoma, kuri randasi 15° nuo fiksacijos taško ir apima apie 6° sritį. Ši vieta atitinka regimojo nervo disko vietą – čia nėra šviesai jautrių elementų (fotoreceptorių), todėl į šią vietą krentančio vaizdo žmogus nemato. Pats žmogus nesuvokia šios skotomos buvimo, nes fiksuojant objektą vienoje akyje vaizdas krenta į regimojo nervo disko vietą (kur jis nesuvokiamas), o kitoje – ant tinklainės jautriosios dalies – iš čia ir siunčiamas impulsas į galvos smegenų žievę. Kartais aklosios dėmės ribos išsiplečia vykstant patologiniams procesams regos nervo diske – esant regos nervo disko paburkimui, glaukomai.
Nelabai aišku? Tuomet štai jums paprastas testas.
Laikykite šį paveiksliuką apie 20 centimetrų atstume nuo jūsų dešiniosios akies (uždengę kairiąją) ir žiūrėkite į kryželį, esantį kairėje. Lėtai artinkite piešinį prie akies: būtinai bus momentas, kai didelė juoda dėmė apskritimų susikirtime išnyks be pėdsakų! Jos nematysite, nors ji bus jūsų regėjimo lauko ribose, o abu apskritimai į dešinę ir į kairę nuo jos bus ryškiai matomi.
Juodos skylės mūsų regėjimo lauke nepastebime dėl ilgalaikio įpročio. Vaizduotė nejučiomis užpildo šią spragą aplinkinio fono smulkmenomis.
Jei nešiojate akinius, galite padaryti tokį bandymą: prilipdykite ant akinių stiklo popieriaus gabaliuką (ne pačiame viduryje, o iš šono). Pirmąsias dienas popieriukas trukdys žiūrėti; bet praeis savaitė kita, ir taip priprasite prie jo, kad net nebepastebėsite jo. Beje, šita gerai žino kiekvienas, kuriam yra tekę nešioti akinius su įskilusiu stiklu: įskilimas pastebimas tik pirmomis dienomis. Lygiai taip pat dėl ilgalaikio įpročio nepastebime mūsų akies aklosios dėmės. Be to, abi aklosios dėmės atitinka skirtingas kiekvienos akies regėjimo lauko vietas, tad žiūrint abiem akim nėra spragos bendrame jų regėjimo lauke.
Akomodacija
AKOMODACIJA – akies sugebėjimas ryškiai matyti objektus įvairiu atstumu, keičiant lęšiuko išgaubtumą bei laužiamąją galią.
Akomodacija – aktyvus procesas, kuriame dalyvauja du pagrindiniai elementai – krumplyno raumuo bei lęšiukas. Akies viduje esantis lęšiukas tarsi kabo ant saitų, kurie kitu galu tvirtinasi prie krumplyno raumens. Perkėlus žvilgsnį iš tolio į artį, į tinklainę krentantis vaizdas tampa neryškus. Tada įsijungia tam tikri neurologiniai mechanizmai, kurie sukelia krumplyno raumens susitraukimą. Dėl to atsipalaiduoja lęšiuką laikantys saitai, ir lęšiukas pasyviai labiau išsigaubia – didėja jo laužiamoji galia, todėl artimas vaizdas tampa ryškus.
Akomoduojant taip pat siaurėja akių vyzdys, nes jo sutraukiamąjį raumenį ir krumplyno raumenį įnervuoja tas pats nervas. Procesas labai greitas, todėl mes to nesuvokiame. Vėl pažvelgus į tolį vyksta atvirkštinis procesas, ir krumplyno raumeniui atsipalaidavus, saitai įsitempia, o lęšiuko gaubtumas ir laužiamoji galia mažėja.
Su amžiumi akomodacijos galia mažėja – tai lemia lęšiuko kietėjimas ir elastingumo mažėjimas. Todėl apie 45-uosius gyvenimo metus žmogui prireikia skaitymo akinių – be jų artimas regėjimas tampa neryškus. Tai vadinama presbiopija, arba kitaip – senatvine toliaregyste. Šis procesas yra fiziologinis. Tačiau kartais nustatomi ir patologiniai akomodacijos pakitimai - akomodacijos spazmas bei paralyžius. Akomodacijos spazmą lemia neadekvačiai stipriai susitraukęs krumplyno raumuo – perkėlus žvilgsnį į tolį jis nesugeba pilnai atsipalaiduoti ir tolimas vaizdas būna neryškus. Tokią situaciją gali išprovokuoti nekoreguota refrakcijos yda, ilgas artimas smulkus darbas, kai kurie sistemiškai ar vietiškai naudojami vaistai, neurologinės problemos.
Akomodacijos nepakankamumas ar paralyžius atsiranda iš dalies ar pilnai išnykus krumplyno raumens gebėjimui susitraukti. Tokiu atveju vaizdas iš arti neryškus, gali atsirasti akių nuovargis. Akomodacijos paralyžiaus priežastys įvairios: akių trauma, vyzdį plečiantys akių lašai, akiduobės ligos, nervų sistemos patologija.
Akomodacijos nepakankamumas
AKOMODACIJOS NEPAKANKAMUMAS – tai viena iš akomodacijos anomalijų, kai akomodacijos galimybės yra mažesnės nei tikėtinos pagal žmogaus amžių. Pagrindinis nusiskundimas esant šiai patologijai yra akių nuovargis žiūrint iš arti ar tiesiog prastas artimas matymas. Išskiriama subkategorija – akomodacijos paralyžius, kai krumplyno raumuo iš dalies ar visiškai nesugeba susitraukti. Ši būsena dažniausiai susijusi su organiniais akių ar akiduobės pokyčiais bei galvos trauma.
Akomodacijos nepakankamumas gali būti susijęs su įvairių vaistų ar medžiagų naudojimu bei kai kuriomis ligomis. Akomodaciją gali apsunkinti centrinę nervų sistemą veikiančių vaistų, alkoholio, antihistamininių preparatų naudojimas. Abipusį akomodacijos nepakankamumą gali sąlygoti galvos smegenų augliai, polineuropatija, encefalitas, cukrinis diabetas, mažakraujystė, išsėtinė sklerozė, vienpusį – akių uždegimas (iridociklitas), akies augliai ar trauma, Adie sindromas, Hornerio sindromas.
Akomodacijos spazmas
AKOMODACIJOS SPAZMAS – tai stiprus neadekvatus krumplyno raumens susitraukimas. Dažniausiai pasitaiko vaikams ir jauniems žmonėms.
Priežastys įvairios: nekoreguota refrakcijos yda, ilgai užtrukęs smulkus darbas iš arti, akių trauma, kai kurie akių lašai, psichoneurologinės problemos, sistemiškai vartojami vaistai. Toks žmogus skundžiasi blogu matymu į tolį, nes susitraukęs krumplyno raumuo perkėlus žvilgsnį į tolį nesugeba atsipalaiduoti. Tiriant pacientą nustatomas blogas regėjimas į tolį, kartais ir iš arti, regėjimas gali būti koreguojamas minusiniais lęšiais, kaip esant trumparegystei. Tačiau išplėtus vyzdį ir medikamentais atpalaidavus krumplyno raumenį rega į tolį pagerėja. Tokia būsena dar vadinama pseudomiopija. Akomodacijos spazmui esant, svarbu koreguoti esamą refrakcijos ydą, laikytis tinkamo regimojo darbo režimo, vaikams skiriama akių mankšta.
Albinizmas
ALBINIZMAS – tai paveldimų ligų grupė, kuriai būdingas pigmento melanino sintezės sutrikimas – odoje, akyse, plaukuose šio pigmento nėra ar yra labai mažai. Vienokia ar kitokia albinizmo forma pasitaiko maždaug vienam iš 17000 žmonių. Jis gali būti nustatomas vaikams, kurių tėvai neturi šio sutrikimo požymių, tačiau yra specifinio geno nešiotojai.
Yra skiriamos dvi albinizmo formos:
- Akių-odos albinizmas, kuriam esant pigmento nėra ar yra labai mažai odoje, plaukuose, akyse. Jis dar skiriamas į tirozinazei neigiamą ir teigiamą. Pirmuoju atveju pigmento melanino visai nėra sintetinama ir toks žmogus turi labai šviesią odą bei baltus plaukus, pigmento nėra visose akies struktūrose, matymas paprastai <0.1, būdingas nistagmas, žvairumas, stereo matymo nebuvimas. Tirozinazei teigiamais atvejais melaninas yra gaminamas įvairiais kiekiais, ir nuo to priklauso išoriniai požymiai. Akių-odos albinizmas paveldimas autosominiu recesyviniu keliu – pasireiškia, kai abu tėvai yra albinizmo geno nešiotojai.
- Akių albinizmas – kai odos ir plaukų pigmentacija yra normali ar beveik normali, o pigmento trūkumas nustatomas tik akyse. Šios formos paveldėjimas susijęs su X chromosoma – tai yra jis nustatomas berniukams, kurių mama yra albinizmo geno nešiotoja. Kiekvienas tokios moters sūnus turi 1 iš 2 šansą paveldėti albinizmą sąlygojantį geną. Būdinga normali ar nedaug pakitus odos bei plaukų pigmentacija, o melanino trūkumas atsispindi tik akyse.
Albinizmui būdingi įvairūs akių simptomai, paprastai nustatomi ankstyvoje vaikystėje. Būdingas blogas matymas, didelis jautrumas šviesai, nistagmas, žvairumas. Matymo sutrikimas gali būti įvairus, nuo nedidelio sutrikimo iki faktiškai aklumo. Paprastai tų, kurių pigmento beveik nėra, matymas yra blogausias. Matymo sutrikimą lemia geltonos dėmės neišsivystymas, o ši sritis lemia centrinio matymo ryškumą. Rainelė, neturėdama pigmento, negali pakankamai apsaugoti akis nuo saulės šviesos. Būdingos įvairios refrakcijos ydos, dėl žvairumo ar refrakcijos ydų gali vystytis ambliopija.
Albinizmas nėra išgydomas, tačiau dauguma regos sutrikimų gali būti koreguojami. Refrakcijos ydos koreguojamos akiniais, žvairumas gydomas akiniais ar operacija, akių jautrumas gali būti sumažinamas akiniais, gydoma ambliopija. Oda turi būti ypatingai saugoma nuo saulės UV spindulių.
Alerginis konjunktyvitas
Alerginės akių ligos skiriamos į kelias grupes:
- sezoninis alerginis konjunktyvitas;
- vernalinis keratokonjunktyvitas (pavasarinis kataras);
- atopinis konjunktyvitas;
- gigantinių papilų konjunktyvitas.
Sezoninis alerginis konjunktyvitas pasireiškia paprastai tam tikru metų laiku. Jį sukelia ore esantys alergenai, dažniausiai žiedadulkės. Žiemą paprastai simptomai išnyksta. Nuolatinio alerginio konjunktyvito metu alergijos simptomai gali būti visus metus, juos sukelia namuose esantys alergenai, pvz. dulkių erkutės, gyvūnų plaukai ir kt. Gana dažnai nustatomos ir kitos alerginės ligos, pvz. bronchinė astma.
Vernalinis keratokonjunktyvitas (VK) – abipusis lėtinis alerginis uždegimas, pasireiškiantis vaikams, ypač berniukams bei jaunuoliams. Neretai nustatoma atopinių ligų istorija šeimoje, daugiau nei 90% atvejų VK sergantys žmonės turi ir kitų su atopija siejamų ligų, kaip egzema, astma, sezoninis alerginis rinitas.
Atopinis keratokonjunktyvitas (AK) pasireiškia abipusiu junginės ir vokų uždegimu, ir labai dažnai susijęs su atopiniu dermatitu. Apie 3% populiacijos serga atopiniu dermatitu, iš jų apie 25% nustatomas ir junginės uždegimas.
Alerginiam konjunktyvitui būdingas akių niežėjimas, ašarojimas, šviesos baimė, vokų paburkimas, nedidelis akių paraudimas, akių deginimo, svetimkūnio jausmas, vandeningos išskyros.
Atopiniam keratokonjunktyvitui būdingas vokų pažeidimas, o VK – pakitimai ragenoje.
Alerginių konjunktyvitų gydymui skiriamos priemonės:
- dirbtinės ašaros padeda pasišalinti alergenams bei uždegimo mediatoriams, šalti kompresai sumažina paburkimą bei niežėjimą;
- kraujagysles sutraukiantys preparatai sumažina akių paraudimą;
- antialerginiai (antihistamininiai bei putlių ląstelių stabilizatoriai) vaistai tiesiogiai veikia alerginės reakcijos mechanizmus ir sumažina niežėjimą ir akių paraudimą; gali būti naudojami ilgą laiką;
- kortikosteroidų lašai efektyviai mažina alergijos bei uždegimo simptomus, kiriami ūmiu periodu, nenaudojami ilgą laiką;
- nespecifiniai priešuždegiminiai lašai - slopindami uždegimą mažina paraudimą bei niežėjimą;
- kartais skiriamas gydymas ir sisteminiais priešalerginiais preparatais.
Esant sezoniniam ir nuolatiniam alerginiam konjunktyvitui svarbu vengti uždegimą sukeliančių alergenų, todėl paprastai alergologai atlieka tyrimus specifiniams alergenams nustatyti. Nustačius sukeliančius alergenus, gydymas pradedamas prieš konkrečių augalų žydėjimą, norint išvengti ryškaus sezoninio alerginio konjunktyvito paūmėjimo.
Ambliopija
AMBLIOPIJA – dar vadinama “akis tinginė“ – tai blogas vienos ar abiejų akių regėjimas nesant struktūrinių akies pakitimų. Regos nepagerina korekcijos priemonės. Įvairiais duomenimis - išsivysto 2-6% gyventojų.
Ambliopijos priežastys įvairios: optinių terpių neskaidrumas ( įgimta katarakta, ragenos drumstis), žvairumas, skirtingos abiejų akių regėjimo ydos, didelė regėjimo yda. Atsiradę ankstyvame vaikų amžiuje tokie pakitimai sutrikdo natūralų regos takų vystymąsi ir sąlygoja ambliopijos atsiradimą. Išgydoma ambliopija taip pat tik vaikams iki maždaug 10 metų amžiaus: šalinama ją sukėlusi priežastis, skiriami akiniai, akies dengimas ar akių pratimai.
Amslerio tinklelis
AMSLERIO TINKLELIS - tai nedidelis kvadrato formos popieriaus lapelis, statmenom linijom subraižytas į daugybę mažų kvadratėlių. Tai gali būti juodos linijos baltame fone ar baltos linijos juodame fone. Kvadrato centre yra baltas taškas. Šis tinklelis naudojamas įvertinti geltonosios dėmės funkcijai bei nustatyti centrinėms bei paracentrinėms skotomoms (akipločio defektukams). Testas atliekamas pacientui dėvint įprastus akinius ar vyresniame amžiuje - skaitymo akinius. Amslerio tinklelis laikomas 30 cm atstumu, uždengiama viena akis. Tiriamasis fiksuoja žvilgsnį į tašką centre (jei jo nesimato, reiškia yra centrinė skotoma, tada fiksuojama tiesiog tinklelio centre) ir vertina, ar matosi visi tinklelio kampai bei visi kvadratėliai, ar nėra jų iškritimo, ar visos linijos tiesios, nėra jų išsikraipymo ar nutrūkimų. Jei stebimi pakitimai, juos pieštuku galima apibrėžti.
Tai paprastas testas, kurį galima atlikti namuose – ypač esant senatvinei geltonosios dėmės degeneracijai ar esant pokyčiams tinklainėje dėl diabeto. Atsiradę pokyčiai teste gali parodyti geltonosios dėmės srities paburkimą – tokiu atveju reikėtų iš karto kreiptis į oftalmologą.
Amžinė geltonosios dėmės degeneracija
AMŽINĖ GELTONOSIOS DĖMĖS (MAKULOS) DEGENERACIJA (AMD) – tai pokyčiai, atsirandantys centrinėje, šviesai jautriausioje tinklainės dalyje. Tai dažniausia regėjimo praradimo priežastis išsivysčiusiose šalyse vyresnių nei 60 metų žmonių tarpe.
Yra skiriamos dvi AMD rūšys: neeksudacinė („sausoji“) bei eksudacinė („šlapioji“) forma. Sausoji forma yra dažniau pasitaikanti, šlapia AMD sudaro tik apie 10-15% visų AMD atvejų. Abi formos beveik visada atsiranda vyresniems nei 50 metų žmonėms. Dažniausiai pažeidžiamos abi akys, tik ligos pradžia bei pažeidimo laipsnis gali skirtis.
Sausa AMD forma išsivysto, kai sutrikus tam tikrų medžiagų pasišalinimui, jos atsideda centrinėje tinklainės dalyje vadinamųjų drūzų pavidalu. Vien drūzos paprastai dar nesukelia matymo pablogėjimo. Procesui progresuojant vystosi tinklainės pigmentinio sluoksnio atrofija, ima blogėti rega. Vystantis eksudacinei AMD, šalia drūzų atsiranda eksudacinė tinklainės pigmentinio epitelio atšoka, po tinklaine formuojasi naujadarių kraujagyslių tinklas. Šios kraujagyslės yra trapios, labai pralaidžios skysčiui – po tinklaine gali atsirasti eksudato, kraujo.
AMD kilmė nėra pilnai aiški. Amžinės makulos degeneracijos išsivystymo rizika didėja su amžiumi – ji dažnesnė vyresnių nei 60 metų amžiaus žmonių tarpe. Apie 10% žmonių, esančių 65-75 m. amžiuje, AMD pablogina centrinį regėjimą, o vyresnių nei 75 m. amžiuje net 30%. Didesnę riziką turi asmenys, kurių šeimoje yra sergančių AMD, rūkantys, nutukę. Patebėta, kad ši liga dažniau pasitaiko tarp moterų nei tarp vyrų, bei tarp baltosios rasės atstovų dažniau nei tarp afroamerikiečių.
Pirmasis sausos AMD simptomas yra neryškus regėjimas, kuris vėliau pereina į vaizdo iškritimą, t.y. juodą dėmę regos lauko centre. Tai ypač pastebima skaitant, žiūrint į objektus iš arti. Ši forma pradžioje gali būti asimptominė, kai nustatomi pokyčiai akių dugne nesukelia nusiskundimų. Sausa forma paprastai yra lėtai progresuojanti, palengva bloginanti regėjimą daugelio mėnesių-metų bėgyje. Kartais sausa forma gali pereiti į šlapiąją AMD formą.
Eksudacinė AMD pasižymi staigesniu regos pablogėjimu, kartais kelių dienų bėgyje. Iki 90% atvejų eksudacinė AMD baigiasi aklumu. Ligos pradžioje žmogus pastebi, kad linijos atrodo nelygios, iškraipytos. Blogėja regėjimas, centre matymo lauko atsiranda tamsi dėmė.
AMD nustatoma įvertinus paciento nusiskundimus, apžiūrint akių dugną išplėtus vyzdžius- centrinėje tinklainės dalyje nustatomi specifiniai pokyčiai. Atliekamas Amslerio tinklelio testas, kuris parodo centrinius regėjimo defektus. Centriniai regėjimo lauko defektai nustatomi atlikus ir perimetriją. Fluorescentinė angiografija parodo pakitusių naujadarų kraujagyslių buvimą.
Sausoji AMD nėra gydoma. Kai kurios studijos parodė didelių dozių vitaminų - antioksidantų (C, A, E) bei tam tikrų mineralų (seleno, cinko) naudą siekiant išvengti AMD bei lėtinti jos progresavimą. Svarbu vengti jau minėtų riziką didinančių faktorių. Pacientai stebimi okulisto kas 6-12 mėn. Amslerio tinklelio testas pacientui gali padėti pačiam pastebėti naujai atsiradusius centrinės regėjimo dalies pakitimus. Tada reiktų nedelsiant kreiptis į okulistą.
Eksudacinė AMD gali būti gydoma keliais būdais: lazerine fotokoaguliacija, fotodinaminiu būdu (pacientui į kraują suleidžiama speciali medžiaga, kuri susikaupia naujadarėse kraujagyslėse, o šios yra apšvitinamos diodiniu lazeriu, sukeliant jų trombozę bei atrofiją), suleidžiant antiangiogeninių vaistų į akies vidų. Tačiau šiuo metu tik daliai pacientų taikomas gydymas duoda ilgesnį terapinį poveikį.
Anamnezė
ANAMNEZĖ – terminas, apimantis įvairių klausimų, susijusių su liga, išsiaiškinimą. Tai gali būti bendra anamnezė, ligos anamnezė (išsiaiškinama kada, kaip prasidėjo negalavimas, kaip vystėsi ir pan.), šeimos anamnezė (ar yra sergančių šia liga žmonių šeimoje ir pan.), alerginė anamnezė ir kt.
Aniridija
ANIRIDIJA – tai rainelės nebuvimas – vyzdys užima visą plotą už ragenos. Tai įgimta, abipusė būklė, neretai susijusi su kitais, kartais gyvybei grėsmingais vystymosi sutrikimais. Aniridija išsivysto dėl geno PAX6 mutacijos ir atsiranda 12-14 vaisiaus vystymosi savaitę. Pasitaiko labai retai, 1 atvejis iš 50 000-100 000 žmonių. Pagal paveldėjimo tipą yra skiriamos trys aniridijos formos:
- pirmoji paveldima autosominiu dominantiniu keliu, pasitaiko apie 66% visų atvejų ir nesusijusi su kitais sisteminiais pokyčiais;
- antroji (Milerio sindromas) yra sporadinė, pasitaiko apie 33% atvejų ir turi apie 30% Wilmso auglio (t.y. inkstų auglio) atsiradimo riziką iki 5 metų amžiaus. Kai kuriems gali būti ir protinio vystymosi atsilikimas bei lytinės-šlapimo sistemos vystymosi sutrikimų. Esant šiai aniridijos formai visi vaikai yra dažnai sekami dėl inkstų auglio;
- trečioji forma – Gilespi sindromas – labai reta, paveldima autosominiu recesyviniu keliu. Susijusi su protinio vystymosi sutrikimu bei smegenėlių ataksija (koordinacijos sutrikimu).
Aniridija nustatoma iš karto po gimimo – stebimas platus vyzdys ir rainelės nebuvimas, kuris gali būti pilnas ar dalinis. Būdinga šviesos baimė bei žymus šviesos skaidymas. Kai kurių vaikų matymas gali būti geras (> 0.6), o kai kurių labai blogas. Matymui turi įtakos kiti akių pakitimai: lęšiukas gali būti subliuksuotas aukštyn (pasislinkęs į viršų), gali būti nustatoma katarakta ar įgimta afakija (lęšiuko nebuvimas). Geltonosios dėmės ar regos nervo hipoplazija (nepilnas išsivystymas) taip pat lemia blogą regėjimą bei nistagmą (nevalingus akių judesius). 50-75% žmonių, turinčių aniridiją, atsiranda glaukoma vėlyvoje vaikystėja ar jau suaugusiame amžiuje. Glaukomos gydymas tokiais atvejais yra sunkus ir liga gali stipriai pabloginti matymą.
Nustačius gretutines ligas, taikomas atitinkamas gydymas – operuojama katarakta, skiriami medikamentai ar operacija glaukomos gydymui, skiriami akiniai pagerinti regai bei sumažinti akių jautrumui. Gali būti kartu su dirbtiniu lęšiuku implantuojama dirbtinė rainelė. Kartais rekomenduojami specialūs kontaktiniai lęšiai, galintys imituoti rainelę, suteikiantys gerą kosmetinį efektą, koreguojantys regėjimą bei saugantys akis nuo saulės. Pas okulistą žmonės, kuriems yra aniridija, turi planiškai lankytis visą gyvenimą.
Anizokorija
ANIZOKORIJA – tai terminas, apibūdinantis skirtingo dydžio vyzdžių buvimą. Esant fiziologinei anizokorijai, t.y. kai nenustatoma jokios patologijos, vyzdžių diametras paprastai nesiskiria daugiau nei 1mm, o skirtumas išlieka vienodas ir šviesioje, ir tamsioje aplinkoje, nebūna jokių kitų voko ar akies judesių pakitimų. Kuris vyzdys pakitęs – siauresnis ar platesnis - nustatoma vertinant asimetriją ryškioje šviesoje ir prietemoje. Jei asimetrija didesnė ryškioje šviesoje, reiškia, patologinis yra platesnis vyzdys. Jei asimetrija ryškesnė prietemoje, kai normoje abu vyzdžiai turi išsiplėsti, pakitęs yra siauresnis vyzdys. Priežasčių, galinčių sukelti vyzdžių pakitimus, yra daug, ir visos jos skiriamos į dvi dideles grupes pagal tai, ar pakitęs vyzdys patologiškai siauras ar išsiplėtęs:
Pakitęs vyzdys siauresnis gali būti dėl:
- Hornerio sindromo – jam esant taip pat nustatomas voko nusileidimas, žemesnis akispūdis, o priklausomai nuo priežasties gali būti šviesesnė rainelės spalva (įgimtais atvejais), prakaitavimo sutrikimas (anhidrozė). Skirtumas tarp vyzdžių ypač išryškėja prietemoje – sveikas vyzdys išsiplečia, o pakitęs lieka siauras. Reakcija į šviesą ir konvergenciją išlieka nepakitusios.
- Vienpusio vyzdį sutraukiančių lašų panaudojimo, pvz. pilokarpino.
- Irito – siauresnis vyzdys yra kartu su kitais uždegimo simptomais, kaip akies skausmu, paraudimu, priekinės kameros opalescencija.
- Argyl-Robertson (sifilitinio) vyzdžio – tokiu atveju abu vyzdžiai yra susiaurėję, tik asimetriškai. Būdinga, kad vyzdžiai normaliai reaguoja į konvergenciją, tačiau nereaguoja ar labai silpnai reaguoja į šviesą.
- Adie vyzdys, kuris pradžioje yra platesnis nei sveikasis, per ilgą laiką gali susitraukti.
Patologiškai išsiplėtęs vyzdys gali būti dėl šių priežasčių:
- Rainelės pažeidimo traumos metu;
- Adie toninis vyzdys būna išsiplėtęs, gali būti netaisyklingos formos, minimaliai reaguoja į šviesą ir lėtai reaguoja į konvergenciją. Šiai diagnozei patvirtinti atliekamas pilokarpino testas – pakitęs vyzdys susitraukia sulašinus 0.125% pilokarpino, o sveikasis į tokios silpnos koncentracijos vaistą nesureaguoja;
- Trečiojo (akies judinamojo) nervo paralyžius sukelia ne tik vyzdžio išsiplėtimą, bet ir voko nusileidimą ir/ar akių judesių sutrikimą;
- Vienpusis vyzdį plečiančių vaistų pavartojimas sukelia vyzdžio išsiplėtimą.
Pastebėjus vyzdžių skirtumą reikia kreiptis į oftalmologą, kuris nustatys pokyčių galimą priežastį, nes kai kuriais atvejais gydymas nėra skiriamas (kaip esant Adie vyzdžiui), o kai kuriais gali būti reikalinga skubi neurologo ir kitų specialistų konsultacija (kaip akies judinamojo nervo pažeidimo atveju ar esant Hornerio sindromui).
Anizometropija
ANIZOMETROPIJA – būklė, kai akių refrakcija skiriasi. Klinikiniu požiūriu anizometropija reikšminga, kai skirtumas tarp akių yra 1,0 D ir didesnis. Tokiu atveju viena akis gali būti labiau trumparegė, kita – mažiau, ar viena akis būti toliaregė, o kita - trumparegė.
Anizometropija klasifikuojama pagal:
- refrakcijos ydą – izoanizometropija (kai abi akys yra arba toliaregės, arba trumparegės) ir antimetropija (kai viena akis toliaregė, kita – trumparegė);
- pagal tai, kiek dioptrijų skiriasi akys (nedidelė, kai skirtumas iki 2,0 D, didelė, kai skirtumas 2,0-6,0 D ir labai didelė, kai skirtumas >6,0 D);
- pagal kilmę (įgimta bei įgyta);
- pagal optinės sistemos elementų būklę (ašinė, kai akių optinės sistemos laužiamoji galia yra vienoda, bet skiriasi akies ilgis, bei refrakcinė, kai akių ašis vieno ilgio, bet skiriasi optinės sistemos laužiamoji geba).
Anksti nenustatyta anizometropija gali tapti ambliopijos, žvairumo priežastimi. Todėl svarbu ją nustatyti ankstyvame vaikų amžiuje bei tinkamai koreguoti.
Antirefleksinė lęšių danga
ANTIREFLEKSINĖ LĘŠIŲ DANGA – tai daugiasluoksnė danga, neutralizuojanti atspindžius akinių lęšyje. Tokie lęšiai yra skaidresni, su jais ryškesnis regėjimas, nesant atspindžių mažiau vargsta akys, kosmetiškai jie gražiau atrodo.
Antivaskuliniai endotelio augimo faktoriai
ANTIVASKULINIAI ENDOTELIO AUGIMO FAKTORIAI (Anti- VEGF vaistai) naudojami slopinti naujadarių kraujagyslių augimui esant gyslainės neovaskuliarizacijai. Sergant amžine geltonos dėmės degeneracija, veikiamos kraujagyslių endotelio augimo faktorių, iš gyslainės pradeda augti naujadarės, pakitę kraujagyslės jautriausioje šviesai centrinėje tinklainės dalyje. Šių naujų kraujagyslių sienelės yra pralaidžios skysčiui, jos linkę kraujuoti, o tinklainė dėl šių pokyčių paburksta, palaipsniui formuojasi randinis audinys ir žmogus netenka regėjimo. Anti-VEGF vaistai blokuoja kraujagyslių endotelio augimo faktorių ir iki 90% žmonių sustabdo regos blogėjimą, o kartais net gali jį pagerinti iki kelių eilučių.
Šiuo metu gydymui naudojami trys vaistai:
- bevacizumabas (Avastin) – viso ilgio anti-VEGF antikūnas, pirmiausia buvo aprobuotas žarnyno vėžio gydymui. Oftalmologijoje naudojamas suleidžiant į stikakūnį esant neovaskulinei amžinei geltonos dėmės degeneracijai siekiant sumažinti apakimo riziką;
- ranibizumabas (Lucentis) – anti-VEGF antikūno fragmentas, suleidžiamas į stiklūnį kas 1-3 mėn. Kitaip nei kiti vaistai, ranibizumabas ne tik sustabdo matymo blogėjimą, bet gali pagerinti regos aštrumą iki trijų ar daugiau Sneleno lentelės eilučių 30-40% pacientų;
- pegabtanibas (Macugen) – anti-VEGF aptameras, leidžiamas į stiklakūnį kas 6 savaites 1-2 metus. Sumažina apakimo riziką bei retai pagerina regos aštrumą. Efektyvesnis esant mažiems, pradiniams pažeidimams.
Astenopija
ASTENOPIJA – akių diskomfortas, atsirandantis po įtempto akių darbo. Gali pasireikšti akių bei galvos skausmu, vaizdo liejimusi, dvejinimusi, akių perštėjimu, spaudimu.
Astenopijos priežastys labai įvairios. Nekoreguotos refrakcijos ydos, ypač toliaregystė bei astigmatizmas, yra viena iš dažniausių astenopijos priežasčių. Tokiu atveju ilgiau paskaičius tekstą atsiranda akių nuovargis, vaizdas iš arti ima lietis, o pailsėjus rega vėl kurį laiką gera. Iškoreguota refrakcijos yda padeda išvengti astenopijos reiškinių.
Kartais akių nuovargis atsiranda sutrikus akis judinančių raumenų pusiausvyrai – vaizdas tokiu atveju gali dvejintis, „šokinėti“ žiūrint abiem akim, tačiau situacija palengvėja užmerkus vieną akį. Tokiu atveju taip pat svarbu naudoti tinkamą optinę korekciją. Kartais būklei palengvinti rekomenduojama korekcija prizmėmis.
Astenopijos reiškinių atsiradimą gali paskatinti ir akie paviršiaus uždegimas (konjunktyvitas, blefaritas). Praėjus uždegiminiams reiškiniams, astenopijos simptomai taip pat išnyksta.
Astigmatizmas
ASTIGMATIZMAS („a“ reiškia nebuvimą, „stigma“ – tašką) – refrakcijos yda, kai perėję akies optinę sistemą spinduliai susikerta ne viename taške, o dviejuose židiniuose, todėl tinklainėje susidaro neryškus vaizdas. Tokia situacija atsiranda dėl skirtingos laužiamosios galios skirtinguose akies optinės sistemos meridianuose. Dažniausiai šią būklę lemia asferiška ragena. Normaliomis sąlygomis ragenos forma primena išgaubtą taisyklingą apskritimą, kurio spindulys visom kryptim vienodas, ir laužiamoji galia nesiskiria tarp skirtingų meridianų. Esant astigmatizmui, ragena panaši į išgaubtą ovalą, kuris viename meridiane plokštesnis, kitame – gaubtesnis. Dėl tokio gaubtumo skirtumo ir susidaro laužiamosios galios skirtumas, kurį vadiname astigmatizmu. Kartais astigmatizmas gali būti nulemtas ir lęšiuko gaubtumo netaisyklingumo ar jo pakrypimo, panirimo.
Esant astigmatizmui, laužiamoji geba tarp meridianų skiriasi, viename iš jų yra didžiausia, kitame – mažiausia. Toks astigmatizmas taisyklingas. Jei šie pagrindiniai meridianai vienas kito atžvilgiu išsidėsto horizontalioj bei vertikalioj plokštumoj (±20°), astigmatizmas esti tiesus, jei nukrypę nuo šių plokštumų – įstrižas. Taip pat gali būti ir netaisyklingas astigmatizmas, kai laužiamoji geba skiriasi pačiame meridiane. Tai būdinga keratokonusui, kitoms ragenos distrofijoms, sugijus ragenai po traumų. Pagal ryšį su refrakcijos yda, astigmatizmas gali būti paprastas (viename meridianų yra emetropija, t.y. normali refrakcija), sudėtinis (abiejuose meridianuose yra vienoda skirtingo stiprumo refrakcijos yda) ar mišrus (viename meridiane nustatoma toliaregystė, kitame – trumparegystė).
Turintys astigmatizmą žmonės blogai mato tiek į tolį, tiek iš arti, akys gali greitai pavargti, atsirasti akių bei galvos skausmas, kai kurie, ypač vaikai, pasuka ar palenkia galvą, prisimerkia. Astigmatizmas koreguojamas cilindrinių ar sferocilindrinių akinių lęšių, kontaktinių lęšių pagalba, taip pat koreguojamas eksimeriniu lazeriu. Kaip ir kitas refrakcijos ydas labai svarbu astigmatizmą nustatyti vaikams bei laiku jį koreguoti, kad būtų išvengta ambliopijos atsiradimo.
Autorefraktometrija
AUTOREFRAKTOMETRIJA – akies refrakcijos nustatymas automatiniais aparatais, t.y. jie parodo, ar akis yra emetropa (neturi jokios refrakcijos ydos), ar turi kurią nors iš refrakcijos ydų (toliaregystę, trumparegystę ar astigmatizmą). Pirmieji pusiau automatiniai refraktometrai, vadinami „elektroniniai refraktometrai“, pristatyti Collins dar 1937 m. Vėliau, tobulėjant visai elektronikos bei kompiuterinei technikai, autorefraktometrijos aparatai tobulėjo, ir šiuo metu galimas paprastas, greitas, tikslus akies refrakcijos nustatymas bei duomenų išsaugojimas. Autorefraktorių veikimas paremtas vienu iš šių principų: Scheiner, retinoskopiniu, geriausio fokuso, spindulių nuokrypio, atvaizdo dydžio principu. Visi autorefraktoriai akies laužiamosios galios nustatymui naudoja infraraudonuosius spindulius (bangos ilgis 800-950nm), kadangi būtent šio spektro spinduliai mažiau absorbuojami akies viduje esančių pigmentų ir daugiau atsispindi nuo akių dugno. Be to, kadangi šie spinduliai nėra matomi, jie nesukelia reiškinių, galinčių įtakoti tyrimo rezultatą, kaip akomodacijos, vyzdžio susitraukimo. Matomoji šviesa naudojama kaip fiksacijos objektas.
Kai kurie autorefraktoriai parodo ne tik bendrą akies refrakciją, bet ir ragenos išgaubtumą bei laužiamąją gebą. Tokie aparatai vadinami autorefraktokeratometrais.
B
Bakterinis konjunktyvitas
Akių paviršiuje natūraliai gyvena tam tikros bakterijos – stafilokokai, streptokokai, corynebacterium. Susilpnėjus organizmo imunitetui ar pasikeitus bakterijų tarpusavio pusiausvyrai, prasideda uždegimas. Mikroorganizmai gali patekti į junginę iš išorės, iš šalia esančių uždegimo vietų ar atkeliauti kraujo keliu.
Ūmus bakterinis konjunktyvitas pasireiškia akių paraudimu, ašarojimu, smėlio pojūčiu akyse, traiškanojimu, vokų bei junginės paburkimu, kartais gali atsirasti smulkių kraujosrūvėlių, plėvių, kurios lengvai nusiima. Po nakties gali būti sunku atsimerkti dėl sudžiūvusio sekreto. Prasidėjęs vienoje akyje, neretai 1-2 parų bėgyje uždegimas pereina ir į kitą akį. Neisseria gonorrhoeae sukeltam konjunktyvitui būdinga ypač gausios, kraujingos išskyros, labai paburkę, kieti, melsvo atspalvio vokai, gali formuotis plėvės, gali būti pažeidžiama ragena – formuotis opos, infekcija gali išplisti gilyn į akies obuolį, suaugusiems gali padidėti paausio limfmazgiai. Ypač pavojinga ši infekcija naujagimiams, kurie užsikrečia nuo motinos gimdymo metu ir suserga 1-3 dienos po gimimo. Kartais bakterinis konjunktyvitas užsitęsia ilgiau nei 4 sav. ir pereina į lėtinį – šiam būdingas nedidelis akies obuolio paraudimas, specifiniai apžiūros metu matomi junginės pakitimai, nedaug išskyrų.
Apžiūrint akis stebimi specifiniai pakitimai akių junginėje, išskyros junginės maišelyje, junginės paburkimas, ant blakstienų sudžiūvęs sekretas, kartais ragenoje nustatomi periferiniai infiltratai.
Bakterinis konjunktyvitas gydomas antibakteriniais akių lašais ar tepalais. Nustačius gonokokinį ar chlamidinį junginės uždegimą papildomai taikoma sisteminė antibiotikų terapija.
Bazalinių ląstelių karcinoma
BAZALINIŲ LĄSTELIŲ KARCINOMA (BLK) – tai dažniausias vokų piktybinis auglys (apie 90% visų piktybinių vokų auglių), susiformuojantis iš voko odos paviršinio sluoksnio (epidermio) bazalinių ląstelių. Didesnę riziką susirgti BLK turi šviesios odos, daug saulėje būnantys (UV spindulių poveikis), rūkantys asmenys.
Apie 60% visų BLK atvejų augliukas atsiranda apatiniame voke, o paskui retėjančia tvarka vidiniame kampe, viršutiniame voke, išoriniame kampe. Dažniausiai BLK atrodo kaip mazginis darinukas, neskausmingas, lėtai augantis, būdingi pakilę kraštai su įdubusiu centru. Kartais BLK gali formuotis kaip opėjantis darinys ar difuzinis darinys (agresyvi, invazyvi forma). Įtarus BLK yra atliekama biopsija, o diagnozei pasitvirtinus - chirurginis pašalinimas. BLK metastazės yra ypatingai retos (<1.0%) ir susiję su difuziniais, giliai įaugusiais augliais. BLK gali metastazuoti į limfmazgius, plaučius, kaulus.
Bifokaliniai lęšiai
BIFOKALINIAI LĘŠIAI – tai lęšiai, turintys dvi skirtingai šviesos spindulius laužiančias dalis. Viršutinė skirta koreguoti regai į tolį, o apačioje esantis stikliukas („langelis“) koreguoja artimą matymą. Tokie akiniai patogūs tiems žmonėms, kuriems reikalingi skirtingi akiniai žiūrėti į tolį bei iš arti. Kartais nešiotojui reikia priprasti prie šiuose akiniuose esančio „vaizdo peršokimo“ bei siauresnio nei įprastuose akiniuose matymo lauko žiūrint iš arti. Taip pat šie akiniai negali užtikrinti gero regėjimo tarpiniu atstumu, pvz. į kompiuterio monitorių. Pastaruoju metu bifokalinius akinius vis dažniau pakeičia progresiniai akiniai.
Binokulinis regėjimas
BINOKULINIS REGĖJIMAS – tai gebėjimas atskirom akim gaunamą vaizdą sulieti į vieną. Kai stebimo objekto vaizdas patenka į abiejų akių centrinę dalį (fovea), t.y. identišką vietą, vaizdai galvos smegenyse suliejami ir atskirus vaizdus mes suvokiame kaip vieną. Jei dėl tam tikrų priežasčių (pvz. esant vienos akies žvairumui) atvaizdai krenta į skirtingas tinklainės sritis, jis negali būti suliejamas ir dvejinasi. Tačiau realiai egzistuoja tam tikra erdvės sritis, vadinama Panumo zona, kurioje matomi vaizdai susidaro neidentiškose (disparatinėse) tinklainės vietose, bet nesukelia dvejinimosi, o sąlygoja stereo matymo susiformavimą. Binokulinis matymas užtikrina stereo matymą, gylio suvokimą, atstumo tarp daiktų įvertinimą. Binokulinis matymas vystosi gerėjant kiekvienos akies matymui. Jam susiformuoti yra būtinos tam tikros sąlygos – aiški ir vienoda akies tinklainės stimuliacija bei teisinga akių padėtis. Binokulinis matymas atsiranda maždaug 1,5-2 mėn. amžiuje, stereopsis maždaug 3-6 mėn. amžiuje. Stereo matymas tiriamas naudojant įvairius testus (Lango, Titmus, Random Dot ir kt.) ir vertinamas kampo sekundėmis.
Biomikroskopija
BIOMIKROSKOPIJA – tai akies struktūrų apžiūra naudojant plyšinę lempą bei įvairių padidinimų lęšius. Matomas vaizdas gali būti pagal poreikį padidinamas nuo kelių iki keliolikos kartų. Skleidžiamos šviesos spindulio plotis bei intensyvumas gali būti reguliuojamas, o išryškinti tam tikriems pakitimams yra naudojami kobalto mėlynas ar beraudės šviesos filtras. Beraudėje šviesoje išryškėja kraujosrūvos, aneurizmos. Mėlynas filtras dažniausiai naudojamas kartu su fluoresceino lašiukais, kad geriau matytųsi mažiausi ragenos paviršiaus defektai, jų gylio įvertinimui. Biomikroskopo pagalba apžiūrimi akių vokai, junginė, ragena, vertinama ašarų plėvelė, rainelė, stiklakūnis, o naudojant specialų lęšį šiuo aparatu apžiūrimi ir vidiniai akių audiniai, akių dugnas.
Blefaritas
BLEFARITAS – akies voko krašto uždegimas. Pagal tai, kurioje vietoje šis uždegimas labiau išreikštas, yra skiriamas priekinis, užpakalinis bei mišrus blefaritas.
Kodėl atsiranda blefaritas, ne visada aišku. Priekinis blefaritas, kuris apima voko krašto sritį apie blakstienas, dažnai siejamas su stafilokokine infekcija bei seborėja, kai kartu su blefaritu nustatomas ir seborėjinis galvos skliauto, veido odos dermatitas. Užpakalinis blefaritas (uždegimas voko krašte, liečiančiame akies obuolį) susijęs su voko krašte atsiveriančių liaukučių padidėjusia sekrecija ar uždegimu jose. Manoma, kad blefarito atsiradimui bei paūmėjimui gali turėti įtakos bendra organizmo būklė – lėtinės ligos, virškinamojo trakto ligos, mažakraujystė, taip pat nekoreguotos refrakcijos ydos.
Visiems blefaritams būdingas akių diskomfortas, niežulys, deginimas akyse, voko krašto, kartais ir akių obuolio paraudimas, pleiskanėlės apie blakstienas, sausas sekretas vokų krašte. Simptomai paprastai stipriau išreikšti ryte. Blefarito eiga lėtinė, būdingi pagerėjimai bei paūmėjimai.
Sergantiems blefaritu yra didesnė rizika susiformuoti miežiui, 30-50% žmonių jaučia akių sausumą, blefaritas gali sąlygoti pokyčių atsiradimą junginėje (papilinį konjunktyvitą) ar ragenoje (marginalinį keratitą). Užsitęsus blefaritams voko kraštas sustorėja, gali iškristi dalis blakstienų ar jos imti augti netaisyklingai.
Blefarito gydymas yra kompleksinis ir gana ilgas. Pirmiausia skiriamas vokų krašto higieninis valymas, skirtas pašalinti susidariusiam sekretui vokų krašte. Kartais atliekamas vokų krašto masažas stikline lazdele.
Taip pat skiriami vietiniai antibiotikų bei priešuždegiminių vaistų tepalai ar lašai, dirbtinės ašaros. Kai kuriais atvejais reikalingas ir sisteminių antibiotikų kursas.
Brown sindromas
BROWN‘o SINDROMAS – tai restrikcinio žvairumo tipas, pasireiškiantis sutrikusiu akies pakėlimu, kuris ypač išryškėja addukcijoje (t.y. žiūrint į nosies pusę). Sindromas gali būti įgimtas arba įgytas. Tikras įgimtas Brown sindromas atsiranda dėl nežinomų priežasčių išsivysčius viršutinio įstrižo raumens sausgyslės neelastiškumui, standumui. Tokiu atveju pasukus akį link nosies, negalima jos pasukti aukštyn. Toks judesio apribojimas yra pastovus, pats savaime neišgyja.
Esant įgimtam Brown sindromui žiūrint tiesiai akių padėtis tiesi ar stebimas nedidelis akies pakrypimas žemyn, negalimas judesys į viršų addukcijoje. Žvelgiant link ausies (abdukcijoje) į viršų judesys normalus ar tik nežymiai ribotas, nėra ar tik nežymi viršutinio įstrižo raumens hiperfunkcija. Dažnai nustatoma netaisyklinga galvos padėtis – galvos pasukimas bei smakro pakėlimas – tai sudaro sąlygas formuotis stereo matymui. Restrikcija nustatoma atliekant priverstinės dukcijos (pakreipimo) testą.
Įgytą Brown sindromą gali sąlygoti viršutinio įstrižo raumens sausgyslės ar skridinio uždegimas bei paburkimas (dėl ūmaus sinusito, suaugusiųjų ar juvenilinio reumatoidinio artrito, sisteminės raudonosios vilkligės), apie skridinį susiformavę randai ir sąaugos (dėl lėtinio sinusito, akiduobės traumos), jatrogeninės priežastys (peribulbarinė anestezija). Kartais įgyto Brown sindromo priežastys lieka neaiškios.
Esant įgimtam Brown sindromui paprastai nereikalingas joks gydymas. Operacija atliekama, jei pirminėje padėtyje akis nukrypusi žemyn ir/ar yra netaisyklinga priverstinė galvos padėtis. Esant įgytam Brown sindromui taikomas bendras priešuždegiminis bei etiologinis gydymas (t.y. gydoma sindromą sukėlusi liga).
C
Centrinė serozinė chorioretinopatija
CENTRINĖ SEROZINĖ CHORIORETINOPATIJA (CSC) – tai nežinomos kilmės ribota sensorinės tinklainės atšoka geltonosios dėmės vietoje, su ar be tinklainės pigmentinio epitelio atsidalijimo. Serozinės atšokos priežastis – skysčio iš gyslainės kapiliarų prasisunkimas per tinklainės pigmentinį epitelį. Kodėl taip atsitinka nėra aišku, bet pastebėta, kad CSC dažniau pasitaiko tarp žmonių, išgyvenančių stresą, taip pat tarp vadinamojo A-tipo asmenybių. Ši patologija paprastai pasireiškia 20-55 metų amžiaus vyrams (nors gali pasitaikyti ir moterų tarpe). CSC prasideda gana staigiu vienos akies matymo pablogėjimu, vaizdo iškraipymu, pablogėjusiu prisitaikymu matyti tamsoje, reliatyvia skotoma akiplotyje (tam tikroje ribotoje matymo lauko vietoje vaizdas yra neryškus). Kartais matymas gali būti pagerintas pridedant pliusinį stikliuką.
Diagnozė paprastai nustatoma įvertinus nusiskundimus bei apžiūrint akių dugną – stebima tinklainės atšoka centrinėje užpakalinio poliaus dalyje. Kartais diagnozei patvirtinti atliekama fluorescentinė angiografija, kad atmesti kitą galimą patologiją, pvz. gyslainės neovaskuliarizaciją (naujų, funkciškai nepilnaverčių kraujagyslių susiformavimas, paprastai deguonies trūkumo pasekoje).
Nėra kažkokio specifinio CSC gydymo. Kartais yra atliekama padidėjusio pralaidumo vietų lazerinė fotokoaguliacija – tai, manoma, paspartina regos atsistatymą bei sumažina ligos atsikartojimo riziką, bet neturi įtakos galutiniam regėjimui. Apie 80% atvejų rega savaime pilnai atsistato per 1-6 mėn., kitais atvejais tai gali užtrukti iki 1 metų. Kartais atsistačius matymui iki visiškai normalaus išlieka nežymus vaizdo iškraipymas, spalvų ar kontrasto jautrumo sumažėjimas, tačiau tik labai retai tai sukelia žymų diskomfortą. Persirgus vieną kartą CSC, tikimybė patologijai pasikartoti yra apie 40-50%. Kartais, ligai dažnai kartojantis, vyksta morfologiniai pakitimai tinklainėje – tinklainės pigmentinio epitelio atrofija. Tai sąlygoja pastovų žymų matymo pablogėjimą.
Chlamidinė Infekcija
Chlamidijos yra intraląsteliniai mikroorganizmai (gram neigiamos bakterijos), kurių skiriamos trys rūšys: Chlamydia trachomatis, Chlamydia pneumoniae (sukelia faringitą, bronchitą, plaučių uždegimą), Chlamydia psittaci (sukelia psitakozę).
Chlamydia trachomatis yra skiriama 15 imunotipų, kurių vieni sukelia trachomą, kiti – lytinių takų infekciją, treti – venerinę limfogranuliomą. Clhamidinė infekcija yra labiausiai paplitusi lytiniu keliu plintanti liga JAV bei viena dažniausių moterų nevaisingumo priežasčių.
Lytinių takų infekcija pasireiškia moterų tarpe cervicitu (gimdos kaklelio uždegimu), vyrams – uretritu (šlaplės uždegimu), tačiau apie 50% infekuotų vyrų bei 80% infekuotų moterų neturi jokių infekcijos simptomų. Inkubacinis periodas 1-3 savaitės. Kylant infekcijai gali vystytis dubens uždegiminė liga bei perihepatitas. Rizika užsikrėsti chlamidine infekcija didėja esant daugeliui sekso partnerių, nenaudojant kontracepcijos priemonių, sergant kita lytiniu keliu plintančia liga.
Venerinė limfogranulioma dažnesnė tropinėse šalyse, pasireiškia lytinių takų gleivinės išopėjimu bei padidėjusiais kirkšnių limfmazgiais.
Chlamidinė infekcija gimdymo metu gali būti perduota iš infekuotos motinos naujagimiui, kuriam 1-2 sav. bėgyje atsiranda junginės uždegimas, kartais kartu su sisteminės infekcijos požymiais – ausų, plaučių uždegimu. Apie du trečdaliai naujagimių, gimę infekuotoms chlamidine infekcija moterims, bus užsikrėtę šia infekcija.
Chlamidinė akių infekcija pasireiškia:
- suaugusiųjų inkliuziniu konjunktyvitu – tai poūmis folikulinis konjunktyvitas, kuris negydant gali užsitęsti iki 3-12 mėn. Pasireiškia nedideliu vienos ar abiejų vokų paburkimu, akių paraudimu, gleiviškai-pūlingom išskyrom. Apžiūrint junginėje nustatomi dideli folikulai, kartais ragenoje vystosi paviršinis keratitas, formuojasi subepiteliniai infiltratai. Neretai kartu su konjuntyvitu esti lytinių takų bei šlaplės uždegimo simptomų;
- naujagimių konjunktyvitu – šis prasideda 5-19 dienų po gimimo ir pasireiškia pūlingom išskyrom, akių paraudimu, negydant gali formuotis junginės randai;
- trachoma – paplitusi šalyse su prasta higienine būkle. Tai viena dažniausių išvengiamo aklumo priežasčių pasaulyje. Labiausiai paplitusi vaikų bei jais besirūpinančių moterų tarpe. Pasikartojantys infekcijos epizodai sukelia junginės uždegiminę reakciją, jos pasekoje formuojasi randai. Kai kuriems šie voko kremzlės junginės randai sukelia voko įvirtimą, trichiazę (netaisyklingą blakstienų augimą). Ragena gali būti pažeidžiama įvirtusių blakstienų, kurios sukelia jos nuobrūžas, ar uždegimo – paviršinio ar gilaus strominio. To pasekoje formuojasi ragenos randai, ji drumstėja, dėl to matymas labai pablogėja ar net apankama.
Chlamidinė akių infekcija gydoma vietiniais antibiotikų lašais kartu su sistemiškai skiriamais antibiotikais. Rekomenduojamas ištyrimas dėl lytinių takų infekcijos. Gydomas ir seksualinis partneris.
Cikloplegija
CIKLOPLEGIJA – pažodžiui verčiant reiškia krumplyno raumens paralyžių. Cikloplegijai sukelti naudojami M cholinoreceptorius blokuojantys medikamentai, kurie ne tik sukelia krumplyno raumens paralyžių, bet ir išplečia vyzdį. Cikloplegija atliekama norint nustatyti tikrą akies refrakciją (nes įprastai tiriant siauru vyzdžiu dėl akomodacijos galima paklaida) bei siekiant išplėsti akių vyzdžius, kad būtų galima pilnavertė akių dugno apžiūra. Kartais cikloplegikai skiriami ilgesnį laiką, pvz. esant vidinių akies struktūrų uždegimui. Vaistai, naudojami cikloplegijai, veikia nuo 6-8 val.(tropikamidas) iki maždaug savaitės (atropino sulfatas). Priklausomai nuo vartojamo vaisto, akių refrakcija tiriama po 30-40 min. ar kelių dienų. Nepageidaujamos šių vaistų reakcijos yra: neaiškus matymas (dėl krumplyno raumens paralyžiaus žmogus blogai mato iš arti), padidėjęs akių jautrumas šviesai, akių sudirgimas, labai retai – galvos svaigimas, troškulys, karščiavimas (daugiau vaikų amžiuje bei vartojant ilgesnį laiką). Po cikloplegijos nerekomenduojama vairuoti automobilio, dirbti kompiuteriu.
D
Diabetinė Makulopatija
DIABETINĖ MAKULOPATIJA (DM) – tai diabetinės retinopatijos forma, kai pakitimai atsiranda geltonosios dėmės srityje. Apie 75% DM atvejų susiję su nuo insulino nepriklausomu diabetu (II tipo), ir yra pagrindinė regos pablogėjimo priežastis sergančiųjų diabetu tarpe. Tikimybė atsirasti DM priklauso nuo diabeto tipo, ligos trukmės – susirgus I tipo diabetu jaunesniame nei 30 metų amžiuje, po 5 metų ligos DM paprastai nenustatoma, po 20 metų ligos tikimybė apie 29%. DM klasifikuojama į:
- kliniškai nereikšminga DM;
- kliniškai reikšminga DM, kuri gali būti židininė (fluorescentinės angiografijos metu matomos aiškiai apibrėžtos pakitusių pralaidžių kapiliarų zonos) ar difuzinė (fluorescentinės angiografijos metu matomas generalizuotas išsiplėtusių kapiliarų pralaidumas). Kliniškai reikšminga DM nustatomas pagal pakitimų (tinklainės paburkimo bei kietų eksudatų) vietą bei apimtį;
- išeminė makulopatija – nustatoma fluorescentinės angiografijos pagalba, žymus matymo pablogėjimas gali būti susijęs su minimaliai išreikštais akių dugno pakitimais;
- cistinė makulos edema.
Diabetinė makulos edema kliniškai gali būti nežymi (pakitimai – kieti eksudatai, tinklainės sustorėjimas - užpakaliniame poliuje, bet toli nuo geltonosios dėmės centro), vidutiniškai išreikšta (pakitimai arčiau centro), žymi (kieti eksudatai bei tinklainės paburkimas geltonosios dėmės centre).
DM gydyti taikomi įvairūs metodai, kurių pasirinkimas priklauso nuo DM tipo bei išreikštumo:
- tinklainės gydymas lazeriu;
- gydymas taikant mikropulsinį diodinį lazerį;
- vitrektomija;
- į stiklakūnį leidžiami vaistai (triamcinolonas, anti VEGF (slopina kraujagyslių endotelio augimo faktorių) – Avastin, Macugen, Lucentis).
DM gydymas iki 50% gali sumažinti regos praradimo riziką.
Diabetinė retinopatija
DIABETINĖ RETINOPATIJA (DR) – tai cukrinio diabeto komplikacija, kurios metu pažeidžiamos tinklainės kraujagyslės. Išsivysčiusiose šalyse diabetinė retinopatija yra viena dažniausių aklumo priežasčių darbingo amžiaus žmonų tarpe. Dėl gliukozės apykaitos sutrikimo vystosi smulkių tinklainės kraujagyslių sienelių pakitimai: padidėja jų pralaidumas, atsiranda mikroaneurizmos (lokalūs išplatėjimai), kraujosrūvos. Kai šie pokyčiai vystosi centrinėje tinklainės dalyje – geltonojoje dėmėje, ši paburksta – atsiranda diabetinė makulopatija. Tokiu atveju pablogėja ir regėjimas. Dėl medžiagų apykaitos sutrikimo, mažėja kapiliarų spindis, vietomis jie užsikemša, tinklainėje vystosi išeminės zonos. Dėl deguonies trūkumo aktyvuojamas faktorius, skatinantis naujų, nekokybiškų, trapių kraujagyslių atsiradimą. Trūkus šioms kraujagyslėms į akies vidų išsilieja kraujas, pakitusi tinklainė gali atšokti, sąlygoti žymų matymo pablogėjimą ar net aklumą. Kartais naujadarės kraujagyslės uždaro priekinės kameros kampą (per kurį iš akies nuteka intraokulinis skystis), padidėja akių spaudimas – vystosi neovaskulinė glaukoma.
DR paprastai nenustatoma anksčiau nei po 5 metų nuo diabeto pradžios esant I tipo diabetui, o II tipo diabeto atveju jau diagnozės nustatymo metu apie 20% atvejų nustatomi pokyčiai tinklainėje. DR atsiradimo bei progresavimo riziką didina rūkymas, nėštumas, arterinio kraujospūdžio padidėjimas, bloga gliukozės kiekio kraujyje kontrolė, cholesterolio kiekio kraujyje padidėjimas. Sergantiems I tipo diabetu ilgiau nei 20 metų beveik visiems nustatomi pradiniai ar pažengę pokyčiai tinklainėje.
Diabetinė retinopatija gydoma lazerinės fotokoaguliacijos metodu ar atliekant vitrektomija. Židininė fotokoaguliacija atliekama esant kliniškai reikšmingai makulopatijai, panretinalinė (visos tinklainės) fotokoaguliacija taikoma esant išplitusiems pokyčiams tinklainėje – lazerio spindulys veikia pakenktas tinklainės vietas, sustabdomas naujadarių kraujagyslių augimas bei apsisaugoma nuo tolesnio regos blogėjimo. Vitrektomija – tai jau chirurginė intervencija į akį. Jos metu pašalinamas pakitęs stiklakūnis bei susidarę fibrozinio audinio plėvės, atliekama tinklainės fotokoaguliacija operacijos metu.
Diabetinės retinopatijos progresavimui stabdyti labai svarbu gera bendra diabeto, arterinio kraujospūdžio, cholesterolio kontrolė. Kadangi pradinėse stadijose pokyčiai tinklainėje paprastai nesukelia simptomų, svarbūs planiniai apsilankymai pas gydytoją oftalmologą.
Dioptrija
DIOPTRIJA - sutrumpintai žymima „D“ - refrakcijos (šviesos spindulių laužimo) matavimo vienetas. Trumparegystė bei jai koreguoti skiriami įgaubti akinių lęšiai matuojama neigiamos reikšmės skaitmenimis (pvz. -6,0 dioptrijos), toliaregystė bei jos korekcijai skiriami išgaubti akinių lęšiai – teigiamos reikšmės skaičiais, pvz. +6.0 dioptrijos.
Dipliopija
DIPLIOPIJA – vaizdo dvejinimasis žiūrint abiem akimis (binokulinė dipliopija) ar viena akimi (monokulinė dipliopija) į objektą. Monokulinės dipliopijos priežastys gali būti nekoreguota refrakcijos yda, pavyzdžiui astigmatizmas, ar optinių terpių anomalijos, kaip ragenos randai, keratokonusas, katarakta.
Binokulinė dipliopija atsiranda, kai vaizdas vienoje akyje krenta tiesiai į centrinę tinklainės dalį, o kitoje akyje dėl jos netaisyklingos padėties (žvairumo) – šalia centrinės dalies. Vaizdas gali būt išsiskyręs tik vertikalioje, tik horizontalioje ar abiejose plokštumose. Jei dvejinimasis atsiranda tik žiūrint viena kuria kryptimi, jis paprastai susijęs su akį judinančių raumenų nervų paralyžiumi. Esant įprastam drauginiam žvairumui, vaizdas dvejinasi visomis kryptimis vienodai. Dipliopijos paprastai nepasitaiko ankstyvame ikimokykliniame vaikų amžiuje – esant žvairumui, blogosios akies vaizdas yra užslopinamas ir dvejinimosi išvengiama, tačiau vystosi ambliopija.
Duano retrakcinis sindromas (DRS)
DUANO RETRAKCINIS SINDROMAS (DRS) – tai vienas iš paralitinio žvairumo tipų. Jo priežastis – VI galvinio nervo (dar vadinamo atitraukiamuoju akies nervu, nes jis suka akį į išorę, link smilkinio) ir jo branduolio neišsivystymas (agenezija) bei III nervo pakitusi inervacija – jo skaidulos keliauja ne tik į vidinį tiesųjį akies raumenį (kaip ir normoje), bet ir išorinį akies judinamąjį raumenį. Dėl to pasukant akį į vidų, susitraukia ne tik vidinis, bet ir išorinis akies judinamasis raumuo ir akies obuolys yra tarsi patraukiamas gilyn į akiduobę – gaunama akies retrakcija bei susiaurėja vokų plyšys. Kadangi inervuojančios skaudulos gali įvairiai pasiskirstyti, yra keli DRS tipai, tarp kurių I tipas dažniausiai sutinkamas, o antrasis ypatingai retas:
- Duano sindromo I tipui būdingi laisvi akies judesiai link nosies (gera addukcija), bet negalimi link smilkinio (nėra abdukcijos). Sukant akį link nosies stebimas vokų plyšio susiaurėjimas bei akies obuolio retrakcija. Žiūrint tiesiai nustatoma ezotropija (akis nukrypusi link nosies) bei būdingas veido pasukimas pažeistos akies pusėn.
- Duano sindromo II tipui būdingi riboti akies judesiai horizontaliai link nosies, tačiau laisvi ar tik nedaug riboti link smilkinio. Pirminėje padėtyje akys žvelgia tiesiai ar nedaug išorėn.
- Duano sindromo III tipui esant horizontalūs akių judesiai labai riboti tiek link nosies, tiek link smilkinio. Tiesiai žiūrint akių padėtis dažniausiai taisyklinga.
DRS nustatomas iš karto po gimimo, dažniausiai jis vienpusis, tačiau apie 20% atvejų pažeidžia abi akis. Kartais kartu nustatomi kiti įgimti sutrikimai, kaip kurtumas bei kalbos sutrikimas.
DRS diagnozuojamas akių apžiūros metu. Jei pirminėje padėtyje akių padėtis tiesi ir nėra ambliopijos, jis nėra gydomas. Esant žvairumui pirminėje padėtyje bei priverstinei galvos padėčiai, atliekamos žvairumo operacijos.
E
Egzotropija
EGZOTROPIJA - išorinis (diverguojantis) žvairumas - akies nukrypimas išorėn, t.y. į ausies pusę. Egzodeviacijos nėra retas reiškinys, ir ne visada tai yra susiję su patologija. Nedidelė nepastovi egzotropija neretai matoma naujagimiams (iki 70%), ji išnyksta iki 2-4 mėn. amžiaus. Nedidelė egzoforija (t.y. slaptas žvairumas, kuris natūraliai nėra matomas, o nustatomas tik atliekant specialius testus), būdinga daugeliui suaugusių žmonių.
Patologinės egzodeviacijos yra skiriamos į kelias grupes:
- Intermituojanti, t.y. nepastovi egzotropija – paprastai ankstyvoje vaikystėje tėvų pastebima kaip kartais atsirandantis vienos akies „nubėgimas“ link ausies, ypač vaikui pavargus, užsisvajojus, peršalus. Suaugusiems toks protarpinis akies nukrypimas gali atsirasti išgėrus alkoholio ar vartojant raminančius medikamentus. Esant intermituojančiai egzotropijai taip pat būna neryškus regėjimas, akių nuovargis, astenopija, fotofobija, retai - dvejinimasis.
- Konvergencijos nepakankamumo sąlygota egzotropija atsiranda dėl akių nesugebėjimo jas suvesti bei išlaikyti fiksaciją į artėjantį objektą. Paprastai atsiranda paauglystės metais ir pasireiškia neryškiu matymu iš arti, akių nuovargiu, apsunkintu skaitymu. Dažnai žiūrint į tolį akys yra tiesioje padėtyje, o perkėlus žvilgsnį į artį – nukrypsta link ausies.
- Sensorinė egzotropija atsiranda esant blogam akies matymui, pvz. esant įgimtai kataraktai ar giliai ambliopijai.
- Įgimta egzotropija ypatingai reta, gali atsirasti žmonėms su sistemine patologija, akių alpinizmu, cerebriniu paralyžiumi. Skirtingai nuo neretai pasitaikančios fiziologinės naujagimių egzotropijos, įgimta egzotropija būna pastovi, nukrypimo kampas didelis.
Gydoma egzotropija parenkant tinkamą korekciją, dengiant vieną akį, skiriant ortoptinius konvergenciją (akių suvedimą) lavinančius pratimus, atliekant operaciją.
Elektroretinografija
ELEKTRORETINOGRAFIJA - tai akių testas, skirtas tinklainės funkcijos pakitimams nustatyti. Šiuo testu tiriamas tinklainės fotoreceptrorių – kūgelių bei stiebelių atsakas į tinklainės simuliaciją šviesa.
Atliekant testą pacientas guli ar sėdi, jam į akis lašinami vyzdį plečiantys ir nujautrinantys vaistai. Elektrodas, panašus į kontaktinį lęšį, yra uždedamas ant ragenos arba vielos kilpos – ant apatinio voko. Papildomas elektrodas dedamas ant odos kaktos srityje. Tyrimo metu pacientas žiūri į standartizuotus šviesos stimulus, o tinklainės ląstelių atsakas registruojamas ir matomas kompiuteryje dviejų tipų banga – a banga ir b banga. A-banga atspindi fotoreceptorių fukciją, b-banga – bipolinių ir Miulerio ląstelių funkciją. Šių bangų pakilimai normos atveju atitinka šviesos stimulo intensyvumą. ERG tyrimas atliekamas tamsinės ir šviesinės adaptacijos sąlygomis.
Tyrimas gali būti atliekamas ir bendraujančiam vaikui, ir anestezijos sąlygom kūdikiui.
ERG suteikia naudingos informacijos esant įgimtiems ir įgytiems tinklainės susirgimams:
- Pigmentiniam retinitui ir įvairiom jo formom;
- Paveldimom tinklainės distrofijom;
- Leberio įgimtai amaurozei;
- Gyslainės ir tinklainės trofijai;
- Įgimtam nakties aklumui;
- Su X-chromosoma susijusiai jaunatvinei retinošizei;
- Achromatopsijai;
- Kūgelių distrofijai;
- Usherio sindromui.
Pakitusi ERG gali būti ir dėl arteriosklerozės, metabolinių ligų (mukopolisacharidozės), tinklainės atšokos, vitamino A trūkumo, išeminių tinklainės ligų (pvz. esant diabetinei retinopatijai).
Emetropija
EMETROPIJA – akies būklė, kai akiai esant ramybės būsenoje per akies optinę sistemą perėję spinduliai susikerta tinklainėje, užtikrindami gaunamo vaizdo aiškumą. Tai jokios refrakcijos ydos nebuvimas.
Endoftalmitas
ENDOFTALMITAS – tai vidinių akies dangalų uždegimas. Tai viena grėsmingiausių akies operacijų komplikacijų, galinti labai pabloginti operacijos rezultatus bei regėjimo išeitis. Endoftalmitas taip pat gali atsirasti po bukų ar kiaurinių akies traumų ar infekcijai patekus į akį per kraują iš kitų organizmo vietų (endogeninis endoftalmitas).
Endoftalmitas pasitaiko apie 0.15% kataraktos operacijų, dažniau vyresniems nei 80 m. amžiaus žmonėms, pacientams, kurių imunitetas susilpnėjęs dėl sisteminių ligų, pavyzdžiui diabeto. Pooperacinį endoftalmitą sukelia bakterijos, dažniausiai koaguliazei neigiami stafilokokai, tačiau priežastimi gali tapti ir kiti gram-teigiami ar gram-neigiami mikroorganizmai.
Endogeninio endoftalmito rizikos faktoriai yra vėžiniai susirgimai, diabetas, širdies-kraujagyslių ligos, intraveninių narkotikų vartojimas, AIDS, invazinės procedūros, endokarditas, celiulitas, meningitas ir kitų organų infekcijos. Endogeninį endoftalmitą gali sukelti tiek bakterijos, tiek grybeliai, dažniausiai Candida rūšies. Grybelių sukeltas endoftalmitas gali atsirasti esant kateteriams, lėtinėms plaučių ligoms, vartojant intraveninius narkotikus.
Endoftalmito simptomai yra didelis akies skausmas, ženklus matymo pablogėjimas, akies paraudimas, šviesos baimė – fotofobija, galvos skausmas, galimos išskyros iš akių. Apžiūrint nustatomi akies dangalų uždegimo požymiai – paburkę vokai, paraudusi junginė, paburkusi ragena, hipopionas (uždegimo elementai, matomi priekinėje kameroj, tarp rainelės ir ragenos), stiklakūnio drumstys, susilpnėjęs akių dugno refleksas, paburkęs regimojo nervo diskas, balkšvi židiniai tinklainėje.
Endoftalmito gydymas priklauso nuo priežasties, tačiau visais atvejais turėtų būti pradedamas kuo greičiau po diagnozės nustatymo, nes nuo to priklauso regos išeitys.
Yra skiriami antibiotikai sistemiškai bei vietiškai suleidžiant į stiklakūnio ertmę, kortikosteroidai, atliekama pars plana vitrektomija (stiklakūnio pašalinimas), skiriami vyzdį plečiantys lašai.
Endoftalmito prognozė priklauso nuo priežasties. Esant endogeniniam endoftalmitui iki 70% akių mato tik šviesą, pooperacinio - prognozė kiek geresnė, apie 70% atvejų rega išlieka geresnė nei 0,1.
Endokrininė oftalmopatija (Greivso oftalmopatija)
ENDOKRININĖ OFTALMOPATIJA (GREIVSO OFTALMOPATIJA) – tai autoimuninė, lėtai progresuojanti liga, kuriai būdingas už akies obuolio esančių audinių bei akį judinančių raumenų pažeidimas. Šia liga gali sirgti asmenys, kuriems nustatyta tirotoksikozė (suaktyvėjusi skydliaukės funkcija) (80-90% atvejų), hipotirozė (sumažėjusi skydliaukės funkcija), autoimuninis tiroiditas (skydliaukės uždegimas). Kartais skydliaukės funkcija normali – apie 15-17% atvejų. Moterys šia liga serga 4-5 kartus dažniau nei vyrai. Dažniausiai Greivso oftalmopatija atsiranda darbingo amžiaus žmonėms ( 30-50 m.). Dėl autoimuninės ligos vystosi akį judinančių raumenų hipertrofija (juose padidėja tam tikrų medžiagų), akiduobės minkšti audiniai yra infiltruojami uždegiminio atsako ląstelėmis, jie proliferuoja. Tai sąlygoja klinikinių požymių bei simptomų atsiradimą:
- Pažeidžiami minkštieji audiniai – paburksta vokai, parausta akies obuolys, junginė paburksta, gali vystytis keratokonjunktyvitas.
- Atsiranda išverstakumas bei vokų refrakcija. Išverstakumas būdingas daugumai šia oftalmopatija sergančių pacientų, gali būti vienpusis ar abipusis. Vokų refrakcija būdinga apie 50% pacientų – stebimas vokų atitolimas nuo ragenos, todėl tarp ragenos ir voko krašto matosi balta odenos juostelė.
- Optinė (regos nervo) neuropatija – rimta Greivso oftalmopatijos komplikacija, pasireiškianti apie 5% sergančiųjų. Ją dažniausiai sukelia mechaninis regos nervo suspaudimas pakitusiais tiesiaisiais akį judinančiais raumenimis. Tokiu atveju pablogėja rega, atsiranda pokyčiai akiplotyje, retais atvejais gali išsivystyti regos nervo atrofija.
- Dvejinimasis – atsiranda apie 30-50% pacientų, jis gali būti nepastovus.
Greivso oftalmopatija gydoma kartu su endokrinologais (gydomi skydliaukės funkcijos sutrikimai) bei esant reikalui kartu su neurochirurgais. Esant išverstakumui bei minkštųjų audinių uždegimui skiriami vietiniai priešuždegiminiai, akis drėkinantys preparatai, sisteminiai skysčius šalinantys medikamentai bei kortikosteroidai. Kartais taikoma radioterapija bei akiduobės dekompresija, taip pat atliekamos žvairumo bei vokų operacijos.
Epikeratofakija
EPIKERATOFAKIJA – refrakcinės chirurgijos metodas, kai ant ragenos priekinio paviršiaus yra prisiuvamas iš donorinio ragenos audinio suformuotas lęšis. Donorinis audinys yra užšaldomas bei apdirbamas suteikiant reikalingą disko formą. Operacijos metu recipiento ragenos epitelis yra nuvalomas ir ant priekinio paviršiaus uždedamas donorinio audinio lęšis, kuris prisiuvamas prie recipiento ragenos. Epikeratofakija buvo naudojama pagrinde afakijai koreguoti suaugusiems ir vaikams, t.y. kai pašalinus įgytą ar įgimtą kataraktą buvo pašalinamas lęšiukas, ir kiti afakijos korekcijos metodai buvo nesėkmingi. Epikeratofakija taip pat buvo naudota trumparegystės korekcijai bei keratokonuso gydymui.
Episkleritas
EPISKLERITAS – tai paviršinių odenos sluoksnių uždegimas. Dažniausiai pasitaiko darbingo amžiaus žmonėms. Episklerito priežastys įvairios:
- Uždegiminės jungiamojo audinio ligos (reumatoidinis artritas, mazginis poliarteritas, sisteminė vilkligė, Wegenerio granuliomatozė);
- Podagra;
- Infekcinės ligos (Herpes zoster ar Herpes simplex viruso infekcija, Laimo liga, sifilis);
- Idiopatinis skleritas (uždegimą sukėlusi priežastis lieka neaiški);
- Kitos ligos (atopija, uždegiminė žarnyno liga).
Episkleritas prasideda ūmiu paraudimu (dėl episklerinių kraujagyslių išsiplėtimo) bei nedideliu vienos ar abiejų akių skausmu. Paraudimas gali būti tik nedidelio ploto (sektorinis, pasitaiko dažniau) ar difuzinis. Čiuopiant akį per voką jaučiamas skausmingumas. Išskyrų nebūna, matymas lieka nepakitęs. Būdingi ligos pasikartojimai, eiga vangi, besitęsianti keletą savaičių. Jei vystosi mazginis episkleritas, pažeidimo vietoje susiformuoja vienas ar keli smulkūs rausvi mazgeliai, kurie čiuopiant per voką yra skausmingi. Episkleritui būdinga, kad sulašinus kraujagysles sutraukiančių vaistų pažeistas plotas pabala (skirtingai nei esant gilesnių odenos sluoksnių pažeidimui).
Gydomas episkleritas skiriant dirbtines ašaras, vietinius priešuždegiminius bei hormonų lašus. Kartais skiriami ir geriami nesteroidiniai priešuždegiminiai preparatai.
Ezotropija
EZOTROPIJA – vidinis (konverguojantis) žvairumas - akies nukrypimas į vidų nuo tiesios padėties, t.y. link nosies. Šis žvairumo tipas yra dažniausiai pasitaikantis. Yra skiriamos dvi didelė ezotropijos rūšys – drauginė bei paretinė, atsiradusi dėl vieno ar kelių akį judinančių raumenų paralyžiaus.
Drauginės ezotropijos yra keletas rūšių. Infantilinė (įgimta) ezotropija atsiranda iki maždaug 6 mėn. amžiaus, yra gan reta, įvairių šaltinių duomenimis jos dažnis yra 0,5-1%. Ji paprastai nesusijusi nei su didele refrakcijos yda, nei su raumenų inervacijos patologija. Būdingas didelis, ryškus akių nukrypimas, nedidelė ar vidutinė toliaregystė, kartais gali būti nistagmas, kiek riboti akių judesiai į išorę. Įgimta ezotropija gydoma chirurginiu būdu.
Įgyta neakomodacinė ezotropija paprastai atsiranda taip pat vaikystėje, tačiau vyresniame nei 2 m. amžiuje. Akių nukrypimas pradžioje nedidelis, tačiau su amžiumi gali didėti.
Dažniausiai pasitaiko akomodacinė ezotropija, atsirandanti arba dėl didelės toliaregystės, arba dėl didelio vadinamojo akomodacinės konvergencijos/akomodacijos (AK/A) santykio. Esant didesnei toliaregystei, žvairuot vaikas gali pradėti apie antruosius gyvenimo metus ar vėliau, pradžioj nepastoviai, kai žiūri į artimus objektus. Tačiau laikui bėgant akių nukrypimas tampa pastovus. Šį žvairumą paprastai pilnai ištaiso akiniai, juos nešiodamas vaikas nežvairuoja. Kai esti didelis AK/A santykis, akys labiau nukrypsta žiūrėdamos iš arti, nei į tolį, ir dažnai tokiu atveju skiriami bifokaliniai akiniai.
Jei akiniai taiso akių padėtį, bet nepilnai, ezotropija vadinama daline akomodacine, ir tokiu atveju gydoma chirurginiu būdu.
Paretinis žvairumas atsiranda dėl išorinį tiesųjį akį judinantį raumenį įnervuojančio šeštojo nervo paralyžiaus. Tai gali atsitikti dėl sisteminės hipertenzijos, diabeto, centrinės nervų sistemos auglių, galvos traumos.
Pseudoezotropija – tai būklė, kai akys atrodo nukrypę, nors tikrojo žvairumo nėra. Pseudoezotropijos priežastimi gali būti plati plokščia nosies nugarėlė, ryški epikanto raukšlė (dengianti akies obuolį iš nosies pusės), siauras tarpvyzdinis atstumas. Dažnai pseudoezotropija „išaugama“ 2-3-iaisiais gyvenimo metais.
F
Fakinis IOL
FAKINIS IOL – dirbtinis intraokulinis lęšis, kuris implantuojamas į akį paliekant natūralų žmogaus lęšiuką. Fakiniai IOL skirti koreguoti vidutinio bei didelio laipsnio trumparegystei, toliaregystei bei astigmatizmui. Šiuo metu skiriamos trys didelės grupės fakinių IOL: užpakalinės kameros IOL (imlplantuojami už rainelės, tarpe tarp rainelės ir natūralaus lęšiuko), priekinės kameros kampo – palaikomi (ant odenos pentino) bei priekinės kameros prie rainelės fiksuojami. Koreguojant ypač aukšto laipsnio ametropijas fakiniai implantai yra pranašesni už kitas refrakcines procedūras didesne optine zona, mažesniu šešėliavimu naktį, didesniu saugumu. Refrakcinių implantų trūkumai bei komplikacijos dažnai priklauso nuo lęšio modelio bei anatomijos.
AcrySof CACHET fakinis IOL – tai minkštas sulankstomas IOL, pagamintas iš aukšto refrakcijos indekso akrilo su UV spindulius absorbuojančiais chromoforais. AcrySof CACHET per mažą pjūvį injektoriaus pagalba yra implantuojamas į priekinę akies kamerą (tarp ragenos ir rainelės). Atraminiai IOL elementai remiasi priekinės kameros kampe, kur jungiasi rainelė su ragena – tai užtikrina stabilią IOL padėtį be jokios papildomos fiksacijos. Ragenos pjūvis yra labai mažas ir taip pat nėra siuvamas.
AcrySof CACHET fakinis IOL skirtas koreguoti vidutinio bei didelio laipsnio trumparegystei (nuo -6.0D iki -16.0D) vyresniems nei 21 m. amžiaus žmonėms, kurių priekinės kameros gylis yra didesnis nei 3,2 mm. Šis IOL netinka žmonėms, kuriems prieš operaciją nustatytas ar tikėtinas pooperacinis astigmatizmas yra didesnis nei 2.0D.
Visian ICL – tai implantuojamas priekinės kameros lęšis, skirtas refrakcijos ydoms koreguoti. Jis veikia taip pat, kaip kontaktinis lęšis, tik kontaktinis lęšis dedamas ant ragenos, o Visian ICL implantuojamas tarpe tarp rainelės ir natūralaus žmogaus lęšiuko. Korekcija yra visam laikui, tačiau jei žmogaus matymas dėl kažkokių priežasčių labai keičiasi, ICL galima pašalinti ar pakeisti kitu. Visian ICL yra pagamintas iš medžiagos, pavadintos kolameru, kuri ne tik biologiškai ”draugiška” akiai, bet ir užtikrina išskirtinai gerą matymo kokybę. Taip pat kolameras visiškai absorbuoja UVA ir UVB spindulius ir apsaugo akis nuo šių kenksmingų spindulių poveikio. Visian ICL yra implantuojami nuo 1997 metų – implantuota per 200 000 IOL, taigi jų saugumas jau patikrintas klinikinėje praktikoje.
Kadangi implantuojamas už rainelės, Visian ICL yra nematomas nei pacientui, nei kitam žmogui. Visian ICL pagalba galima koreguoti trumparegystę iki -20,0D, toliaregystę iki +10,0D bei astigmatizmą iki +6,0D.
Femtosekundinis lazeris
FEMTOSEKUNDINIS LAZERIS (FS) – tai infraraudonųjų bangų lazeris, skleidžiantis 1052nm ilgio bangas ultratrumpais pulsais – pulso diametras yra 0,001mm, trukmė -10-15 sek. Šiuo lazeriu audiniai gali būti atpjaunami ypatingai tiksliai, beveik be jokio terminio poveikio. Kiekvienas lazerio pulsas ragenoje suformuoja mažą dujų burbuliuką, kuris atskiria audinius norimoje ir iš anksto užprogramuotoje vietoje.
Oftalmologijoje FS dažnausiai naudojamas refrakcinėje chirurgijoje suformuoti ragenos lopeliui atliekant LASIK operaciją. Tačiau pastaruoju metu jo taikymo sritys labai išsiplėtė. FS taip pat naudojamas:
- Atliekant priekinę bei užpakalinę pasluoksnę keratoplastiką (dalinį ragenos persodinimą) – naudojant FS tai yra minimaliai invazyvi operacija, o atpjovimo tikslumas siekia 10 mikronų;
- Suformuoti kanalui prieš inrarageninių žiedų implantavimą esant keratokonusui ar skaidriai pakraštinei ragenos degeneracijai;
- Atlikti astigmatines atpalaiduojamąsias ragenos įpjovas;
- Keratoprotezavime (įsodinant ragenos protezą);
- Neinvazinėj transskleralinėj glaukomos chirurgijoje suformuojant drenažinius kanalus, tikslu pagerinti intraokulinio skysčio nutekėjimą ir sumažinti akispūdį;
- FS panaudojimas presbiopijos chirurgijoje yra tyrimų stadijoje. Tyrimai su gyvūnais rodo, kad FS lazriu galima būtų įtakoti lęšiuko elastiškumą ir taip koreguoti presbiopiją;
- Operuojant kataraktą priekinio kapsuloreksio (angelės priekinėje lęšio kapsulėje) suformavimui.
Svarbu yra tai, kad kiekvienas pjūvis, atliekamas naudojant FS yra tikslus, jo dydis, forma, gylis, vieta gali būti keičiama priklausomai nuo poreikio.
Fluoresceino juostelė
FLUORESCEINO JUOSTELĖ – šios juostelės vienas galas yra impregnuotas tam tikra dažančiąja medžiaga – fluoresceinu. Priglaudus tokią juostelę prie akies, dažas pasiskleidžia akies paviršiuje ir nudažo esamus ragenos epitelio defektukus. Šie defektai apžiūrimi per plyšinę lempą (oftalmologo naudojamą mikroskopą) ir matomi kaip žalsvi taškeliai ar platesni defektai.
Dažniausiai ragenos vientisumas pažeidžiamas ir defektukai atsiranda esant ragenos uždegimui (keratitui), akių sausumui, ragenos erozijoms (žaizdelėms), pažeidus kontaktinių lęšių nešiojimo režimą.
Fluorescencinė angiografija
FLUORESCENCINĖ ANGIOGRAFIJA (FA) – tai diagnostinis testas, kurio metu įvertinama tinklainės ir gyslainės kraujotaka bei kraujagyslių pakitimai. FA yra atliekama siekiant nustatyti pakitusių naujadarių kraujagyslių buvimą (taip pat ir prieš bei po fotodinaminės terapijos taikymo), prieš atliekant gydymą lazeriu bei jo efektyvumo įvertinimui, nustatyti padidėjusio kraujagyslių pralaidumo ar sutrikusio kraujo tekėjimo sritis.
Tyrimui naudojamas vandeninis fluoresceino natrio tirpalas, kuris suleidžiamas į rankos veną. Per bendrą kūno kraujotaką fluoresceinas patenka į akies kraujagysles. Apšvietus tinklainę mėlyna šviesa yra atliekamos akių dugno fotografijos. Prieš tyrimą yra išplečiami akių vyzdžiai, taip pat svarbu, kad optinės akies terpės būtų skaidrios. Per akies arteriją fluoresceinas pirma patenka į gyslainės kraujotaką, vėliau – į tinklainės kraujotaką. Todėl normalią angiogramą sudaro 4 fazės – gyslainės, arterinė, arterioveninė ir veninė. Patologiniai pakitimai angiogramoje pasireiškia kaip hiperfluorescencija (kai fluoresceinas kaupiasi) ar hipofluorescencija (kai matoma tamsi dėmė, nes fluoresceinas nepatenka į tam tikrą sritį). FA pagalba nustatomi pakitimai, būdingi geltonos dėmės edemai, neovaskuliarizacijai, vaskulitui, regimojo nervo ligom (paburkimui, neuritui, neuropatijai), augliams (stebimos patologinės kraujagyslės), diabetinei ir kitoms retinopatijoms.
Fotodinaminė terapija
FOTODINAMINĖ TERAPIJA (FDT) – tai fotocheminių reakcijų naudojimas gydant gėrybinius ir piktybinius darinius. Fotodinaminė terapija atliekama dviem etapais: pirmiausia fotosensitizuojanti medžiaga yra suleidžiama į organizmą, dažniausiai per veną, ir ji pasisavinama greitai besidauginančių ląstelių. Antru etapu fotosensitizuojanti medžiaga yra akyvuojama specifinio bangos ilgio šviesa, fotodinaminės reakcijos pasekoje suardomi pakitę audiniai. Kadangi naudojama medžiaga yra absorbuojama išskirtinai hiperproliferacinių audinių, šalia esančių struktūrų pažeidimo tikimybė yra minimali. FDT pirmiausia buvo pradėta naudoti vėžinių susirgimų gydymui (1981 m.)
Oftalmologijoje FDT naudojama gyslainės neovaskuliarizacijai gydyti – kai centrinėje tinklainės dalyje auga nekokybiškos, pralaidžiom sienelėm kraujagyslės, lemiančios ryškų regos praradimą. Kaip fotosensitizuojanti medžiaga yra naudojamas verteporfinas (Visudinas). Amžinės geltonos dėmės degeneracijos sukeltai gyslainės neovaskuliarizacijai gydyti verteporfinas aprobuotas JAV 2000 metais. Per 10 minučių suleistas į veną jis susikaupia pakitusiuose kapiliaruose. Po penkių minučių pažeidimo vieta yra veikiama diodinio lazerio šviesa (689 mikronai). Fotodinaminės reakcijos pasekoje susiformavę laisvieji radikalai bei deguonis sukelia patologinių kraujagyslių trombozę, o sveikieji audiniai yra išsaugomi. Verteporfinas yra gan greitai pašalinamas iš organizmo, kelias dienas išlieka padidėjęs odo jautrumas. Tyrimų rezultatai rodo, kad didesnei daliai gydytų pacientų regos aštrumas išlieka stabilus keletą metų, nors regos pagerėjimas stebėtas tik išskirtinais atvejais.
Fotofobija
FOTOFOBIJA – šviesos baimė, dažniausiai atsirandanti esant ragenos uždegimui ar sužeidimui. Gali būti ir esant uždegimui gilesniuose akies sluoksniuose.
G
Geltonoji dėmė
GELTONOJI DĖMĖ – tai ovalo formos, apie 5 mm diametro sritis užpakaliniame akies poliuje. Geltoną spalvą šiai sričiai suteikia ląstelėse esantis ksantofilinis pigmentas. Geltonos dėmės centre esti įduba – fovea – kuri yra apie 1,5 mm skersmens ir tiriant akių dugną atpažįstama iš ovalo formos refleksinio švytėjimo. Pačiame fovea centre yra duobutė – foveola, 0,35 mm diametro sritis. Tai jautriausia šviesai tinklainės dalis, taip pat ir ploniausia, nes ją sudaro tik šviesai jautrios ląstelės- kūgeliai. Geltonosios dėmės srityje nėra matomų tinklainės kraujagyslių.
Esant pokyčiams geltonojoje dėmėje pirmiausia nukenčia centrinis regėjimas, taip pat pakinta regėjimo kokybė – matomas vaizdas gali būti padidėjęs (makropsija) ar sumažėjęs(mikropsija), pakitusi jo forma (metamorfopsijos). Tiriant geltonos dėmės funkciją vertinamas regos aštrumas, akies dugnas, atliekamas testas Amslerio tinkleliu, Fotostress testas, fluorescentinė angiografija.
Geriausias koreguotas matymas
GERIAUSIAS KOREGUOTAS MATYMAS – geriausias akies regėjimas, gaunamas su pilna korekcija. Regėjimo korekcijai gali būti naudojami akiniai ar kontaktiniai lęšiai.
Gigantinių papilų konjunktyvitas
Gigantinių papilų konjunktyvitas (GPK) – tai imunoglobulino E sukelti hiperjautrumo reakcijos pakitimai voko junginėje, dažniausiai pasitaikantys nešiojančių kontaktinius lęšius tarpe. GPK gali atsirasti nešiojant visų rūšių kontaktinius lęšius – kietus, minkštus hidrogelinius ar silikoninius, protezinius. Kartais šis konjunktyvitas atsiranda dėl junginės dirginimo esant akies protezui, grubioms siūlėms akies paviršiuje, randams.
Manoma, kad GPK išprovokuoja mechaninis viršutinio voko junginės dirginimas, ko pasekoje prasideda uždegiminiai pakitimai jo audiniuose. Riziką atsirasti GPK didina prailgintas kontaktinių lęšių nešiojimas, netinkamas valymas, nešiojimo režimo pažeidimas, grubus lęšio kraštas. JAV GPK pasitaiko maždaug 20% atvejų tarp hidrogelinių kontaktinių lęšių nešiotojų.
GPK pasireiškia sumažėjusia kontaktinių lęšių tolerancija, lęšio nestabilumu, sutrumpėjusia lęšių nešiojimo trukme, neryškiu matymu, gleiviškom išskyrom, akių niežėjimu, paraudimu, diskomfortu. Tiriant oftalmologiškai nustatomi specifiniai uždegiminiai pakitimai viršutinio voko junginėje.
Nustačius GPK pirmiausia nutraukiamas kontaktinių lęšių nešiojimas 2-4 savaitėms. Ūmiais atvejais skiriami kortikosteroidų lašai, lengvesniais – priešalerginiai preparatai. Po gydymo kurso rekomenduojama pereiti prie dažniau keičiamų lęšių, intensyviau juos valyti (mechaniškai, naudoti peroksidinį kontaktinių lęšių tirpalą). Apie 80% žmonių gali sėkmingai nešioti kontaktinius lęšius praėjus ūmiems GPK simptomams.
Glaukoma
GLAUKOMA – tai grupė ligų, kurių metu pažeidžiamas regos nervas. Jai būdinga, kad padidėjęs intraokulinis spaudimas ir kiti faktoriai sąlygoja regos nervo atrofiją bei tinklainės ganglinių ląstelių ir jų aksonų žūtį.
Dažniausiai glaukoma nustatoma suaugusiame amžiuje, tačiau ji gali būti ir įgimta ar atsirasti vaikų amžiuje. Pagal priekinės kameros kampo būklę skiriamos atviro (dažniausiai pasitaikančios) bei uždaro kampo glaukomos. Pagal glaukomos atsiradimo priežastį skiriama pirminė glaukoma (nesusijusi su kita akių ar bendra patologija) bei antrinė, sąlygota kitų akių ligų, vaistų vartojimo: pseudoeksfoliacinė, pigmentinė, sukelta akies vidaus navikų, traumos, kraujosruvų į akies vidų, lęšiuko pokyčių, ilgo kortikosteroidų naudojimo.
Dažniausiai pasitaikanti yra pirminė atviro kampo glaukoma. Ja serga apie 1-2% vyresnių nei 40 metų žmonių, iki 5% vyresnių nei 60 metų žmonių. Glaukomos atsiradimo rizikos veiksniai yra šie: akispūdžio dydis, vyresnis amžius, rasė (afroamerikiečiai serga 3-6 kartus dažniau nei baltieji), šeimyninė glaukomos anamnezė (rizika susirgti glaukoma padidėja 3-6 kartus, jei šia liga serga pirmos eilės giminaičiai), plonesnė ragena centre. Kiti galimi rizikos faktoriai yra trumparegystė, cukrinis diabetas, arterinė hipertenzija. Kliniškai šiai glaukomai būdingas padidėjęs intraokulinis spaudimas, specifiniai akipločio, regos nervo disko pokyčiai, atviras priekinės kameros kampas. Ligai progresuojant negrįžtamai pablogėja rega, o negydant galimas apakimas.
Glaukoma nėra išgydoma liga. Skiriamo gydymo tikslas – sustabdyti ligos progresavimą bei išsaugoti regėjimo funkcijas. Glaukomai gydyti taikomas medikamentinis gydymas lašais, nutekėjimą gerinančios lazerio ar chirurginės operacijos.
Gonioskopija
GONIOSKOPIJA – tai akies tyrimo metodas, kurio metu specialių lęšių pagalba apžiūrimas kampas tarp rainelės ir ragenos – vertinamas jo plotis bei struktūros. Šis kampas svarbus tuo, kad per jame esančias struktūras iš akies nuteka didžioji intraokulinio skysčio dalis.
Gonioskopija gali būti atliekama diagnostiniu tikslu (dažniausiai įtariant glaukomą ar ja sergant) ar chirurginiu tikslu (kad atlikti lazerinę trabekuloplastiką ir goniotomiją, t.y. procedūras, gerinančias akies skysčio nutekėjimą). Šis tyrimas gali būti atliekamas tiesioginiu ar netiesioginiu gonioskopu, naudojant vietinę anesteziją.
Tiesioginė gonioskopija parodo tiesioginį priekinės kameros kampo vaizdą ir gali būti naudojama diagnostiniais ar chirurginiais tikslais. Šiam metodui nereikalinga plyšinė lempa, pacientas tyrimo metu turi gulėti, todėl tiesioginė gonioskopija faktiškai netaikoma ambulatorinėm sąlygom.
Netiesioginė gonioskopija parodo veidrodinį priešingo kampo atvaizdą, ir atliekama tik prie plyšinės lempos. Tam naudojami Zeiss keturių veidrodžių, Goldmann trijų veidrodžių gonioskopai. Apžiūrint priekinės kameros kampą, matomos jo struktūros bei vertinamas kampo plotis, kuris gali būti šešių laipsnių. Plačiausias (IV°) kampas 35-45° paprastai matomas trumparegėse akyse, ar akyse be lęšiuko – tokiu atveju matomos visos kampo struktūros. Kai struktūros nematomos, bet nėra kontakto tarp rainelės ir ragenos, kampas vadinamas plyšiniu, ir jis turi padidintą riziką staiga užsidaryti bei sutrikdyti akies skysčio nutekėjimą. 0° kampas – tai jau uždaras kampas dėl rainelės-ragenos kontakto.
Gonokokinė Infekcija
Gonokinę infekciją sukelia gram neigiama intraląstelinė bakterija Neisseria gonorrhoeae. Tai yra lytiškai plintanti liga, pasitaikanti lytiškai aktyvių suaugusiųjų bei naujagimių tarpe. Rizika sergančiam vyrui perduoti partnerei infekciją yra 50-70% vieno kontakto metu, sergančiai moteriai perduoti infekciją partneriui – apie 20% pirmo kontakto metu, tačiau ji didėja esant pakartotiniams kontaktams.
Vyrams gonorėja pasireiškia pūlingu uretritu (šlaplės uždegimu) po 3-5 dienų inkubacinio periodo. Negydant infekcija gali sukelti epididimitą (sėklidės prielipo uždegimą) bei šlaplės striktūras. Moterų tarpe apie 50% atvejų liga yra asimptominė. Kitoms pasireiškia išskyrom iš makšties, šlapinimosi sutrikimais, kraujavimu iš lytinių takų, apatinės pilvo dalies skausmu. Asimptomė ar negydoma infekcija gali išplisti iki uždegiminės dubens ligos, sukelti kiaušintakių randėjimą, nevaisingumą, negimdinį nėštumą. Tiek vyrams, tiek moterims galimas gonokokinis ryklės, tiesiosios žarnos, akių uždegimas. Išplitusi gonokokinė infekcija gali pasireikšti sąnarių bei sausgyslių uždegimu, meningitu (galvos smegenų dangalų uždegimu), endokarditu (širdies uždegimu).
Suaugusiųjų gonokokinis keratokonjunktyvitas pasireiškia ypač ūmia pradžia, labai gausiom pūlingom išskyrom, vokai paburkę bei skausmingi, akių junginė paburkusi, paraudusi, dažnai formuojasi pseudomembranos, padidėja paausio limfmazgiai. Ūmiais atvejais gali vystytis ragenos uždegimas, pasireiškiantis pakraštiniu išopėjimu, o opoms prakiurus gali vystytis visų akies dangalų uždegimas (endoftalmitas).
Naujagimiams gonokokinis keratokonjunktyvitas prasideda praėjus 1-3 dienoms po gimimo: išburksta vokai, akių junginė, būdingos ypatingai gausios išskyros, gali būti pažeidžiama ragena.
Gonokokinė akių infekcija gydoma vietiniais antibakteriniais lašais bei sistemiškai skiriamais antibiotikais.
Grotelinė degeneracija
GROTELINĖ DEGENERACIJA (GD) – viena iš periferinių tinklainės degeneracijų, randama apie 8% žmonių bendroje populiacijoje. Ši degeneracija dažnai randama esant Marfano, Stiklerio, Ehler-Danlos sindromui. Tarp asmenų, kuriems atšoka tinklainė, GD randama iki 40% atvejų. Dažnai ši degeneracija nesukelia jokių simptomų ir yra randama profilaktinio tyrimo metu. GD paprastai nesukelia komplikacijų, ir ši būklė yra tiesiog sekama. Kartais GD predisponuoja tinklainės atšoką, todėl atsiradus atrofiniams tinklainės plyšiams GD vietoje gali būti atliekamas atribojimas lazeriu.
Gyslainės melanoma
GYSLAINĖS MELANOMA – tai dažniausias pirminis intraokulinis piktybinis navikas suaugusiųjų tarpe. Paprastai nustatomas šeštajame gyvenimo dešimtmetyje, neretai randamas atsitiktinai tiriant akis. Kartais, priklausomai nuo auglio vietos, gali sukelti simptomus: pablogėjusį matymą, akipločio defektus, fotopsijas – šviesuliukus, praplaukiančius regėjimo lauke. Apžiūrint akių dugną matomas pakilęs, ovalus darinys, paprastai rudas (bet retais atvejais gali būti šviesus, be pigmento). Dažnai kartu randama eksudacinė tinklainės atšoka. Gali būti nustatomos gyslainės klostės, kraujosrūvos, antrinė glaukoma, uveitas, katarakta. Atlikus akies ultragarsinį tyrimą įvertinamas auglio dydis, išplitimas. Radus būdingus gyslainės melanomai požymius, atliekami tyrimai, reikalingi nustatyti metastazėms. Dažniausiai pirminė uvealinė melanoma metastazuoja į kepenis (60-70% atvejų), po oda, galvos smegenis, plaučius bei stuburą.
Gyslainės melanomai gydyti taikomi įvairūs metodai, kurie parenkami pacientui individualiai, atsižvelgiant į naviko dydį, vietą, išplitimą, bendrą paciento būklę. Tai brachiterapija, spindulinė radioterapija, transpupilinė termoterapija diodiniu lazeriu, akies pašalinimas, chemoterapija bei imunoterapija esant metastazėms.
Gyvenimo prognozė priklauso nuo naviko histologinio tipo, dydžio (mirtingumas per 5 metus siekia 16% esant mažam navikui bei 53% esant dideliam), išplitimo, vietos, amžiaus - vyresnių nei 65 m. amžiaus pacientų prognozė blogesnė nei jaunų pacientų.
H
Heidelberg tinklainės tomografas
HEIDELBERG TINKLAINĖS TOMOGRAFAS (angl. trumpinys HRT) – tai konfokalinė lazerinė skenuojanti sistema, sukurta gauti ir analizuoti erdvinius užpakalinio akies segmento (akių dugno) vaizdus. Paprastai kalbant – tai tarsi tiksli akių dugno apžiūra, kartu jį nufotografuojant. HRT pagalba nustatomi pakitimai akių dugne bei sudaromos sąlygos sekti tuos pokyčius pakartotinų tyrimų metu. Lazerinėje skenuojamojoje sistemoje lazeris naudojamas kaip šviesos šaltinis – jis sufokusuojamas į tiriamąją sritį. Atsispindėjusi šviesa sugrįžta į prietaisą, o gauti trimačiai vaizdai saugomi bei analizuojami kompiuteryje. Pats tyrimas yra gan greitas, neskausmingas, jam atlikti nereikia išplėsti akių vyzdžių. Dažniausiai HRT atliekamas įtariant glaukomą ar ja sergant ir norint įvertinti ligos eigą – vertinamas regos nervo disko įdubimas bei tinklainės nervinių skaidulų sluoksnis bei jo defektai. Nervinių skaidulų sluoksnio defektai HRT pagalba nustatomi žymiai anksčiau nei fiksuojami jų nulemti pakitimai akiplotyje, taigi glaukoma nustatoma anksčiau nei įprastais metodais. Svarbiausi stereometriniai parametrai yra regos nervo disko sritis, įduba bei kraštelis, vidutinis ir didžiausias disko įdubos gylis, disko forma bei tinklainės nervinių skaidulų sluoksnio storis.Taip pat tyrimo metu galima nustatyti geltonosios dėmės patologiją – skyles bei paburkimą.
Hemangioma
HEMANGIOMA – tai kraujagyslinis navikas.
- Kapiliarinė hemangioma – tai dažniausias vaikų akiduobės ir aplinkinių audinių navikas. Jis gali būti įvairaus dydžio – nuo visiškai nedidelės ir kliniškai nereikšmingos iki didelės, deformuojančios voką ar aplinkines struktūras bei sukeliančios regos pablogėjimą. Kapiliarinė hemangioma gali apimti voką, junginę bei akiduobę. Dažnai nustatoma tik gimusiam naujagimiui ar pirmaisiais gyvenimo mėnesiais. Matomas paviršinis rausvas darinukas ant vokų ar, hemangiomai susiformavus po oda, stebimas melsvas ar violetinis darinukas. Didelės akiduobės hemangiomos gali sukelti akies obuolio dislokaciją, išverstakumą, regos nervo suspaudimą. Maždaug ketvirtadaliui pacientų, kuriems yra akių hemangioma, šie darinukai randami ir kitose kūno vietose. Pirmaisiais gyvenimo metais kapiliarinės hemangiomos paprastai didėja, vėliau ima mažėti. Spontaniškai išnyksta iki 4 metų apie 40% atvejų, iki 7m. - 70-75% atvejų. Dažniau pasitaiko mergaičių nei berniukų tarpe.
- Kaverninė hemangioma – dažniausias gėrybinis akiduobės navikas suaugusiųjų tarpe. Apie 70% sergančiųjų yra moterys. Hemangioma atsiranda ketvirtam-penktam gyvenimo dešimtmetyje , ir pasireiškia palaipsniui didėjančiu vienos akies išverstakumu. Gali pablogėti rega, paburkti vokai, atsirasti dvejinimasis ar defektai akiplotyje. Diagnozuojama atlikus ultragarsinį tyrimą bei magnetinį branduolių rezonansą. Paprastai šalinama chirurgiškai.
Hifema
HIFEMA - tai kraujo susikaupimas priekinėje akies kameroje – tarpe tarp ragenos ir rainelės. Dažniausiai hifema nustatoma po bukos akies traumos, tačiau gali atsirasti ir po intraokulinių akies operacijų, esant rainelės neovaskuliarizacijai (kai ant rainelės auga trapios naujadarės kraujagyslės), intraokuliniams augliams (retinoblastomai, juvenilinei ksantogranuliomai), kraujo krešumo sutrikimui.
Hifema susijusi su akies skausmu, pablogėjusiu matymu, jautrumu šviesai. Neretai traumos pasekoje ar dėl intraokulinio skysčio nutekėjimo kanalo užsikimšimo kraujo forminiais elementais padidėja akių spaudimas.
Esant hifemai ribojamas žmogaus aktyvumas ar rekomenduojamas lovos režimas, rekomenduojama pakelta galvos padėtis. Skiriamas kraujo rezorbciją skatinantis bei priešuždegiminis gydymas, vengiama aspirino ir kitų nespecifinių priešuždegiminių preparatų, įtakojančių kraujo krešumą. Esant padidėjusiam akispūdžiui, skiriami vaistai jam sumažinti. Kartais, jei per ilgą laiką hifema nesumažėja pakanakamai, ar kraujo elementai matomi ragenoje, atliekamas chirurginis hifemos pašalinimas.
Hipertenzinė retinopatija
HIPERTENZINĖ RETINOPATIJA – tai sisteminės arterinės hipertenzijos (padidėjusio kraujospūdžio) sukelti pakitimai akių tinklainėje. Arterinės hipertenzijos priežastys gali būti feochromacitoma, inkstų ar antinksčių ligos, eklampsija ar pirminė hipertenzija – kai nėra ją sukėlusios priežasties. Pokyčiai akių dugne nustatomi iki 90% pacientų, sergančių hipertonine liga. Jie susiję su ligos trukme, kraujospūdžio lygiu bei nepriklauso nuo hipertonijos priežasties.
Pokyčius tinklainėje sukelia trys patologiniai mechanizmai: arterijų spazmas, sklerozė bei padidėjęs arterijų sienelės pralaidumas. Šie pokyčiai, paprastai stebimi abiejose akyse, nesukelia jokių simptomų, nors kartais gali sąlygoti matymo pablogėjimą. Apžiūrint akių dugną pirmiausia stebimas arterijų susiaurėjimas, venų išsiplėtimas (pakinta arterioveninis santykis), arterijų sienelės storio netolygumas, padidėjęs vingiuotumas, ypač centrinėje tinklainės dalyje (Gvisto simptomas). Tai tinklainės hipertoninės angiopatijos požymiai. Vėliau atsiranda arteriosklerozės požymių: arterijos įgauna specifinį blizgesį („vario“, „sidabro“ vielos simptomas). Stebimi specifiniai pokyčiai arterijos bei venos susikirtimo vietoje (Salius simptomas). Ši stadija vadinama tinklainės hipertonine angioskleroze. Dėl padidėjusio kraujagyslių pralaidumo formuojasi kraujosruvos tinklainėje, vadinami kietieji eksudatai, paburksta tinklainė. Esant užsitęsusiai hipertenzijai atsiranda vatą primenantys židiniai – nervinių skaidulų sluoksnio infarktai. Tai hipertoninės retinopatijos stadija. Esant labai aukštam kraujospūdžiui paburksta regos nervo diskas, retai galimas pakraujavimas į stiklakūnį – vystosi hipertoninė neuroretinopatija.
Pokyčiai tinklainėje nėra gydomi, jie atspindi arterinės hipertenzijos eigą bei išreikštumą.
Sergantiesiems arterine hipertenzija dažniau pasitaiko ir kitos akių ligos: tinklainės venos ar arterijos užsikimšimas, priekinė išeminė optinė neuropatija, akių judinamuosius raumenis įnervuojančių nervų paralyžius.
Hippel-Lindau Sindromas
HIPPEL – LINDAU SINDROMAS – retinocerebeliarinė kapiliarinė hemangiomatozė. Tai autosominiu dominantiniu keliu su nepilna penetracija paveldima liga (atsakingas genas randamas 3 chromosomoje). Jai būdinga:
- Tinklainėje nustatoma kapiliarinė hemangioma, turinti maitinančią arteriją bei drenuojančią veną. Kartais ji susijusi su tinklainės eksudatais ar tinklainės atšoka;
- Smegenėlių hemangioblastoma (nustatoma apie 25% ligonių);
- Gali būti nustatomos hipernefroma (inkstų auglys), feochromacitoma (antinksčių auglys), inkstų, kasos cistos;
Nustačius tinklainės hemangiomą dažnai taikomas gydymas argoniniu lazeriu, norint išvengti regėjimą bloginti galinčių komplikacijų: eksudato geltonos dėmės srityje, tinklainės atšokos, stiklakūnio kraujosrūvos ir kitų.
Hornerio sindromas
HORNERIO SINDROMAS – tai dėl simpatinės inervacijos sutrikimo atsirandantis simptomų kompleksas, viena iš dažniau pasitaikančių anizokorijos (kai vyzdžiai skirtingo dydžio) priežasčių. Jo priežastys labai įvairios:
- Įgimtas Hornerio sindromas gali atsirasti po gimdymo traumos;
- Vertebrobaziliarinės arterijos nepakankamumas ar infarktas, ūmus kaklo osteoartritas, kaklinės stuburo dalies trauma;
- Augliai – plaučių viršūnės augliai, metastazės, neurofibroma, aortos išsiplėtimas, limfmazgių padidėjimas;
- Vidinės miego arterijos išsisluoksniavimas, vidurinės ausies uždegimas, Tolosa-Hunt sindromas, Herpes Zoster virusas, karotino-kaverninės fistulė.
Hornerio sindromui būdinga:
- Skirtingo dydžio vyzdžiai, tai ypač išryškėja prietemoje, nes dėl patologijos vienas vyzdys neišsiplečia tiek, kiek sveikasis, platesnis vyzdys;
- Paprastai atsiranda nedidelis viršutinio voko nusileidimas ir apatinio voko pakilimas toje pusėje, kur yra mažesnis vyzdys;
- Kartais pažeistoje akyje stebimas mažesnis intraokulinis spaudimas, šviesesnė rainelė (įgimtais atvejais), pagerėjusi akomodacija;
- Prakaitavimo sutrikimas (sumažėjęs ar išnykęs prakaitavimas - anhidrozė) pažeistoje pusėje, priklausomai nuo pokyčius sąlygojusios priežasties;
- Kartais pokyčiai gali būti lydimi skausmų, kurių vieta priklauso nuo priežasties – esant plaučio navikams, atsiranda peties, mentės, rankos skausmas, o ūmus kaklo skausmas gali būti kraujagyslių patologijos požymis.
Hornerio sindromas nustatomas remiantis klinikiniu vaizdu, kartais atliekant specialius lašų testus. Kadangi sukeliančios priežastys labai įvairios, atliekami bendri tyrimai joms nustatyti (kompiuterinė tomografija, branduolinis magnetinis rezonansas, esant reikalui - angiografija, kraujo tyrimai). Bendradarbiaujama su neurologais, neurochirurgais. Gydymas taip pat priklauso nuo sindromo atsiradimą sąlygojančios priežasties.
I
Idiopatinė Intrakranijinė Hipertenzija
IDIOPATINĖ INTRAKRANIJINĖ HIPERTENZIJA (IIH), dar vadinama smegenų pseudotumoru, išsivysto dėl kol kas nepilnai aiškių priežasčių. Dažniausiai atsiranda trečiame gyvenimo dešimtmetyje, serga beveik vien moterys. Dauguma sergančiųjų yra nutukę asmenys. IIH yra susijusi su didelių dozių vit. A vartojimu, peroralinių kontraceptikų, tetraciklino, nalidikso rūgšties, siklosporinų naudojimu, taip pat su kortikosteroidų naudojimu ar jo nutraukimu. Nėra nustatyta kokio aiškaus ryšio su endokrinine patologija ar būkle.
IIH būdingi padidėjusio galvos spaudimo simptomai, kaip galvos skausmas, pykinimas, vėmimas, laikinas matymo sutrikimas (antrinis dėl papiledemos), dvejinimasis (dėl šeštojo nervo parezės), akipločio pakitimai, pulsuojantis ūžesys, galvos svaigimas. Daugiau nei 90% pacientų išsivysto papiledema, kitų neurologinių sutrikimų paprastai nenustatoma.
IIH diagnozuojama atmetus kitas galimas padidėjusio intrakranijinio spaudimo priežastis (auglius, hidrocefaliją). Todėl atliekama juosmens punkcija nustatyti cerebrospinalinio skysčio spaudimui ir sudėčiai, atliekamas magnetinis branduolių rezonansas.
IIH gydymas priklauso nuo simptomų bei regos būklės. Jei regos nervo disfunkcijos nėra ir galvos skausmas gali būti numalšintas analgetikais, netaikoma papildoma terapija. Rekomenduojamas svorio sumažinimas yra labai efektyvus gydant IIH. Progresuojant regos sutrikimui ir galvos skausmams, taikomas medikamentinis skysčius šalinantis gydymas, kartais chirurgiškai atliekama regos nervo dangalų dekompresija ar formuojami šuntai cerebrospinaliniam skysčiui nutekėti.
Intraokulinis lęšis (IOL)
INTRAOKULINIS LĘŠIS (IOL) - dirbtinis lęšis, kuris įdedamas į akies vidų pašalinus sudrumstėjusį natūralų lęšiuką (kataraktos operacijos metu) ar refrakcijos ydos korekcijos tikslu. Iki pat XX a. vidurio pašalinus drumstą lęšį kataraktos operacijos metu, akis buvo paliekama afakinė (t.y. be lęšiuko). Tai reiškė, kad po tokios operacijos tekdavo nešioti stiprius pliusinius akinius matymui pagerinti. 1949 m. seras Harold Ridley, pastebėjęs, kad traumų metu lakūnams patekę PMMA šukės akyje buvo inertiškos ir nesukėlė jokios reakcijos, sukūrė ir implantavo pirmąjį intraokulinį lęšį (IOL). Per kitus dešimtmečius IOL tobulėjo ir 1981 m. JAV Maisto ir Vaistų kontrolės tarnyba patvirtino pirmąjį IOL. Nuo devinto dešimtmečio lęšiuko pašalinimas ir IOL implantavimas tapo standartine kataraktos operacijos procedūra.
Šiuo metu IOL gali būti implantuojami pašalinus kataraktą ar siekiant koreguoti refrakcijos ydas (fakiniai IOL):
- Monofokaliniai IOL – vieno židinio IOL, užtikrinantys matymą vienu atstumu. Tai pirmieji IOL ir vis dar dažniausiai naudojami. Po tokių IOL implantavimo žmogui reikia akinių skaitymui.
- Presbiopiją koreguojantys IOL – jų tikslas matyti gerai įvairiu atstumu išvengiant akinių:
- Multifokaliniai (ReStor, ReZoom) – turintys skirtingas zonas toliui, vidutiniam atstumui bei artimam matymui;
- Akomoduojantys (Crystalens) – imituojantys natūralią akies akomodaciją – esant akomodacijos pastangoms, IOL optika pajuda į priekį ir leidžia žiūrėti iš arti bei vidutiniu atstumu.
- Asferiniai IOL (pvz. Alcon AcrySof IQ) – tai asferinio dizaino monofokaliniai ar multifokaliniai IOL. Asferiniai lęšiai sumažina aukštesniųjų aberacijų kiekį, o tai pagerina matymo kokybę bei kontrastinį jautrumą.
- Toriniai IOL (pvz. Alcon AcrySof Toric) – skirti koreguoti astigmatizmui, kol kas tik monofokaliniai ir nėra skirtų koreguoti presbiopijai.
- Mėlyno spektro spindulius blokuojantys IOL (pvz.Alcon Acrysof Natural) – gelsvas IOL imituoja natūralaus lęšio mėlyno spektro spindulius blokuojančią savybę. Manoma, kad tai saugo tinklainę nuo fototoksinio šviesos poveikio.
- Fakiniai IOL, skirti koreguoti trumparegystei bei toliaregystei. Jie implantuojami nepašalinus natūralaus akies lęšio. Šiuo metu skiriamos trys didelės grupės fakinių IOL: užpakalinės kameros IOL, priekinės kameros kampo-palaikomi bei priekinės kameros prie rainelės fiksuojami.
Ishihara spalvų testas
ISHIHARA SPALVŲ TESTAS - ko gero vienas populiariausių pseudoizochromatinių plokštelių testų, sudarytas iš 16, 24 ar 36 paveikslėlių. Pseudoizochromatinės plokštelės yra skirtos naudoti pagrinde įgimtiems spalvų suvokimo defektams nustatyti. Pačios plokštelės teste yra kelių tipų:
- Transformacijos plokštelės, kuriose žmogus su sutrikusia spalvine rega matys vienokį objektą, o su normalia rega-kitokį;
- „Išnykstančios“ plokštelės, kai sutrikusios spalvų juslės žmogus nemato jokio objekto, kurį laisvai pamato normalios regos žmogus;
- Plokštelės, kuriose normalios regos pacientas nemato nieko, o sutrikusios regos mato tam tikrą figūrą;
- Diagnostinės plokštelės, kuriose figūra nematoma tik esant konkrečiam defekto tipui.
Ishihara testas skirtas nustatyti raudonos/žalios spalvos suvokimo sutrikimui. Paveikslėliuose yra pavaizduoti arabiški skaičiai ar besirangančios figūros. Pacientai, kurie negali pažinti skaičių, gali pirštu vesti besirangančią figūrą. Pirmasis paveikslėlis yra kontrolinis ir matomas visiems, nepriklausomai nuo spalvų juslės suvokimo. Priklausomai nuo teste esančių paveikslėlių skaičiaus bei neteisingai nurodytų atsakymų sprendžiama apie spalvų juslę.
Išorinis miežis
IŠORINIS MIEŽIS – ūmus bakterinis stafilokokų sukeltas blakstienos folikulo bei šalia jo esančių riebalinių Zeis‘o bei prakaito Molio liaukučių uždegimas. Dažniau pasitaiko esant lėtiniam vokų krašto uždegimui, diabetui.
Voko krašte atsiranda skausmingas paburkimas, vokas parausta, kartais gali formuotis iš karto keletas abscesų. Voko paburkimas gali būti labai ryškus. Po kelių dienų (3-4) susiformuoja pūlinukas gelsva viršūne, kuris pratrūksta ir uždegimas nurimsta. Dažniausiai gydymas nereikalingas, nes miežis rezorbuojasi spontaniškai ar pratrūksta ir uždegimas nuslopsta. Esant ryškiam uždegimui skiriama sausa šiluma, vietiniai priešbakteriniai preparatai. Kartais, kai yra daugybiniai miežiai, karščiavimas, skiriami sisteminiai priešbakteriniai preparatai. Jokiu būdu negalima miežio išspausti.
Išverstakumas
IŠVERSTAKUMAS – tai netaisyklinga akies obuolio padėtis akiduobėje, kai akies obuolys išstumiamas į priekį (lotynų kalboje „exophthalmus“). Akies obuolio išvirtimas į priekį dar kartais vadinamas proptoze.
Akies obuolio padėčiai nustatyti naudojami įvairūs prietaisai, vadinami egzoftalmometrais. Jais matuojamas nuotolis tarp išorinio akiduobės krašto ir ragenos viršūnės. Išverstakumo dydis normoje skiriasi priklausomai nuo amžiaus, lyties, rasės. Jei akies obuolio padėtis akiduobėje normali, šis atstumas būna apie 16-17 mm, jis gali skirtis tarp akių (ne daugiau kaip 2 mm), moterų esti kiek mažesnis nei vyrų. Jei vienos akies išverstakumas yra daugiau nei 2 mm didesnis, nustatomas vienos akies išverstakumas. Dažniausiai išverstakumą sukelia Greivso (endokrininė) oftalmopatija, akiduobės formavimosi ydos (sklaidos sutrikimai), judinamųjų akies raumenų uždegimas (miozitas), navikai (kaukolės duobių navikai, sinusų augliai, akiduobės limfoma, įvairių sričių navikų metastazės), leukemija, akiduobės bei akį judinančių raumenų traumos, kraujagyslių patologija (karotido- kaverninė fistulė, akiduobių venų išsiplėtimas). Kartais esant akiduobės kraujagyslių pokyčiams stebimas nepastovus išverstakumas, kuris atsiranda palenkus galvą žemyn, kosint, įsitempus. Tariamas išverstakumas nustatomas esant išverstakumo vaizdui, bet be akies obuolio pasislinkimo į priekį: kai akies obuolys padidėjęs (pvz. esant įgimtai glaukomai), ar yra nesimetriškos akiduobės, vokų refrakcija (atsiranda dėl įvairių priežasčių susitraukus viršutinio voko raumenims).
J
Junginė
JUNGINĖ – skaidri plona plėvelė, padengianti visą išorinę akį (išskyrus rageną) bei vokų vidinį paviršių. Junginė sudaryta iš dviejų sluoksnių – epitelio bei stromos, juos skiria bazinė membrana. Epitelis, išorėje esantis sluoksnis, sudarytas iš 2-5 ląstelių sluoksnių, o stroma – tai gausiai kraujagyslių išvagotas jungiamasis audinys. Giliai stromoje randasi pridėtinės Krause ir Wolfring ašarų liaukos. Junginėje yra trijų tipų muciną (tai ašarų sudedamoji dalis) gaminančios ląstelės (taurinės, Henle kriptos bei Manz liaukutės). Pagal lokalizaciją skiriama vokų junginė, skliauto junginė (esanti pereinamoje vietoje nuo voko ant akies obuolio), bei akies obuolio junginė. Junginė atlieka apsauginę akies funkciją, taip pat svarbi akies drėkinimui.
K
Kamieninės ląstelės
KAMIENINĖS LĄSTELĖS (KL) – tai ląstelės, gebančios dalintis bei diferencijuotis į įvairius ląstelių tipus, veikiamos atitinkamo stimulo ar aplinkos faktoriaus. Medicinoje jos naudojamos atstatyti pažeistam audiniui, paskatinti jo regeneraciją.
Oftalmologijoje naudojami kamieninių ląstelių šaltiniai:
- Embrioninės KL yra izoliuojamos iš blastocistos, 5 dienų embriono vystymosi stadijos. Naudojamos pagrinde iš gyvūnų gautos KL. Be etinių problemų, embriono KL kelia rūpesčių dėl genų ir chromosomų nestabilumo, o tai gali paskatinti vystytis teratomas ir kitus auglius.
- Mezenchiminės KL gali būti išskirtos iš kaulų čiulpų ir žmogaus bambagyslės kraujo ir jų didelis pranašumas yra autologinės transplantacijos galimybė. Vaistais yra galimybė mobilizuoti hematopoetines KL iš kaulų čiulpų į kraują. Akių ir centrinės nervų sisemos atstatymui rekalingos ląstelės tyrimuose taip pat buvo išgautos iš tam tikrų smegenų sričių. Šiuo metu kamieninės ir progenitorinės ląstelės, gautos iš akies, yra sėkmingiausiai naudojamas ląstelių tipas. Jos gali būti išskirtos įvairiose vystymosi stadijose. Tinklainės kamieninės ir progenitorinės ląstelės buvo izoliuotos iš embrionų ir naujagimių tinklainių ir iš suaugusių akių priekinio tinklainės krašto.
- Indukuotos ląstelės gaunamos “perprogramavus” tam tikras ląsteles (fibroblastus), kad jos įgautų tikroms embrioninėms KL būdingas savybes.
Tyrinėjamos KL taikymo galimybės sergant įvairiomis tinklainės ląsteles naikinančiomis ligomis – amžine geltonos dėmės degeneracija, pigmentiniu retinitu, glaukoma, diabetine retinopatija, Štargarto liga.
Karotido-Kaverninė Fistulė (KKF)
KAROTIDO-KAVERNINĖ FISTULĖ (KKF) – tai arterioveninė fistulė (patologinė jungtis), susidaranti tarp akytojo ančio ir vidinės miego arterijos arba akytojo ančio ir vidinės miego arterijos meninginių šakų. Arteriniam kraujui patekus į veninį akytąjį antį, šis išsiplečia, taip pat ir akies vena. Padidėja spaudimas akies venoje bei jos intakuose ir tai sukelia akių simptomus: atsiranda audinių paburkimas, išverstakumas, padidėja akispūdis, atsiranda tinklainės išemija, pažeidžiami akies judinamieji nervai. Akies judesiai sutrinka dėl veninio sąstovio akiduobėje bei jos audinių paburkimo, taip pat dėl nervų pažeidimo. Sutrinka rega – dėl fistulę sukėlusios traumos ar audinių paburkimo bei nervo spaudimo.
KKF gali sukelti:
- Galvos trauma – tokia priežastis dažniausia (apie 75-80% atvejų). Paprastai susiformuoja greitos tėkmės fistulė su ryškia simptomatika – per kelias dienas ar savaites po traumos atsiranda pulsuojantis išverstakumas, labai paburksta junginė, atsiranda ūžesys;
- Savaiminė fistulė dažniau atsiranda vyresnio amžiaus moterims. Dažniausiai tai būna mažos tėkmės fistulė arterinės hipertenzijos, diabeto, jungiamojo audinio ligų metu. Simptomai išsivysto palaipsniui.
KKF klinikiniai simptomai:
- Ūžesys – jį gali girdėti pacientas ar gydytojas, auskultuodamas akies obuolio ar smilkinio sritį;
- Akiduobės skausmas;
- Pulsuojantis išverstakumas – jo dydis gali būti įvairus (18-29mm);
- Chemozė (junginės paburkimas), akių paraudimas – episklerinės bei junginės kraujagyslės išsiplečia, pasidaro labai vingiuotos („kamščiatraukio“ simptomas);
- Matymo pablogėjimas, lemtas trauminio regos nervo pažeidimo ar KKF sukeltų pokyčių (keratopatijos, stiklakūnio kraujosrūvos, išeminės neuropatijos). Matymo sutrikimas retas savaiminės fistulės atvejais;
- Padidėjęs akispūdis stebimas 30-50% pacientų;
- Akies obuolio judesių sutrikimas – dėl akies judinamųjų nervų pažeidimo ar akiduobės audinių paburkimo. Dėl to atsiranda dvejinimasis.
Nustačius KKF sprendžiama dėl indikacijų chirurginiam gydymui (atliekama akytojo ančio trombozė balionizacija, naudojant platinos ar plieno spirales). Dalis fistulių, ypač lėtos tėkmės, užsidaro spontaniškai po pakartotino miego arterijos masažo ar po arteriografijos. Gydoma antrinė glaukoma, kertopatija.
Katarakta
KATARAKTA – tai akies lęšiuko drumstumas, kurio atsiradimą gali lemti įvairios priežastys:
- Amžiniai pokyčiai lęšiukyje yra dažniausia priežastis, todėl kataraktos dažnis vyresnių žmonių tarpe didėja. Apie 50% 65-74 metų žmonių nustatomi kataraktos požymiai, o vyresnių nei 75 m. žmonių tarpe šis dažnis siekia 75%.
- Vaikų katarakta (įgimta ar įgyta) – jos priežastys dažnai lieka neaiškios, kartais katarakta atsiranda kaip kitų bendrų susirgimų, medžiagų apykaitos sutrikimo pasekmė.
- Traumos pasekoje gali vystytis lęšiuko drumstėjimas. Dažniausiai tai atsitinka po bukos ar kiaurinės akies traumos, paveikus jonizuojančia radiacija, infraraudonaisiais spinduliais.
- Kai kurios pasikartojančios akių ligos, ar sisteminės ligos gali sąlygoti kataraktos formavimąsi, pvz. diabetas, hipoparatiroidizmas, miotoninė distrofija, atopinis dermatitas.
- Ilgas kai kurių vaistų naudojimas paskatina lęšiuko drumsčių formavimąsi (pvz. kortikosteroidų grupės vaistai).
Nepriklausomai nuo priežasties, kataraktai būdingas blogas regėjimas, kurio nepagerina akiniai, dvejinimasis žiūrint viena akimi, spalvų bei kontrasto suvokimo pokyčiai, šviesos skaidymas. Neretai prasidėjus kataraktai žmogus pastebi, kad pagerėja rega iš arti, o skaitymo akiniai silpnėja. Šį reiškinį lemia lęšiuko standėjimo sukelti refrakcijos pasikeitimai, akis „minusėja“.
Katarakta šiuo metu nėra išgydoma konservatyviai, ji gali būti pašalinta chirurginiu būdu, paprastai operacijos metu implantuojant dirbtinį lęšiuką. Kada jau reikia atlikti operaciją, sprendžiama pagal žmogaus regėjimą, lęšiuko būklę bei esančias gretutines ligas, taip pat kiek esama būklė įtakoja žmogaus gyvenimo kokybę.
Kataraktos operacija
KATARAKTOS OPERACIJA - chirurginis drumsto lęšiuko pašalinimas, paprastai kartu implantuojant dirbtinį lęšiuką. Prieš operaciją yra atliekama išsami akių apžiūra, atliekami akių matavimai, reikalingi dirbtinio lęšio stiprumo paskaičiavimui, aptariama operacijos eiga, laukiamas rezultatas bei rizika.
Yra dvi kataraktos pašalinimo operacijų rūšys:
- Intrakapsulinis lęšiuko pašalinimas – lęšiukas iš akies pašalinimas kartu su jo kapsule. Šiuo metu tokia operacija reta, atliekama esant specifinėms indikacijoms.
- Ekstrakapsulinis kataraktos pašalinimas – pašalinamos drumstos masės, o į likusį kapsulės maišelį galima implantuoti dirbtinį lęšį. Šiuo metu tai yra pirmo pasirinkimo operacija. Ši operacija atliekama per mažesnį pjūvį nei intrakapsulinė operacija, mažiau traumuojama ragena, mažesnė infekcijų bei kai kurių kitų komplikacijų rizika. Lęšiuko branduolys gali būti išspaudžiamas mechaniškai ar pašalinamas naudojant specialų ultragarsinį prietaisą – fakoemulsifikatorių, kuris lęšiuko branduolį suskaldo ir pašalina. Pašalinus branduolį į likusį lęšiuko kapsulės maišelį implantuojamas dirbtinis lęšis, kurio stiprumas yra nustatomas individualiai kiekvienam žmogui.
Kataraktos operacija gali būti atliekama taikant vietinę (lašais), parabulbarinę (suleidžiami anestetikai šalia ar už akies obuolio), intraveninę ar bendrinę (vaikų amžiuje) anesteziją. Vis dažniau tai tampa dienos stacionaro paslauga, kai pacientas po operacijos tą pačią dieną vyksta namo, o vėliau tikrina akių būklę ambulatoriškai.
Keratektomija
KERATEKTOMIJA – chirurginis dalies ragenos pašalinimas (pvz. persodinant donorinę rageną).
Keratitas
KERATITAS – ragenos uždegimas, sąlygotas infekcinių ar neinfekcinių veiksnių. Keratitą gali sukelti bakterijos (stafilokokai, streptokokai, pseudomonos ir kt.), grybeliai, pirmuonys (acanthamoeba), virusai (herpes), sisteminės autoimuninės ligos (reumatoidinis artritas, vilkligė, Wegener granuliomatozė), sisteminės infekcinės ligos (sifilis, tuberkuliozė). Kai kurių keratitų kilmė neaiški ( pvz. Mooren opos, Tigesono paviršinio keratito).
Rizikos faktoriai keratitui išsivystyti yra kontaktinių lęšių nešiojimas (ypač pažeidžiant rekomenduojamą jų nešiojimo režimą), akies paviršiaus ligos – sausos akies sindromas, nepilnas užsimerkimas, akies trauma.
Uždegimas ragenoje sukelia akies skausmą, dažnai stiprų, ašarojimą, šviesos baimę, akis nori užsimerkti. Paprastai atsiranda akies paraudimas, ypač išreikštas srityje apie rageną, pablogėja matymas. Ragenoje kartais susiformuoja infiltratas, kuris retkarčiais gali būti matomas ir plika akimi. Uždegimui kartojantis ar ilgai užsitęsus, į rageną įauga kraujagyslės.
Keratitas diagnozuojamas remiantis anamneze, išorinės akies apžiūros metu įvertinus pakitimus ragenoje bei gilesnėse terpėse, patikrinus ragenos jautrumą. Kartais sukėlėjui nustatyti imamas ragenos nuograndų tepinėlis bei atliekamas pasėlis.
Keratitas gydomas skiriant vietinius bei kartais sisteminius antibakterinius, priešuždegiminius, vyzdį plečiančius medikamentus. Uždegimui pasibaigus ragenoje gali likti įvairaus intensyvumo drumstelė.
Keratokonusas
KERATOKONUSAS – neuždegiminės kilmės, paprastai abipusis bei progresuojantis netaisyklingas ragenos išsigaubimas. Centrinėje bei paracentrinėje dalyje ragena plonėja ir įgauna netaisyklingo kūgio formą. Keratokonusas paprastai prasideda paauglystėje ar ankstyvame suaugusiame amžiuje ir lėtai progresuoja, tačiau bet kuriuo metu jo progresavimas gali sustoti. Dažniausiai pažeidžiamos abi akys, tik skirtingu laiku. Keratokonuso priežastys nėra pilnai aiškios, manoma, kad įtakos turi paveldimumas. Tačiau pastebėta, kad rizika vaikams susirgti šia liga yra tik 10% - liga gali būti perduota autosominiu dominantiniu keliu su nepilna penetracija. Keratokonusas dažniau pasitaiko tarp asmenų, kuriems yra ir kitų įgimtų pakitimų: tarp sergančiųjų Dauno, Turnerio, Marfano sindromu, esant pigmentiniam retinitui, Leberio įgimtai amaurozei (aklumui).
Liga prasideda blogėjančiu matymu dėl progresuojančios trumparegystės ir astigmatizmo, kurį sunku pagerinti optinėm priemonėm – akiniais ar kontaktiniais lęšiais. Ūmus ragenos paburkimas gali sąlygoti staigų ir ryškų regos pablogėjimą, akių skausmą, paraudimą, šviesos baimę. Tiriant nustatomas netaisyklingas astigmatizmas (atlikus videokeratografiją), būdingi pokyčiai ragenoje: vertikalios linijos užpakaliniuose ragenos sluoksniuose (Vogto strijos), epiteliniai geležies depozitai kūgio bazėje (Fleišerio žiedas), apatinio voko išsigaubimas žiūrint žemyn (Munsono požymis), paviršiniai ragenos randai. Tiriant akies refrakciją matomas netaisyklingas retinoskopo refleksas.
Esant keratokonusui yra taikomi įvairūs korekcijos metodai – pradžioje akiniai bei minkšti kontaktiniai lęšiai, vėliau kieti kontaktiniai lęšiai. Kai liga labai pažengusi, kontaktiniai lęšiai netoleruojami ir negali užtikrinti optimalaus regėjimo, atsiradus randams ragenoje yra taikomas ragenos persodinimas.
Keratokonuso gydymui yra taikomas ragenos sutvirtinimas riboflavinu bei UV spinduliais. Šis metodas sustabdo keratokonuso progresavimą, išlaiko matymą stabilų ar kartais jį ir pagerina.
Keratoplastika
KERATOPLASTIKA – tai pažeistos ragenos dalies ar visos ragenos pakeitimas donoriniu audiniu. Pirma sėkminga kiaurinė keratoplastika atlikta 1905 m. Eduardo Zirm (Olmutz‘e).
Indikacijos ragenos transplantacijai:
- Centrinės ragenos dalies drumstys (randai po persirgtų infekcijų, traumos, drumstys esant ragenos distrofijoms);
- Netaisyklinga ragenos forma (keratokonusas – daugelyje šalių keratokonusas yra dažniausia ragenos transplantacijos priežastis, keratoglobusas);
- Pakenkto audinio pakeitimas (dėl infekcinio ar neinfekcinio keratito ar endotelio nepakankamo esant Fuchso ragenos distrofijai, po intraokulinės operacijos ar transplantato atmetimo reakcijos);
- Ragenos vientisumo atstatymas – esant prakiurusiai ragenos opai, descemetocelei, trauminiams ar chirurginiams ragenos defektams.
Keratoplastika gali būti:
- kiaurinė – kai pakeičiami visi ragenos sluoksniai, t.y. visa ragena;
- pasluoksnė:
- priekinė – transpalntuojami viršutiniai ragenos sluoksniai paliekant Descemeto membraną bei endotelį;
- užpakalinė – transplantuojami gilieji ragenos sluoksniai įskaitant Descemeto membraną bei endotelį.
Įprastinės procedūros metu specialiu prietaisu – trepanu - suformuojama donorinė ragena bei paruošiama recipiento ragena, prie kurios donorinė dalis prisiuvama. Kai kurios klinikos vietoj trepano jau naudoja femtosekundinį lazerį.
Matymo atsistatymas po keratoplastikos yra ilgas ir lėtas. Išeitys priklauso nuo priešoperacinės situacijos. Nesant kraujagyslių įaugimo į rageną, kaip esti sergant keratokonusu, nereikalinga imunosupresija, o sėkmingų operacijų dažnis siekia 95%. Po atliktos transplanatacijos esant ragenos neovaskuliarizacijai (dėl nudegimo, herpetinės infekcijos), didėja transplantato atmetimo rizika.
Priekinė pasluoksnė keratoplastika (DALK, Deep Anterios Lamellar Keratoplaty) atliekama esant keratokonusui, epitelio bei stromos distrofijoms, paviršinėms degeneracijoms bei paviršiniams randams. Palyginus su kiaurine keratoplastika, DALK turi mažesnę riziką vidinių akies struktūrų pažeidimo, endoftalmito, glaukomos, atmetimo reakcijos, greitesnis yra gijimas bei matymo atsistatymas.
Užpakalinė pasluoksnė keratoplastika (DSAEK, Descemet Stripping Automated Endothelial Keratoplasty) – tai giliųjų stromos sluoksnių, Descemeto membranos ir endotelio transplantacija. Atliekama esant Fuchso distrofijai ar pseudofakinei buliozinei keratopatijai (po kataraktos operacijos). Jai taip pat būdinga greitesnė regėjimo reabilitacija nei atlikus kiaurinę keratoplastiką, mažesnis pooperacinis astigmatizmas.
Keratotomija
KERATOTOMIJA – ragenos įpjova.
Koloboma
KOLOBOMA – terminas, nurodantis įgimtą voko ar akies struktūros vystymosi defektą. Ji būna įgimta ir gali būti paveldėta ar atsirasti spontaniškai. Koloboma gali būti kaip atskiras struktūros vystymosi defektas ar būti dalis sisteminių daugybinių pakitimų (širdies, nervų, šlapimo sistemos, ausų anomalijų).
Voko koloboma pasitaiko retai, gali būti vienpusė ar abipusė, viršutinio (dažniau) ar apatinio voko. Viršutinio voko kolobomos (vokas yra nesuaugęs) esti dažniau tarp vidurinio ir vidinio voko trečdalių, kartais susiję su Goldenharo sindromu. Apatinio voko defektai pasitaiko tarp vidurinio ir išorinio trečdalio ir gan dažnai susiję su sisteminiais pokyčiais. Voko defektas gydomas chirurgiškai.
Rainelės koloboma – tai defektas apatinėje rainelės dalyje. Vyzdys atrodo netaisyklingas, ištemptas žemyn. Jei nenustatoma pokyčių kitose akies struktūrose, vien rainelės koloboma paprastai neturi įtakos matymui.
Lęšiuko koloboma – lešiuko defektas apatinėje ekvatoriaus dalyje, čia nebūna ir lęšiuką laikančių raiščių. Kartais kartu esti ir rainelės ar akių dugno kolobomos.
Chorioretinalinė koloboma (gyslainės-tinklainės) nustatoma paprastai kitais atžvilgiais sveikiems asmenims. Apžiūrint akių dugną, apatinėje dalyje randama balta sritis. Kartais koloboma gali apimti ir regimąjį nervą ir ryškiai įtakoti matymo pablogėjimą.
Esant regos nervo kolobomai matymas paprastai žymiai sumažėjęs. Akių dugne nervo srity stebima dubens formos balta įduba, decentruota žemyn, o normalus nervinis audinys likęs tik viršutinėje dalyje. Kartu gali būti kitos akies kolobomos. Galima serozinė geltonos dėmės atšoka. Regimojo nervo koloboma neretai susijusi su sisteminėm anomalijom: chromosominėm (Patau, Edvardo sindromai), centrinės nervų sistemos anomalijom, Goldenharo, Aicardi sindromais, ir kt.
Kompiuterinis regos sutrikimo sindromas
KOMPIUTERINIS REGOS SUTRIKIMO SINDROMAS - terminas, skirtas apibrėžti įvairiems akių simptomams, atsirandantiems ilgai dirbant prie kompiuterio. Tai gali būti išsiliejantis vaizdas, dvejinimasis, akių perštėjimas, paraudimas, ašarojimas, akių bei galvos skausmas.
Kompiuteriniu regos sutrikimo sindromu (KRSS) vadinamos matymo bei akių problemos, atsirandančios dėl ilgalaikio darbo kompiuteriu. Tarp prie kompiuterio dirbančių žmonių, apie 23-95% turi KRSS simptomų, kaip:
- Akių įtampa;
- Akių ir galvos skausmas;
- Neryškus matymas;
- Akių sausumas;
- Šviesos baimė;
- Galvos ir pečių juostos skausmai.
Apie 22% regos simptomų turinčių asmenų taip pat skudžiasi nugaros, riešų, pečių, kaklo problemomis.
Kompiuterinio regos sutrikimo sindromo priežastys
KRSS simptomams atsirasti turi įtakos ypatingos darbo prie kompiuterio sąlygos. Žiūrėjimas į monitorių skiriasi nuo įprasto skaitymo iš popieriaus. Monitoriuje vaizdo kokybei turi įtakos vaizdo atsinaujinimas, kontrastas, atspindžiai.
Žiūrėjimo atstumas bei kampas dirbant prie kompiuterio yra nepastovus dėl poreikio kartu žiūrėti į popieriuje esantį tekstą bei rašyti. Kiekvieną kartą perkeliant akis į kitą atstumą, akys turi iš naujo sufokusuoti vaizdą. Dėl to papildomai varginami tiek akis judinantys, tiek už akomodaciją (akies prisitaikymą matyti įvairiu atstumu) atsakingi raumenys. Neiškoreguotos net nedidelės refrakcijos ydos, kaip toliaregystė ir astigmatizmas, ar amžiniai akies pakitimai, kaip presbiopija (amžinė toliaregsytė) gali dar paaštrinti regėjimo simptomus. Kartais akinių ar kontaktinių lęšių stiprumas turi būti pritaikytas būtent darbui prie kompiuterio.
Akių diskomfortas, smėlio pojūtis akyse dirbant prie kompiuterio gali paūmėti tiems žmonėms, kuriems yra nustatytas sausų akių sindromas. Nustatyta, kad įtemptai dirbantys prie kompiuterio asmenys mirksi žymiai rečiau, o tai lemia didesnį ašarų nugaravimą bei akies sausumą. Ligos, dėl kurių padidėja vokų plyšys, kaip endokrininė oftalmopatija, taip pat susiję su greitesniu akies džiuvimu.
KRSS atsiradimui labai svarbi yra monitoriaus padėtis, aplinkos sausumas, neteisingas ryškus apšvietimas. Jei monitorius yra aukščiau akių, žiūrint į jį vokų plyšys yra platesnis, o tai susiję su didesniu akių sausumu bei diskomfortu. Pagal bendrą taisyklę monitoriaus viršus turėtų būti maždaug antakių lygyje, o žiūrėjimo kampas apie 15-20 laipsnių.
Ryškios, fluorescuojančios lempos darbo vietoje gali padidinti akių jautrumą šviesai.
Kompiuterinio rego sutrikimo sindromo gydymas
KRSS simptomai gali būti sumažinti reguliariai tikrinant akis, pritaikant reikalingą korekciją bei koreguojant darbo vietą. Kartais kontaktinius lęšius ar akinius nešiojantiems asmenims pagelbsti atskira darbui prie kompiuterio parinkta korekcija, nes ne visada tie patys akiniai tinka vaikščioti ir žiūrėti į kompiuterį. Komfortą prie kompiuterio gali padidinti specialus lęšio dizainas ir dangos. Optimalus darbo su kompiuteriu atstumas yra 50-70 cm nuo akių, o monitorius turėtų būti 15-20 laipsnių žemiau akių. Kad nereiktų akių bei galvos perkėlinėti nuo popierinių dokumentų į monitorių, dokumentų laikiklis turėtų būti įtaisytas virš klaviatūros ar šalia monitoriaus. Monitorius turėtų būti tokioje vietoje, kurioje ant jo nekrenta atspindžiai nuo šviesos šaltinio – lempų ar lango.
Konjunktyvitas
KONJUNKTYVITAS – akies junginės uždegimas. Konjunktyvitą gali sukelti įvairios priežastys:
- Infekcija – tai yra bakterijos, chlamidijos, virusai, grybeliai, parazitai.
- Imuniniai alerginiai faktoriai (vernalinis keratokonjunktyvitas, atopinis konjunktyvitas, sausasis keratokonjunkyvitas esant Sjogreno sindromui).
- Cheminės ir kitos dirginančios medžiagos (vaistai, kontaktinių lęšių tirpalai, rūgštys, šarmai, UV spinduliai).
- Kai kurios sisteminės ligos (sarkoidozė, tuberkuliozė, skydliaukės ligos).
- Antrinis konjunktyvitas, atsiradęs dėl ašarų maišelio ar kanalėlių uždegimo.
- Kitos priežastys (folikuliozė, viršutinis limbinis keratokonjunktyvitas).
Esant konjunktyvitui, žmogus gali jausti svetimkūnį akyje, akių deginimą, niežėjimą, gali atsirasti šviesos baimė. Ūmiu periodu akys parausta, ašaroja, atsiranda išskyrų, kurios kartais gali būti labai gausios, tarsi “užlipinti” akis, gali susiformuoti membranos ar pseudomembranos. Kai kuriais atvejais kartu žmogus gali karščiuoti, padidėti prie ausies esantys limfmazgiai.
Konjuntyvitas nustatomas įvertinus anamnezę, pokyčius junginėje, esančias gretutines ligas, galinčias sąlygoti konjuntyvito atsiradimą, kartais atlikus bakteriologinį tyrimą konjunktyvito priežasčiai nustatyti. Konjunktyvitas gydomas lašais, priklausomai nuo jį sukėlusios priežasties: skiriami antibakteriniai, priešuždegiminiai, kraujagysles sutraukiantys, antialerginiai medikamentai.
Kontaktinis lęšis
KONTAKTINIS LĘŠIS – plonas išgaubtas lęšiukas, dedamas ant ragenos korekcijos, kosmetiniais ar gydomaisiais tikslais. Yra skiriami kietieji bei minkštieji kontaktiniai lęšiai, pastarieji šiuo metu yra populiariausi. Pirmieji minkšti hidrogeliniai kontaktiniai lęšiai pagaminti čeko Otto Wichterle 1961m., iš hidrogelio pHEMA. Minkšti kontaktiniai lęšiai (MKL) pagal medžiagą yra skiriami į tris dideles grupes: hidrogelinai, silikono elastomeriniai, silikono hidrogeliniai.
Kontaktiniams lęšiams apibūdinti bei savybėms nusakyti naudojami trys pagrindiniai parametrai:
- Vandens kiekis – didelis vandens kiekis užtikrina komfortą bei ragenos aprūpinimą deguonimi, nes deguonies molekulės ištirpsta vandenyje ir yra pernešamos į rageną. Tačiau didelis vandens kiekis lemia, kad toks lęšis yra mažiau atsparus plyšimui, nuosėdų atsidėjimui, dehidracijai.
- Deguonies pralaidumas, kurį atspindi koeficientas Dk/t. Hidrogelinių lęšių pralaidumas tiesiogiai priklauso nuo vandens kiekio – kuo daugiau lęšio struktūroje vandens, tuo jo pralaidumas didesnis, o silikoniniai lęšiai šios priklausomybės neturi. Paprastai gamintojai nurodo -3,0 D lęšio pralaidumą. Kuo lęšis plonesnis, tuo jo pralaidumas deguoniui geresnis.
- Elektrinis krūvis – kontaktinių lęšių gamyboje naudojamos medžiagos turi joninį krūvį arba yra neutralios. Nejoninės medžiagos yra atsparesnės nuosėdų kaupimuisi ant MKL paviršiaus.
Pagal JAV Maisto ir Vaistų kontrolės tarnybą, yra skiriamos keturios MKL naudojamų medžiagų klasės:
- I grupė – mažai vandens (<50%) turinčios nejoninės medžiagos (pvz. lotrafilkonas A) – mažiausiai linkę kaupti nuosėdas, gana patvarios.
- II grupė – daug vandens (>50%) turinčios nejoninės medžiagos (pvz. nelfilkonas) – dažnai naudojamos planinių MKL gamyboje.
- III grupė – mažai vandens (<50%) turinčios joninės medžiagos – retai naudojamos MKL gamyboje.
- IV grupė – daug vandens (>50%) turinčios joninės medžiagos – dažnai naudojamos MKL gamyboje.
Kontaktiniai lęšiai gali būti nešiojami dieniniu (iki 24val., nemiegant), prailgintu (kai lęšis nešiojamas neišimant 1-7 paras, po to išimamas valymui bei dezinfekcijai), nepertraukiamu (MKL nešiojamas iki 30 parų, po to išmetamas) ar lanksčiu režimu.
Paprastai kontaktiniai lęšiai skiriami koreguoti refrakcijos ydoms ar kosmetiniais sumetimais. Tačiau silikono hidrogeliniai MKL sėkmingai naudojami gydymo tikslais, kai yra ragenos paviršiaus anomalijos ir defektai, buliozinė keratopatija, ragenos nubruzdijimas, nudegimas, po ragenos operacijų.
Kontraindikacija
KONTRAINDIKACIJOS – arba priešparodymai – įvairios būklės, kurioms esant negalima atlikti tam tikro veiksmo, procedūros, operacijos.
Kontrastinis jautrumas
KONTRASTINIS JAUTRUMAS – gebėjimas išskirti vieną objektą iš kitų panašios spalvos bei šviesumo objektų bei foninės aplinkos. Esant sumažėjusiam kontrastiniam jautrumui gali būti sunku vairuoti naktį, matyti žmones prietemoje, skaityti esant ne itin ryškiam apšvietimui, pamatyti laiptelį ar kitą kliūtį, jei jo spalva panaši į aplinkos. KS gali sumažėti esant kataraktai, glaukomai, diabetinei retinopatijai. Kontrastinio jautrumo pokyčiai gali leisti nustatyti regos pakitimus labai anksti, kai regos aštrumas yra visiškai normalus. Kontrastinis jautrumas gali būti tiriamas įvairiais metodais. Peli-Robson testą sudaro raidžių lentelė, į kurią žiūrima iš vieno metro atstumo. Lentelėje esančios raidės yra vienodo dydžio, bet jų kontrastas mažėja kas tris raides 0.15log vienetų. Funkcinis kontrastinis jautrumas tiriamas naudojant skirtingo kontrastingumo bei erdvinio dažnio sinuso bangos groteles įvairaus apšvietimo sąlygomis.
Kortikosteroidai
KORTIKOSTEROIDAI – tai grupė vaistų, stipriai slopinančių uždegimą bei jo keliamus simptomus.
Kortikosteroidai gali būti skiriami sistemiškai (tablečių, injekcijų pavidalu) ar vietiškai (akių lašai ar tepalas, odos tepalas). Oftalmologijoje kortikosteroidų grupės preparatai skiriami gydyti uždegimui ar uždegimo profilaktikai pooperaciniu laikotarpiu.
Kortikosteroidai yra skiriami ne prie visų akies uždegimų, todėl nereikėtų juos naudoti savo nuožiūra, ypač esant ūmiam gausiam akių pūliavimui, įtariant virusinį, grybelinį uždegimą, sergant glaukoma.
Koutso retinitas
KOUTSO RETINITAS – tai įgimta, bet ne paveldima, idiopatinė liga, kuriai būdingos tinklainės telangiektazijos (lokalus išsiplėtimas) ir eksudacija (padidėjęs pakitusių kraujagyslių pralaidumas skysčiui), neretai sukelianti eksudacinę tinklainės atšoką (dėl skysčio susikaupimo po tinklaine). Koutso retinitas tris kartus dažniau pasitaiko berniukams nei mergaitėms, paprastai pirmam-antram gyvenimo dešimtmety ir pasireiškia matymo pablogėjimu, žvairumu ar leukokorija (baltu vyzdžiu). Apžiūrint tokių vaikų akių dugną matomi specifiniai kraujagyslių pakitimai, eksudatai ar eksudacinė tinklainės atšoka. Matymo pažeidimas priklauso nuo to, kiek pokyčiai išreikšti ir kokioje vietoje jie yra – toliau nuo centro esantys mažiau įtakoja matymą, o pakitimai apie geltonąją dėmę labai pablogina regą.
Esant nežymiems akių dugno pakitimams, asmuo tik sekamas. Pralaidžios pakitę kraujagyslės gydomos lazerio fotokoaguliacija. Esant tinklainės atšokai, net esant blogai regėjimo prognozei, taikomas chirurginis gydymas, norint išvengti neovaskulinės glaukomos atsiradimo. Regėjimo prognozė blogesnė mažiems vaikams, kuriems ligos simptomų atsiranda iki 3 metų amžiaus, nes jų retinito eiga paprastai agresyvi.
Kraniosinostozė
KRANIOSINOSTOZĖS - tai grupė paveldimų ligų, kurioms būdingas ankstyvas kaukolės kaulų siūlių suaugimas, lydimas galvos formos pakitimų. Pirminė kraniosinostozė atsiranda dėl tiesioginio kaulėjimo defekto, antrinė – kai kaulų siūlės susilieja dėl sutrikusio smegenų augimo (esant mikrocefalijai, smegenų atrofijai). Gali suaugti viena ar kelios siūlės, kartu neretai esti kitų pakitimų – būklė tada vadinama sindromine kraniosinostoze (Crouzon, Aperto, Pfeiffer, Carpenter sindromai).
Kraniosinostozės dažnis yra 0,04-0,1%, pirminė sudaro apie 2-8% sergančiųjų. Kitais atvejais nustatoma antrinė kraniosinostozė, dažnai kartu su mikrocefalija. Kraniosinostozė gali pasireikšti tik kosmetiniu pakitimu (esant vienos siūlės suaugimui), įvairiais vystymosi sutrikimais, susijusiais su smegenų pakitimais (esant antrinei kraniosinostozei), kartais padidėjusiu intrakranijiniu spaudimu ir jo sukeltais simptomais – galvos skausmu, pykinimu, vėmimu.
Dažniausiai sutinkami du sindromai:
- Aperto sindromas – ankstyvas sukaulėjimas apima visas siūles. Paveldimas autosominiu dominantinu būdu, bet dažni sporadiniai atvejai. Būdinga bokšto formos galva, seklios akiduobės, proptozė (akių išvirtimas), hipertelorizmas (platus tarpas tarp akiduobių), žvairumas, regos nervo atrofija; kartais nustatoma įgimta glaukoma, keratokonusas. Iš bendrų sutrikimų pasitaiko širdies, plaučių, inkstų sistemos anomalijos, sindaktilija (suaugę pirštai) ir polidaktilija (daugiau pirštų), protinio vystymosi sutrikimas, įskilęs gomurys, veido srities hipoplazija.
- Kruzono sindromas – taip pat paveldimas autosominiu dominantiniu keliu, bet apie 25% sudaro naujas pasireiškimas. Būdingas ankstyvas dviejų siūlių suaugimas, proptozė (akių išvirtimas), hipertelorizmas (platus tarpas tarp akiduobių), žvairumas, regos nervo atrofija. Gali būti katarakta, melsva odena, regos nervo hipoplazija (nepilnas išsivystymas), glaukoma, aniridija (rainelės nebuvimas). Taip pat nustatomas atsikišęs žandikaulis, veido hipoplazija, gomurio anomalijos, plokščia galvos forma.
Krumplynas
KRUMPLYNAS – vidinė akies struktūra, tarsi žiedas apgaubianti sritį už rainelės. Krumplynas akyje atlieka dvi pagrindines funkcijas - krumplyno raumuo dalyvauja akomodacijoje, o jo ataugose gaminamas akies skystis. Krumplyno raumuo sudarytas iš kelių tipų skaidulų: žiedinių, išilginių bei spindulinių. Krumplyno raumeniui susitraukus, jis tarsi pasistumia į priekį ir prie jo besitvirtinantys Cino raiščiai atsipalaiduoja. Kitu galu Cino raiščiai tvirtinasi prie lęšiuko, kuris sumažėjus kapsulės įtempimui labiau išsigaubia. Padidėja lęšiuko laužiamoji galia, ir akis gali gerai matyti artimesniu atstumu. Toks procesas vadinamas akomodacija. Krumplyno raumeniui atsipalaidavus, Cino raiščiai įsitempia, lęšiukas plokštėja ir akis „pritaikoma“ gerai matyti tolimesniu atstumu.
Krumplynas turi apie 70-80 į priekį atsikišusių ataugų, kurios kyla nuo lygiosios krumplyno dalies ir randasi už rainelės. Prie krumplyno ataugų tvirtinasi lęšiuko raiščiai, kitu galu siekiantys lęšiuko kapsulę. Krumplyno ataugose gaminamas akies skystis ne tik palaiko tam tikrą vidinį akies spaudimą, bet ir aprūpina maisto medžiagom tas akies struktūras, kuriose nėra kraujotakos (tai ragena, lęšiukas, stiklakūnis).
L
LASEK
LASEK – lazerinė subepitelinė keratektomija - chirurginė procedūra, skirta koreguoti trumparegystei, toliaregystei bei astigmatizmui. LASEK yra paviršinė ragenos operacija, kuri buvo sukurta siekiant sujungti kitų operacijų – PRK ir LASIK - pranašumus bei sumažinti jų komplikacijų riziką. LASEK operacija, kaip ir PRK, išvengiama su lopeliu susijusių komplikacijų, taip pat ją galima atlikti tiems pacientams, kurių ragena yra per plona LASIK operacijai. Kadangi po procedūros išlaikomas paviršinio ragenos sluoksnio – epitelio lopelis, sumažėja infekcijos bei ragenos drumsties rizika, palyginus su kita paviršine operacija – PRK.
Italų oftalmologas Camellin yra laikomas originalios LASEK procedūros autoriumi. Šią refrakcijos ydų korekcijos techniką oftalmologijos literatūroje jis paskelbė 1999 m. Pagal šią techniką naudojant alkoholį buvo atskiriamas epitelis nuo po juo esančios stromos ir sufomuojamas plonas paviršinis lopelis, kurį atkėlus lazeriu buvo koreguojama refrakcijos yda. Po korekcijos epitelio lopelis sugrąžinamas į savo vietą.
Nuo to laiko eilė oftalmologų pateikė daug įvairių originalios metodikos patobulinimų bei pakeitimų.
Kaip jau minėta, LASEK operacija koreguojamos refrakcijos ydos. Bendroje populiacijoje, trumparegystė yra apie 33% žmonių, toliaregystė – 25%. Astigmatizmo paplitimo duomenys labai skirtingi, priklausomai nuo to, kokio laipsnio astigmatizmas laikomas kliniškai reikšmingu. Manoma, kad iki 75% asmenų turi bent labai nedidelį, kliniškai nereikšmingą astigmatizmą bent vienoje akyje. 44% asmenų bendroje populiacijoje turi astigamtizmą, didesnį nei 0.5D, 10% didesnį nei 1.0D ir 8% - didesnį nei 1.5D.
Paviršinės korekcijos operacijos – PRK ar LASEK- gali būti rekomenduojamos pacientams, kuriems LASIK nėra tinkama operacija dėl:
- Plonos ragenos;
- Labai išsigaubusios ar labai plokščios ragenos;
- Didelės traumos tikimybės dėl profesinių ypatybių ar intensyvaus sporto;
- Pasikartojančios erozijos sindromo;
- Glaukomos įtarimo;
- Sausų akių sindromo.
Kaip ir kitų ragenos refrakcinių operacijų, LASEK negalima daryti esant tam tikroms būklėms. Tokios kontraindikacijos lazerinei refrakcinei operacijai yra:
- Nestabili refrakcijos yda, t.y. dioptrijos keičiasi daugiau nei 0.5D per metus;
- Jaunesnis nei 18 m. amžius;
- Refrakcijos ydos dydis viršija korekcijos galimybes (tai priklauso nuo naudojamo lazerio, chirurgo patirties, korekcijos metodo, tačiau dažniausiai tai yra daugiau nei 9-14D trumpregystės bei 4-6D toliaregystės);
- Keratokonusas;
- Skaidrioji pakraštinė degeneracija;
- Labai išreikštas sausų akių sindromas;
- Aktyvus akių uždegimas;
- Autoimuninės ligos;
- Nekontroliuojamas diabetas;
- Nekontroliuojama glaukoma;
- Nėštumas bei žindymas;
- Vaistų, galinčų įtakoti ragenos gijimą, vartojimas (pvz. amiodarono).
Paviršinės operacijos nėra tinkamos tiems, kas bijo pooperacinio skausmo ar kam reikia greito matymo atsistatymo.
LASIK
LASIK – tai akronimas žodžių LAser in-SItu Keratomileusis. Iš graikų kalbos išvertus „in-situ“ reiškia natūralioje vietoje, „kerato“ – ragena, „mileus“ – formos pakeitimas.
Šiuo metu tai populiariausia eksimeriniu lazeriu atliekama refrakcijos ydų korekcijos operacija. LASIK sukūrė gydytojas Ioannio G.Pallikaris Kretoje, Vardinannion Akių institute. Jis pirmasis panaudojo mikrokeratomą atpjauti lopeliui bei eksimeriniu lazeriu pašalino reikiamą kiekį ragenos audinio. Ioannio G.Pallikaris pasiūlė ir terminą LASIK. Akloje akyje pirma LASIK procedūra atlikta 1989 m., pirmieji straipsniai pristatyti 1990 m. 1991 m. pirma LASIK operacija atlikta JAV.
Ši operacija skirta koreguoti įvairaus laipsnio trumparegystę, toliaregystę bei astigmatizmą. LASIK operacija, kaip ir kitos refrakcinės operacijos, atliekama sulaukus pilnametystės bei nusistovėjus refrakcijos ydos dydžiui. Operacija vyksta vietinėje nejautroje. Specialiu peiliuku – mikrokeratomu suformuotas lopelis atkeliamas, lazeris pakeičia ragenos formą ir lopelis paguldomas atgal. Po operacijos skiriami akių lašai. LASIK operacijai būdingas gan greitas regėjimo atsistatymas, komfortiškas pooperacinis periodas. Studijos rodo, kad po LASIK operacijos refrakcija ±1,0D pasiekiama daugiau nei 90% atvejų.
Lazeris
LAZERIS – tai vieno ilgio bangos šviesą spinduliuojantis šviesos energijos šaltinis. Žodis LASER sudarytas iš pirmųjų raidžių žodžių „Light Aplication by Stimulated Emission of Radiation“, t.y “šviesos paryškinimas stimuliuojant spinduliavimą“. Lazerio poveikis audiniams gali būti fotocheminis, fotoradiacinis, fotokoaguliacinis, fotodisrupcinis. Oftalmologijoje naudojama keletas lazerių tipų:
- Argoninis melsvai-žalias (488nm) ar žalias (514nm) paprastai naudojamas tinklainės fotokoaguliacijai, pavyzdžiui naujadarų kraujagyslių sunaikinimui esant diabetinei retinopatijai.
- Kriptono lazeris skleidžia geltoną (647) ir raudoną (676nm) šviesą ir yra taip pat naudojamas tinklainės fotokoaguliacijai.
- Diodinis lazeris (810nm) - naudojamas fotodinaminės terapijos metu (tai geltonosios dėmės pokyčiams gydyti skirtas metodas).
- Eksimerinis lazeris – dažniausiai naudojamas argono fluorido ultravioletinis 193nm lazeris, skirtas koreguoti refrakcijos ydom keičiant ragenos profilį.
- Nd:YAG lazeris (1064nm) – kieto kūno lazeris, pasižymintis fotodisrupciniu veikimu. Naudojamas antrinės kataraktos gydymui – suformuojama angelė drumstoje lęšiuko kapsulėje, ar angos rainelėje suformavimui sergant uždaro kampo glaukoma.
- Holmium:YAG lazeris (infraraudonųjų spindulių) naudojamas lazerinei terminei keratoplastikai – dėl terminio poveikio ragenos kolageno skaidulos susiraukšlėja ir pasikeičia ragenos forma. Skirtas koreguoti nedidelio laipsnio toliaregystei bei presbiopijai.
Lėberio įgimta amaurozė
LĖBERIO ĮGIMTA AMAUROZĖ (LA) – tai labai retai pasitaikanti (3 atvejai 100 000 naujagimių) aklumą ar labai blogą regą (< 0.1) sąlygojanti tinklainės distrofija, kai pažeidžiamos šviesai jautrios tinklainės ląstelės. Paveldima autosominiu recesyviniu keliu – abu tėvai turi būti geno nešiotojai. Gerai matantys tėvai, Lėberio amaurozės geno nešiotojai turi 25% tikimybę sulaukti vaiko su įgimta Lėberio amauroze.
LA simptomai išryškėja pirmais gyvenimo mėnesiais – pasireiškia nistagmu, jautrumu šviesai, vaikas dažnai trina akis. Kai vaikas paauga, nustatomas labai blogas matymas. Oftalmologas, tirdamas akis, nustato kitus požymius: LA būdinga silpna ar jokios vyzdžių reakcijos į šviesą, įvairūs akių dugno pokyčiai (pigmentinės retinopatijos, geltonos dėmės kolobomos, tinklainės atrofijos požymiai). Gali būti nustatomas žvairumas, katarakta, toliaregystė, keratokonusas. Kartais LA esti kartu su sisteminiais sutrikimais – protiniu atsilikimu, kurtumu, epilepsija, įvairių organų sistemų funkcijos sutrikimu.
LA diagnozuojama remiantis apžiūros duomenimis bei atlikus elektroretinogramą (tai testas, tiriantis tiklainės šviesai jautrių elementų funkciją).
Lęšio ektopija
LĘŠIO EKTOPIJA (LE) – tai akies viduje esančio lęšiuko padėties pasikeitimas. Lęšiuko dislokacija gali būti pilna, kai jo nesimato visiškai už vyzdžio, arba dalinė, kai lęšiuko padėtis pasikeičia, bet vis tiek išlieka vyzdžio plote.
Lęšio ektopija gali būti įgimta ar įgyta, pvz. po akies traumos ar esant akies augliams. Įgimti LE atvejai paprastai susiję su kitais akių ar sisteminiais pokyčiais:
- Šeimyninei lęšio ektopijai būdingas simetrinis abiejų akių lęšių pasislinkimas aukštyn ir išorėn. Ši LE yra paveldima autosominiu dominantiniu keliu, gali pasireikšti iš karto po gimimo ar vėliau gyvenimo eigoje;
- Aniridija – rainelės nebuvimas – kartais yra kartu su lęšio padėties pasikeitimu;
- Lęšio ir vyzdžio ektopija – yra reta įgimta būklė, kai vyzdys ir lęšiukas yra skirtingose pusėse. Vyzdys tokiu atveju mažas, gali kartu būti įgimta katarakta, glaukoma, mikrosferofakija;
- Esant Marfano sindromui būdinga lęšio ektopija aukštyn ir išorė;
- Weil Marchesani sindromui būdinga lęšiuko dislokacija žemyn, atsirandanti paauglystės amžiuje apie 50% žmonių. Neretai lęšiukas būna ir pakitusios formos – mažesnis, apvalus (mikrosferofakija);
- Stiklerio, Ehlers-Danlos sindromai gali būti susiję su lęšio ektopija;
- Kai kuriais metabolizmo sutrikimo atvejais (homocistinurija, hiperlizinemija) gali būti ir lęšio ektopija.
Dėl lęšio padėties pasikeitimo atsiranda refrakcijos ydos (trumparegystė, astigmatizmas), glaukoma, ar retais atvejais – uveitas. Refrakcijos ydos koreguojamos akiniais ar kontaktiniais lęšiais, kai kuriais atvejais, atsiradus komplikacijom, dislokuotas lęšiukas šalinamas.
Lęšiukas
LĘŠIUKAS – akies viduje, už rainelės esanti abipus išgaubto stikliuko formos struktūra, tarsi kabanti ant saitų, kurie savo ruožtu tvirtinasi prie krumplyno. Priekinis lęšiuko paviršius yra plokštesnis, o užpakalinis labiau išsigaubęs. Lęšiukas yra skaidrus, vidutiniškai 4 mm pločio ir 9 mm diametro. Jo svoris priklauso nuo amžiaus: naujagimio lęšiukas sveria apie 65 g, o brandžiame - apie 200 g ir daugiau. Lęšiukas sudarytas iš vandens (apie 65%) ir baltymų (35%) bei įvairių mineralų, kaip ir kituose žmogaus kūno audiniuose. Jame nėra kraujagyslių, nervinių skaidulų.
Lęšiukas labai svarbus akies optinei sistemai – jis laužia šviesos spindulius bei dalyvauja akomodacijoje – keičiantis lęšiuko išgaubtumui akis gali gerai matyti įvairiu atstumu. Dažniausiai pasitaikanti lęšiuko liga yra katarakta – tai drumsčių atsiradimas lęšiukyje, paprastai vyresniame amžiuje. Galimi ir įgimti lęšiuko pakitimai: lęšiuko koloboma (formos defektas), lentikonusas (lokalus lęšiuko priekinio ar užpakalinio paviršiaus kūgio formos išsigaubimas), įgimta afakija (lęšiuko nebuvimas), mikrosferofakija (mažo skersmens rutulio formos lęšiukas).
Leukokorija
LEUKOKORIJA – tai baltas akių vyzdžio refleksas. Šio simptomo priežasčių yra daug, tačiau apie pusę visų atvejų sudaro retinoblastoma (piktybinis tinklainės navikas, dažniausiai nustatomas 12-24 mėn. amžiuje). Kitos galimos priežastys:
- Toksokarozė – tai infekcija, sukelta dažniausio šunų parazito (askaridės) Toxocara canis, gyvenančio šuns žarnyne. Žmonės, dažniausiai vaikai, užsikrečia per nešvarias rankas suvalgę šio sukėlėjo kiaušinėlių. Žmogaus organizme išsivysto lerva, kuri per žarnyno sienelę patenka į kitus organus – plaučius, kepenis, smegenis, akis bei sukelia juose uždegiminius pakitimus. Akyse liga gali pasireikšti vidinių akies audinių difuziniu uždegimu (lėtiniu endoftalmitu) ar riboto uždegimo židinio – granuliomos susiformavimu tinklainėje, dažnai pačioje centrinėje dalyje (geltonojoje dėmėje) ar šalia jos. Būdingas stiprus matymo pablogėjimas, baltas vyzdys, žvairumas. Dažniausiai pasitaiko 6 mėn – 10 m. amžiaus vaikų tarpe. Endoftalmito atveju regėjimo išeitys paprastai labai blogos, granuliomos susiformavimo atvejais jos priklauso nuo uždegiminio židinio vietos.
- Persistojantis hiperplastinis pirminis stiklakūnis – tai patologija, kai į stiklakūnio ertmę yra įaugęs fibozinis bei kraujagyslinis audinys. Kartu gali būti katarakta, glaukoma, tinklainės atšoka. Pokyčiai jau yra gimimo metu, bet gali būti nenustatyti ilgą laiką.
- Neišnešiotų naujagimių retinopatija – pokyčiai tinklainėje atsiranda anksčiau laiko gimusiems naujagimiams, ypač kuriems buvo taikyta deguonies terapija. Leukokorija paprastai yra tinklainės atšokos rezultatas.
- Įgimta katarakta – vienos ar abiejų akių lęšiuko drumstumas.
- Coat‘s liga – tai tinklainės kraujagyslių patologija, dažniau nustatoma berniukams nei mergaitėms. Išsivysto iki maždaug dvidešimties metų, dažniausiai pirmame gyvenimo dešimtmetyje. Prasideda regos blogėjimu, žvairumu, gali būti matomas baltas vyzdys. Tinklainėje matomos teleangiektazijos bei gelsvas eksudatas. Ligai pažengus gali išsivystyti eksudacinė tinklainės atšoka. Tinklainės pakitimai gydomi fotokoaguliacija.
- Kitos retesnės priežastys – tinklainės astrocitoma, tinklainės atšoka, uždegimas.
Lois-Bar Sindromas
LOIS-BAR SINDROMAS – dar vadinama ataksine teleangiektazija. Liga paveldima autosominiu recesyviniu keliu, pasitaiko retai, dažnis maždaug 1:40 000. Sindromui būdinga:
- Akių judesių sutrikimas – nustatomas akies judinamojo nervo pažeidimas. Atsiranda žvairumas, sutrinka konvergencija, nusileidžia viršutinis vokas;
- Akies junginių kapiliarai išsiplėtę;
- Atsiranda nistagmas;
- Progresuojanti smegenėlių ataksija (eisenos sutrikimas dėl apsunkintos judesių koordinacijos) – pirmieji simptomai pasireiškia vaikui pradėjus vaikščioti, 1-4 metų amžiuje;
- Odoje nustatomos teleangiektazijos – jos išryškėja pirmąjį gyvenimo dešimtmetį. Dažniausiai pokyčiai atsiranda už ausies kaušelio, alkūnių ir kelių lenkiamuosiuose paviršiuose, veide (išsidėsto suformuodamos „drugelį“);
- Dėl imuniteto nusilpimo (IgA trūkumo ir T-limfocitų funkcijos sutrikimo) kartojasi kvėpavimo takų infekcijos, dažni plaučių uždegimai, bronchitai, sinusitas;
- Nustatomas protinis atsilikimas, leukemija ar limfoma (jos tampa mirties priežastimi vaikystėje ar ankstyvame suaugusiojo amžiuje), seborėjinis dermatitas, hipoplastinė ar atrofinė užkrūčio liauka.
Ligos eiga progresuojanti, palaipsniui ligoniai nustoja vaikščioti, kalbėti. Gydymas yra sisteminis simptominis.
M
Makulos edema
MAKULOS EDEMA – tai geltonosios dėmės paburkimas, susikaupus skysčiams tarp tinklainės išorinio tinklinio bei vidinio branduolinio sluoksnių. Dažniausios cistinės makulos edemos priežastys yra susiję su padidėjusiu tinklainės kraujagyslių pralaidumu esant diabetinei retinopatijai, tinklainės venos šakos užsikimšimui, uveitui. Kartais cistinė makulos edema gali būti susijusi su pigmentiniu retinitu, gyslainės neovaskuliarizacija (naujų, funkciškai nepilnaverčių kraujagyslių susiformavimas, paprastai deguonies trūkumo pasekoje), geltonosios dėmės skyle. Paburkus geltonajai dėmei pablogėja rega, gali būti vaizdo iškraipymai centrinėje regos lauko dalyje. Gydymo metodai įvairūs, priklauso nuo priežasties – lazerinė fotokoaguliacija, steroidai ir kt.
Makulos skylė
MAKULOS SKYLĖ (MS) – tai centrinės tinklainė dalies defektas. Pirmą kartą aprašytas 1896 metais akyje po bukos traumos. Vėliau buvo pastebėta, kad makulos skylė gali formuotis be jokios aiškios priežasties, o trauma sukelia tik 10% visų atvejų. Traumos atveju dėl smūginės jėgos poveikio makula įtrūksta jos ploniausiame taške. Idiopatinės makulos skylės (t.y. kai priežastis neaiški) formavimuisi įtakos turi stiklakūnio trakcija ir visas procesas praeina keturias stadijas. Pirmoje stadijoje MS retai matoma kliniškai, stebimas foveolinio reflekso išnykimas. Gali būti nežymus matymo pablogėjimas, vaizdo kraipymas. Antroje stadijoje jau susiformuoja pilno tinklainės storio defektas, kurio diametras mažesnis nei 400µm. Perėjimas iš pirmos stadijos į antrą gali trukti nuo vienos savaitės iki kelių mėnesių. Trečioje stadijoje defektas didesnis nei 400µm, tačiau stiklakūnis dar prisitvirtinęs prie paviršiaus. Ketvirtoje stadijoje susiformuoja apvalus defektas, stiklakūnis visiškai atšokęs. Matymas pablogėja dėl to, kad defekto vietoje nėra fotoreceptorių, fomuojasi centrinė skotoma (akipločio defektas), taip pat dėl skysčio susikaupimo ir aplinkinės tinklainės paburkimo. Formuojantis skylei regos aštrumas progresuojančiai mažėja ir stabilizuojasi nusistovėjus MS.
Idiopatinė MS dažniau pasitaiko moterims šeštame-septintame gyvenimo dešimtmetyje, o bendras dažnis yra 3 iš 1000 vyresnių nei 55 m. asmenų. Daliai asmenų gali įvykti spontaninis pimos stadijos MS užsidarymas. Esant MS vienoje akyje, rizika jai atsirasti ir kitoje akyje yra apie 12%.
MS sukeliami simptomai ryškėja paprastai palaipsniui ir pasireiškia susilpnėjusiu centriniu matymu, kartais pastebimu tik skaitant ar vairuojant. Taip pat dažnai pastebimas vaizdo iškraipymas (metamorfopsijos). MS progresojant gali atsirasti vaizdo iškritimas centrinėje matymo lauko dalyje. Regos aštrumas esant pilno storio MS būna apie 0,1 ar mažesnis. Kartais MS nesukelia jokių simptomų ir nustatoma profilaktinės apžiūros metu.
MS diagnozuojama įvertinus regos aštrumą, akių dugno pakitimus. MS stadijai diagnozuoti bei diferencinei diagnostikai atliekama akių koherentinė tomografija (OCT), karais ir fluorescentinė angiografija.
Šiuo metu nėra medikamentinio MS gydymo. Esant pilno storio MS atliekama operacija, kurios rezultatai geriausi, kai MS yra ne senesnė kaip 1 metai. Po operacijos matymas pagerėja iki 80-90% akių, o galutinis regos aštrumas 0,5 ar geresnis pasiekiamas iki 65% atvejų.
Marfano Sindromas
MARFANO SINDROMAS - tai sisteminis jungiamojo audinio pakenkimas, pasireiškiantis labai įvairiais klinikiniais požymiais. Atsiranda dėl FBN1 geno mutacijos, paveldimas autosominiu dominantiniu keliu. Apie 75% atvejų Marfano sindromo požymių turi kiti sergančiojo šeimos nariai. Kliniškai sindromas gali pasireikšti pavienių organų pažeidimu ar greitai progresuojančia daugybinių organų disfunkcija. Klasikinis Marfano sindromas pasireiškia šių organų sistemų pažeidimu:
- Skeleto anomalijom – jas lemia ilgųjų kaulų aktyvus augimas bei sąnarių hiperlankstumas. Atsiranda vaikystėje ir progresuoja spartaus vaiko augimo periodu: neproporcingai ilgos galūnės, ilgi pirštai (arachnodaktilija); dėl šonkaulių aktyvaus augimo galimi krūtinkaulio padėties pakitimai – įdubusi ar išsigaubusi krūtin; įvairaus laipsnio skoliozė (stuburo iškrypimas į šoną) – nuo nežymios iki ryškios ir greitai progresuojančios; plokšiapėdystė, mažas smakras, plokšti skruostai, gomurio pakitimai; raumenyno nepakankamas išsivystymas lemia dažnas išvaržas.
- Akių pokyčiais: trumparegystė – tai dažniausias akių simptomas. Dažnai vaikystėje trumparegystė sparčiai progresuoja; lęšiuko subliuksacija (ectopia lentis) – svarbus Marfano sindromo požymis, tačiau matomas tik apie 60-80% atvejų. Būdinga lęšiuko subliuksacija į viršų – ji simetrinė, neprogresuojanti, abipusė; akies obuolio ašis ilga, ragena plokščia; priekinės kameros kampo anomalijos, randamos iki 75% atvejų, gali lemti glaukomos vystymąsi; tinklainės atšoka, susijusi su groteline degeneracija, yra rimčiausia akių komplikacija.
- Širdies kraujagyslių sistemos anomalijom – tai dažniausios sergamumo bei ankstyvo mirtingumo priežastys: aortos išsiplėtimas Valsalvės sinuso lygyje – neretai jis progresuojantis; mitralinio vožtuvo prolapsas su ar be regurgitacijos – ilgainiui gali lemti kairio širdies skilvelio disfunkciją bei širdies nepakankamumą. Tai pagrindinė širdies chirurgijos priežastis vaikų amžiuje sergančiųjų Marfano sindromu tarpe; triburio vožtuvo prolapsas; plaučio arterijos padidėjimas.
- Kiti galimi simptomai – kietojo smegenų dangalo išsitempimas lumbosakralinėje dalyje gali sukelti nervų pažeidimą su nugaros, kojų skausmais, kojų silpnumu ir kt.; odoje gali atsirasti strijų; plaučiuose kartais nustatomi pakitimai, sąlygojantys pneumotorakso išsivystymą.
Marfano sindromas diagnozuojamas kliniškai, remiantis šeimos anamneze bei įvairių organų sistemų pažeidimo simptomais. Keturi didieji diagnostiniai požymiai yra aortos išsiplėtimas, lęšio ektopija, kietojo smegenų dangalo išsigaubimas ir keturi iš aštuonių skeleto pažeidimo požymių.
Sergančiuosius Marfano sindromu stebi bei gydo genetikas, oftalmologas, ortopedas, kardiologas, kardiochirurgas.
Midriazė
MIDRIAZĖ – tai vyzdžio išsiplėtimas. Natūraliai vyzdys reguliuoja į akį patenkančios šviesos kiekį ir išsiplečia tamsoje bei susitraukia šviesioje aplinkoje. Šias reakcijas reguliuoja simpatinė bei parasimpatinė nervų sistemos. Kai stimuliuojama simpatinė nervų sistema, rainelėje esantys radialiniai raumenys susitraukia ir vyzdys išsiplečia. Parasimpatinės nervų sistemos poveikyje susitraukia žiedinis rainelės raumuo ir vyzdys susitraukia.
Midriazės priežastys gali būti:
- trauma – pažeidus reakciją į šviesą reguliuojančius nervus po galvos, akiduobės, rainelės traumos, vyzdys išsiplečia;
- III galvinio nervo, n.oculomotorius, paralyžius. Dalinį ar pilną akies judinamojo nervo paralyžių gali sukelti kraujagyslių ligos, kaip cukrinis diabetas ar arterinė hipertenzija, vaskulitas, demielinizuojančios ligos, galvos smegenų ligos;
- vaistai bei narkotinės medžiagos. Anticholinerginiai vaistai, kaip atropinas ir skopalaminas, blokuoja muskarininius acetilcholino receptorius, ir to pasekoje vyzdys išsiplečia. Atropino grupės vaistai be midriazės sukelia ir krumplyno raumens paralyžių, todėl sutrinka artimas matymas. Haliucinogenai, kaip LSD, blokuoja serotonino receptorius 5-HT2A smegenyse. Fenciklidinas, ketaminas, ir kitos psichiką veikiančios medžiagos blokuoja nervų sistemos NMDA (N-metyl D-aspartato) receptorius ir taip pat sukelia midriazę.
Mikrokeratomas
MIKROKERATOMAS – chirurginis instrumentas, kurio pagalba suformuojamas lopelis atpjaunant paviršinius ragenos sluoksnius, pvz. LASIK operacijos metu.
Mikronas
MIKRONAS – mikrometras (µm), t.y. 10-6 metro. 1 mikronas yra milijonoji metro dalelė. Žmogaus akis gali įžiūrėti tik 10 mikronų ar didesnes daleles. Žmogaus akies ragena taip pat matuojama mikronais.
Miozė
MIOZĖ – tai vyzdžio susitraukimas. Miozę sukelia parasimpatinės nervų sistemos stimuliacija ar simpatinės nervų sistemos pažeidimas – žiedinis rainelės raumuo susitraukia ir vyzdys susiaurėja. Miozė gali atsirasti:
- Vaistų poveikyje. Oftalmologijoje naudojamas vaistas pilokarpinas susiaurina vyzdį. Vyzdys gali susiaurėti vartojant kai kuriuos antipsichotinius vaistus, taip pat opioidus – morfiną ar heroiną;
- Dėl ligų – pažeidus simpatinę nervų sistemą vystosi Hornerio sindromas, kurio vienas požymių yra susiaurėjęs vyzdys. Hornerio sindromas gali būti įgimtas, atsirasti dėl ūmaus kaklinės stuburo dalies osteoartrito ar traumos, vertebrobaziliarinės arterijos nepakankamumo (vertebrobaziliarinė arterija yra kaklo arterija, einanti per stuburo kaklinės dalies ataugas. Jei yra pačios kraujagyslės patologija (aterosklerozė, vingiuotumas, hipoplazija) ar stuburo patologija (osteochondrozė, disko išvarža ir t.t.), gali pasireikšti kraujotakos nepakankamumas, kurį lydi galvos svaigimas, pykinimas), plaučių viršūnės auglio. Miozė pasitaiko esant galvos smegenų ligoms (encefalitui, degeneracinėms smegenų ligoms), iridociklitui.
Möbius sindromas
MÖBIUS SINDROMAS – tai labai retai pasitaikantis derinys įgimtų pakitimų: veidinio nervo, šeštojo galvinio nervo paralyžius, dalinis trečiojo nervo paralyžius ir galūnių formavimosi sutrikimai, kaip sindaktilija (pirštų suaugimas), šleivapėdystė ir kt. Iki 75% atvejų nustatomi intelekto pokyčiai.
Būdingi akių pokyčiai:
- Nėra judesių link smilkinio dėl šeštojo nervo paralyžiaus (abiejų akių);
- Kartais riboti judesiai link nosies (apie 65% atv.);
- Kartais yra nustatoma akies obuolio retrakcija stengiantis pasukti akį link nosies kartu su negebėjimu pasukti akies išorėn (kaip esant Duano sindromui);
- Akių judesiai vertikalia kryptimi paprastai galimi.
Pirminėje padėtyje apie 50% atvejų yra ezotropija, kitais atvejais akių padėtis taisyklinga. Žvairumas gydomas atsižvelgiant į individualią situaciją.
Kiti požymiai:
- Veidas be išraiškos, tarsi kaukė;
- Nepilnas voko nusileidimas užsimerkiant;
- Apsunkintas naujagimio maitinimas dėl blogo čiulpimo reflekso;
- Mažas žandikaulis, liežuvio atrofija.
Monovision regėjimas
MONOVISION REGĖJIMAS – tai vienas iš presbiopijos korekcijos būdų, kai viena akis, dažniausiai dominuojanti, koreguojama gerai matyti į tolį, o kita – gerai matyti iš arti, t.y. paliekama ar specialiai padaroma kiek trumparege. Monovision regėjimas gali būti sukuriamas akinių, kontaktinių lęšių pagalba, taip pat chirurginiais korekcijos metodais, kaip LASIK ar PRK. Abiem akimis žiūrėdamas žmogus paprastai turi gerą matymą tiek į tolį, tiek iš arti ir išvengia akinių naudojimo. Tačiau šis korekcijos būdas turi ir trūkumų – sumažėja erdvinis suvokimas, kai kurie žmonės netoleruoja tokios būklės, todėl prieš chirurginę korekciją rekomenduojama pabandyti ją sukurti kontaktiniais lęšiais.
N
Neišnešiotų naujagimių retinopatija (NNR)
NEIŠNEŠIOTŲ NAUJAGIMIŲ RETINOPATIJA (NNR) – tai proliferacinė retinopatija, atsirandanti anksčiau laiko gimusiems kūdikiams. Rizikos faktoriai yra: neišnešiotumas (ypač mažiau kaip 32 sav.), gimimo svoris <1500 g, deguonies terapija, hipoksija, gretutinės ligos (anemija, širdies ligos, sepsis, intraventrikulinės hemoragijos). NNR atsiranda dėl to, kad tinklainės kraujagyslės pilnai išsivysto visame plote praėjus maždaug mėnesiui po gimimo. Kol tinklainė nėra pilnai vaskuliarizuota, ji yra labai jautri deguonies sukeltam pažeidimui. D.Britanijoje NNR nustatoma apie 50-60% naujagimių, gimusių anksčiau 32 sav. bei mažesnio nei 1500 g svorio. Todėl visiems anksčiau gimusiems naujagimiams tiriamas akių dugnas. Liga turi kelias stadijas, pirmosios gali regresuoti savaime be jokio gydymo, dažnai nepalikdamos liekamųjų reiškinių. Kitais atvejais progresuojant kraujagyslių pakitimams, fibrovaskulinei proliferacijai gali vystytis tinklainės atšoka. Vyresniems vaikams gali būti nustatomas blogas regėjimas, trumparegystė, žvairumas, tinklainės degeneracijos. NNR gydymas priklauso nuo stadijos: pradinėse stadijose pokyčiai tik sekami, pažengę stadijos gydomos lazerio fotokoaguliacija ar krioterapija, tinklainės atšoka gydoma chirurgiškai.
Neurofibromatozė
NEUROFIBROMATOZĖ – tai autosominiu dominantiniu keliu paveldima liga, kuriai būdingas gėrybinių auglių formavimasis pagal nervų eigą. Apie 50% atvejų yra šeimyninė neurofibromatozės anamnezė. Skiriami du neurofibromatozės tipai. Neurofibromatozės I tipas (von Recklinghausen liga) yra dažnesnis, pasitaiko maždaug 1 iš 3000-5000 atvejų. Ligos išsivystymą lemia geno mutacija 17 chromosomoje. Augliukai gali susiformuoti bet kurioje kūno vietoje sukeldami neurologinius, odos, minkštųjų audinių, kartais kaulų pokyčius. Apie 10% neurofibromatoze sergančių pacientų sudaro II ligos tipas, kuriam būdinga įgimta abipusė akustinė neuroma. Ši liga reta, pasitaiko 1 iš 25000 atvejų. Ligos atsiradimą lemia defektas 22 chromosomoje.
Neurofibromatozė I gali nesukelti jokių simptomų, ar pasireikšti:
- Odos pokyčiais – daugiau nei 90% atvejų odoje atsiranda specifinės, netaisyklingos formos „kavos su pienu“ dėmės. Jos dažniausiai didesnės nei 5 mm skersmens, lokalizuojasi lenkiamųjų alkūnių bei kelių paviršių, krūtinės, pilvo odoje. Per pirmuosius gyvenimo metu dėmelės paprastai didėja bei jų daugėja;
- Neurologiniais simptomais, kurie priklauso nuo neurofibromų buvimo vietos;
- Akių požymiais – ant rainelės stebimi Lišo mazgeliai – tamsios pigmentinės dėmelės, neturinčios įtakos regėjimui; dėl augančios neurofibromos sustorėjęs, nusileidęs, neitaisyklingos formos vokas; regos nervo glioma (ši pasireiškia neskausmingu regos praradimu dėl regos nervo spaudimo, didėjančia akląja dėme akiplotyje, išverstakumu, dvejinimusi dėl atsiradusio žvairumo); pulsuojantis išverstakumas dėl akiduobės sienelę sudarančio pleištakaulio sparno nebuvimo; įgimta glaukoma;
- Skeleto pokyčiais – pseudoartroze, stuburo iškrypimu (skolioze), kaulų cistom.
Neurofibromatozė II dėl besiformuojančios akustinės neurinomos (aštuntojo galvinio nervo, n.vestibulocochlearis, vienos atšakos auglys) pasireiškia klausos silpnėjimu ar apkurtimu, paprastai simptomai atsiranda vaikystėje ar jaunystėje. Kartais atsiranda pusiausvyros sutrikimas, svaigimas.
Neurofibromatozė kaip liga nėra išgydoma. Neurofibromos, trukdančios organo funkcijai, šalinamos chirurgiškai (pvz. voko srity). Optinio nervo glioma gali būti tik stebima, kartais ji šalinama chirurgiškai ar taikomi kiti gydymo metodai (radioterapija, chemoterapija). Akustinė neurinoma gydoma chirurgiškai ar radioterapija.
Nistagmas
NISTAGMAS – tai reguliarūs, pasikartojantys nevalingi akių judesiai. Jų kryptis, amplitudė bei dažnis gali būti skirtingas. Nistagmas bendroje populiacijoje pasitaiko retai, pvz. įgimtas abipusis nistagmas nustatomas apie 0,025%. Nistagmas nėra liga, tai yra požymis. Jis gali būti fiziologinis, idiopatinis (kai priežastis nėra aiški) ar sukeltas gausybės akių ligų. Fiziologinis nistagmas atsiranda sukeliant tam tikrą regėjimo sistemos (optokinetinis nistagmas) ar vestibuliarinio aprato (arba pusiausvyros) stimuliaciją, pvz. greitai sukant žmogų ar įpylus šilto ar šalto vandens į ausį. Mažo gimimo svorio vaikai arba tie, kurie po gimimo praleido daugiau nei 24 val. spec. priežiūros skyriuose 7 kartus dažniau turi nistagmą nei kiti vaikai. 13% cerebriniu paralyžiumi sergančių pacientų turi nistagmą.
Yra keletas nistagmo klasifikacijų (pagal priežastį, akių judesio pobūdį):
- Įgimtas nistagmas atsiranda per pirmus šešis gyvenimo mėnesius. Jis gali atsirasti dėl priežasčių, lemiančių bogą regėjimą, kaip katarakta, regimojo nervo atrofija, aniridija, arba dėl idiopatinio motorikos defekto, t.y. akių judesius kontroliuojančių elementų anomalijos. Esant įgimtam nistagmui, jis būna visose žvilgsnio kriptyse, paprastai horizontalus. Dažnai yra šeimyninė nistagmo anamnezė.
- Latentinis nistagmas paprastai atsiranda ar padidėja, kai viena akis uždengiama. Jis taip pat būna horizontalios krypties, atsiranda dažniausiai per pirmus šešis gyvenimo mėnesius ir visada iki 1 metų amžiaus. Dažniausiai atsiranda sutrikus binokuliniam regėjimui, ypač esant įgimtam žvairumui (ezotropijai). Gali būti būdingas galvos pasukimas fiksuojančios akies pusėn.
- Įgytas (neurologinis) nistagmas atsiranda dėl motorinių takų pakenkimo, pvz. esant uždarai galvos traumai, išsėtinei sklerozei, smegenėlių pakenkimui.
Nistagmoidiniai akių judesiai gali būti švytuokliniai, kai judesys abiem kryptimis vienodas, ir trūkčiojantys, kai viena kryptimi esti staigus judesys, o po jo kita kryptimi seka lėtas sugrįžimas. Trūkčiojančio nistagmo kryptį apsprendžia greitojo komponento kryptis.
Nistagmas pats savaime nėra gydomas. Gydymo tikslas yra pagerinti regėjimo aštrumą šalinant jį sukeliančias priežastis, koreguojant esančią refrakcijos ydą, taikant ortoptinį, chirurginį gydymą.
O
Oftalmologas
Oftalmologas – akių ligų gydytojas.
Oftalmoplegija
Oftalmoplegija – akies raumenų paralyžius, nejudrumas. Pilna oftalmoplegija atsiranda, kai pažeidžiami III, IV, VI galviniai nervai. Tada akis yra visai nejudri, neakomoduoja, vyzdys išsiplėtęs, išnykusi tiesioginė bei netiesioginė vyzdžio reakcija į šviesą, nusileidęs viršutinis vokas. Terminas išorinė oftalmoplegija naudojamas, kai yra tik judesių sutrikimas (pilnas ar dalinis, kai pažeidžiami ne visi akies judinamuosius raumenis įnervuojantys nervai), o vyzdžio forma bei reakcija į šviesą nepakinta. Vidinė oftalmoplegija nurodo, kad yra ir vyzdžio reakcijos pakitimai.
Oftalmoplegiją gali sukelti daug priežasčių:
- Pokyčiai kaverninio sinuso srity: karotido-kaverninė fistulė, kaverninio sinuso srities augliai (meningeoma, kraniofaringeoma, hipofizės adenoma), metastazės į kaverninį sinusą (nazofaringealinė karcinoma, plaučių augliai), kaverninio sinuso trombozė, Tolosa-Hunt sindromas. Esant patologijai kaverninio sinuso srity, simptomai gali būti įvairūs, priklausomai nuo to, kokie nervai pažeisti. Gali būti dvejinimasis, nusileidęs vokas, platus vyzdys, veido skausmas, išverstakumas.
- Sunkioji miastenija (Myasthenia gravis). Tai autoimuninis susirgimas, paliečiantis jauno amžiaus žmones. Liga gali pasireikšti akių simptomais, tokiais kaip dvejinimasis, vokų nusileidimas, akies žiedinio raumens silpnumas, vyzdžio reakcija lieka normali. Gali sutrikti rijimas, atsiranda skeleto raumenų silpnumas. Miastenijai būdingas simptomų išryškėjimas vakare, esant nuovargiui. Diagnozuojama atlikus specifinius testus.
- Lėtinė progresuojantis išorinė oftalmoplegija – palaipsniui sutrinka abiejų akių judesiai, nusileidžia viršutinis vokas, nusilpsta akies žiedinis raumuo.
- Smegenų kamieno patologija (augliai, kraujagyslių pokyčiai)
- Akiduobės ligos (endokrininė oftalmopatija, miozitas, idiopatinė uždegiminė akiduobės liga, akiduobės augliai) – be akių judesių sutrikimo gali būti stebimas išverstakumas, junginės paburkimas, regos nervo pažeidimo simptomai).
Optinė Koherentinė Tomografija (OCT)
Optinė koherentinė tomografija (OCT) – tai neinvazinis lazerinis akių tyrimo metodas, leidžiantis vizualizuoti tinklainės atskirus sluoksnius bei regimąjį nervą. Tyrimas paremtas atsispindėjusios šviesos bangų matavimu (atspindžiai yra skirtingi nuo įvairių tinklainės sluoksnių ir regos nervo) bei dviejų ir trijų dimensijų tomografinių vaizdų sukūrimu. Tyrimas atliekamas išplėtus akių vyzdžius. Jo metu galima nustatyti užpakalinio akies segmento pokyčius:
- regimojo nervo pakitimus (duobes, drūzas, glaukomai būdingus pakitimus);
- geltonos dėmės pakitimus (paburkimą, skyles, amžinę geltonos dėmės degeneraciją, centrinę serozinę chorioretinopatiją);
- tinklainės pokyčius (epiretinines membranas, tinklainės išsisluoksniavimą, tinklainės drūzas, neovaskuliarizaciją).
Įtariant glaukomą ar stebint jos eigą bei progresavimą, matuojamas tinklainės storis, tinklainės nervinių skaidulų storis, regos nervo disko parametrai.
Optinė neuropatija
Optinė neuropatija – tai regos nervo pažeidimo sukelti simptomai. Pagal nervo pažeidimą sukėlusias priežastis, skiriamos tokios optinės neuropatijos:
- Arteritinė išeminė optinė neuropatija – pasitaiko apie ketvirtadaliui pacientų, sergančių gigantinių ląstelių arteritu. Tai sisteminė liga, kuriai būdingas vaskulitas, t.y. kraujagyslių uždegimas, apimantis dažniausiai miego arterijos šakas. Vidutinis sergančiųjų amžius apie 72 metai, serga vyresni nei 50 metų amžiaus žmonės, moterys dažniau nei vyrai. Tai yra gan retas autoimuninis susirgimas, kurio priežastys nėra aiškios. Arteritinę išeminę optinę neuropatiją sukelia užpakalinių trumpųjų krumplyno arterijų užsikimšimas. Ji pasireiškia staigiu neskausmingu neprogresuojančiu regos praradimu – dažnai žmogus mato tik pirštus prieš akį. Pradžioje pažeidžiama viena akis, bet greitai gali būti pažeidžiama ir kita akis. Būdingi tipiški akipločio defektai, centrinės tinklainės arterijos okliuzija, akies atitraukiamojo nervo paralyžius. Būna bendriniai simptomai: galvos odos skausmingumas (pavyzdžiui šukuojantis), pečių bei klubų skausmas (reumatinė polimialgija), skausmingas kramtymas, galvos skausmas, svorio bei apetito netekimas, karščiavimas, išryškėjusi smilkinio arterija. Apžiūrint akių dugną matomas paburkęs regos nervo diskas, dažnai su kraujosruvomis. Paburkimui praėjus vystosi regos nervo disko atrofija. Diagnozė nustatoma atlikus smilkinio arterijos biopsiją. Gydoma sisteminiais kortikosteroidų preparatais. Regėjimo prognozė bloga.
- Nearteritinė išeminė optinė neuropatija – pasireiškia taip pat staigiu neskausmingu regos praradimu, tačiau ne taip išreikštai, kaip arteritinės išeminės optinės neuropatijos atveju. Atsiranda akipločio, spalvų juslės pokyčiai, atslūgus regos nervo disko paburkimui vystosi regos nervo disko atrofija. Pasitaiko 40-60 metų amžiuje, dažniausiai pažeidžiama viena akis. Šios neuropatijos priežastys nėra pilnai aiškios, riziką jai atsirasti didina diabetas, arterinė hipertenzija, arteriosklerozė. Gydoma sisteminė liga, skiriamos mažos dozės aspirino. Apie 40% pacientų per pirmus 3-6 mėnesius stebimas regos gerėjimas. Apie trečdaliui pacientų neuropatija pasikartoja kitoje akyje kelių mėnesių ar metų bėgyje.
- Įgimtos optinės neuropatijos: Leberio paveldima optinė neuropatija – mitochondrinės DNR mutaciją motinos perduoda savo palikuonims. Paprastai prasideda jauniems vyrams, 15-30 metų amžiuje greitai progresuojančiu neskausmingu vienos, po kiek laiko ir kitos akies regos blogėjimu. Regos aštrumas paprastai mažesnis nei 0,1, būna centriniai akipločio defektai. Diagnozė patvirtinama nustačius būdingas Leberio mutacijas tiriant kraują. Gydymo nėra; Dominantinė optinė neuropatija – vystosi 4-8 metų vaikams. Būdingas vidutiniškai išreikštas lėtai progresuojantis matymo pablogėjimas (regos aštrumas 0,5-0,1), centriniai akipločio defektai, spalvų juslės sutrikimas (mėlynos-geltonos).
- Toksinė/Metabolinė optinė neuropatija – vystosi piktnaudžiaujant tabaku, alkoholiu, esant vitamino B1 deficitui, sergant pjautuvine anemija, vartojant ilgą laiką kai kuriuos vaistus (chloramfenikolį, etambutolį, izoniazidą ir kt.). Būdingas abipusis neskausmingas progresuojantis regos pablogėjimas (iki regos aštrumo 0,1), susilpnėjusi spalvų juslė, abipusiai centriniai regos lauko defektai. Gydoma pokyčius sukėlusi liga. Regos prognozė dažnai gera, nors matymo atsistatymas labai lėtas. Pažengusiais atvejais rega lieka bloga dėl išsivysčiusios regos nervo atrofijos.
- Radiacinė optinė neuropatija – vystosi praėjus 1-5 metams po akies, akiduobės, nosiaryklės švitinimo. Atsiranda dažnai ryškus matymo pablogėjimas, būdingi regos nervo disko pokyčiai.
Optinis neuritas
Optinis neuritas – regimojo nervo uždegimas. Jį gali sąlygoti daug priežasčių: įvairios uždegiminės infekcinės ligos (ūmus sinusitas, kačių įdrėskimo liga, sifilis, Laimo liga, AIDS), galvos smegenų ligos (galvos smegenų dangalų uždegimai), demilinizuojantys susirgimai (viena dažniausių – išsėtinė sklerozė, taip pat Devic‘o liga, Shilder‘io liga), autoimuniniai susirgimai, parainfekcinės priežastys, kai neuritas išsivysto persirgus tymais, vėjaraupiais, kokliušu ar po skiepų. Kartais uždegimą sukėlusi priežastis lieka neaiški.
Esant optiniam neuritui paprastai pablogėja rega – staiga ar palaipsniui, gali atsirasti akių skausmas, sutrinka spalvų juslė, nustatomi būdingi pokyčiai akių dugne, akipločio centrinėje dalyje atsiranda defektai – centrinės ar paracentrinės skotomos, kartais akiplotis koncentriškai susiaurėja. Gydymo taktika priklauso nuo regos nervo neuritą sukėlusios priežasties. Dažniausiai normali regėjimo funkcija atsistato per kelias savaites ar mėnesius.
P
Pachimetrija
Pachimetrija – ragenos storio matavimas, atliekamas naudojant specialius aparatus - pachimetrus. Pachimetrai gali būti kontaktiniai ir nekontaktiniai. Vienas dažniausiai naudojamų yra ultragarsinis (kontaktinis) pachimetras. Naudojant ultragarsinį pachimetrą, nujautrinus akį vietiniu anestetiku, prie ragenos priglaudžiamas nedidelis antgalis, kuris išmatuoja jos storį. Rezultatas matomas aparato ekranėlyje. Ragena centre yra vidutiniškai 555 mikronų storio, į pakraščius ji storėja iki 670-740 mikronų.
Nekontaktiniai pachimetrai naudoja įvairius principus: veidrodinis mikroskopas gali kartu turėti ir ragenos storio matavimo finkciją; nekontaktinis skenuojančio plyšio prietaisas, kaip Orbscan, kartu su ragenos topografija atlieka ir ragenos storio matavimą; Pentacam Scheimpflug kamera gali išmatuoti ragenos storį nuo vieno jos krašto iki kito.
Pachimetrijos tyrimas svarbus prieš atliekant refrakcijos ydų korekciją eksimeriniu lazeriu – vertinama, ar ragenos storis pakankamas koreguoti esamai refrakcijos ydai. Taip pat pachimetrija atliekama įtariant glaukomą – ragenos storis gali turėti įtakos akispūdžio išmatuotai reikšmei, taip pat glaukomos rizikos laipsniui.
Papiledema
Papiledema – tai regos nervo disko paburkimas dėl padidėjusio intrakranijinio spaudimo. Ši būklė gali išsivystyti per kelias valandas ar savaites. Skirtingai nei esant nervo paburkimui dėl kitų priežasčių, regos aštrumas esant ūmiai papiledemai paprastai išlieka geras.
Papiledemos priežastys gali būti įvairios: diopatinė intrakranijinė hipertenzija, hidrocefalija, centrinės nervų sistemos infekcija – meningitas ar meningoencefalitas, intrakranijiniai (galvos smegenų) augliai, subarachnoidinės hemoragijos, kraniosinostozė, kai kurių vaistų vartojimas.
Dėl padidėjusio intrakranijino slėgio atsiranda galvos skausmas, pykinimas, vėmimas. Kai kuriems pacientams atsiranda dvejinimasis, praeinantis matymo pablogėjimas, trunkantis sekundes, rūkas, susiaurėja akiplotis.
Ūmi papiledema sukelia regos nervo disko paraudimą, išsiplečia disko paviršiaus kapiliarai, gali atsirasti kraujosrūvų, paburksta peripapiliarinis nervinių skaidulų sluoksnis, diskas atrodo pakilęs, ribos neaiškios. Dingsta spontaninė venų pulsacija – tačiau jos nebūna ir apie 20% sveikų žmonių. Optinio nervo funkcijos, kaip regos aštrumas ar spalvų juslė paprastai normalios, vyzdžių reakcijos geros, akiplotyje gali būti nustatoma paplatėjusi akloji dėmė. Papiledemai užsitęsus mėnesius ar metus, regos nervo funkcija gali pablogėti, regos nervo disko paraudimas nyksta, paburkimas tampa blyškus. Dėl lėtinės eksudacijos formuojasi disko pseudodrūzos. Esant lėtinei papiledemai akiplotyje atsiranda lanko tipo skotomos, bendras lauko susiaurėjimas periferijoje ar iš nazalinės pusės.
Įtarus papiledemą, ji turi būti skiriama nuo pseudopapiledemos ir regos nervo disko paburkimo, kurį gali sukelti kitos įvairios priežastys (optinis neuritas, išeminė optinė neuropatija, uveitas, endokrininė oftalmopatija).
Nustačius papiledemą reikalingas skubus ištyrimas dėl galvos smegenų auglių.
Pasikartojanti ragenos erozija
Pasikartojanti ragenos erozija – tai pasikartojantis žaizdelių ragenos paviršiuje atsiradimas. Dėl silpnos jungties tarp ragenos bazinės membranos ir virš jos esančio epitelio bazinio sluoksnio dėl menkiausios priežasties (pavyzdžiui, atsimerkiant po miego) atplyšta dalis ragenos epitelio sluoksnio ir atsiranda paviršinis defektukas. Atsiradus žaizdelei akį skauda, ji ašaroja, gali užrausti. Tokių pasikartojančių erozijų priežastis gali būti buvusi akies trauma (pvz. po akies užgavimo šaka) ar ragenos distrofijos.
Nedidelės žaizdelės gali sugyti savaime be jokio papildomo gydymo. Jei defektas didesnis, sukelia ryškų diskomfortą, skiriami nespecifiniai priešuždegiminiai lašai, apsauginis kontaktinis lęšis (siekiant išvengti pasikartojimų jis nešiojamas pastoviai ilgesnį laiką), dirbtinės ašaros, epitelizaciją skatinantys vaistai. Siekiant sumažinti pasikartojimų dažnį, gali būti atliekama ragenos paviršiaus abliacija eksimeriniu lazeriu.
Penalizacija
Penalizacija – vienas iš ambliopijos gydymo metodų. Geroji akis nėra visiškai uždengiama, bet jos matymas įvairiu laipsniu yra pabloginamas. Taip pasiekiama, kad akis tinginė matytų geriau už sveikąją akį ir vaikas naudotųsi būtent ja. Gerosios akies matymui laikinai pabloginti gali būti naudojamos įvairios priemonės – atropino lašai, akinių stiklo stiprumo keitimas, ant akinių stiklo klijuojamos pusiau skaidrios plėvelės, kaip Bangerterio filtras. Iki kokio lygio tokia plėvelė pablogina gerosios akies regėjimą, yra nurodoma ant pakuotės. Kaip stipriai reikia pabloginti gerosios akies matymą, kad akis tinginė dirbtų, sprendžia oftalmologas.
Penalizacija paprastai taikoma esant nedidelei ir vidutinei ambliopijai, nes esant žymiai ambliopijai nėra efektyvi.
Perimetrija
Perimetrija – akipločio tyrimas. Jo tikslas – išmatuoti žmogaus regėjimo lauką bei įvertinti, ar jis nėra pakitęs. Paprastai tiriamos kiekviena akis atskirai. Yra du pagrindiniai perimetrijos metodai: kinetinis ir statinis. Kinetiniu metodu tiriant akiplotį šviesus objektas juda lanku ir vertinama, kada tiriamasis jį pamato, kada vėl dingsta. Gali būti keičiamas objekto dydis bei spalva. Statinės perimetrijos (arba dar vadinamos kompiuterine perimetrija) metu švieselė sužybsi įvairiose išgaubto ekrano vietose ir tiriamojo prašoma nuspausti specialų mygtuką, jei tą švieselę pamato. Kompiuterinės perimetrijos aparatai leidžia parinkti specialias programas priklausomai nuo ieškomos patologijos, išsaugoti duomenis bei pakartotinai atlikus tyrimą atlikti statistinę pokyčių analizę.
Pigmentinis retinitas
PIGMENTINIS RETINITAS – tai grupė paveldimų tinklainės degeneracijų, kurioms būdingas progresuojantis tinklainės fotoreceptorių funkcijos sutrikimas bei tam tikrų tinklainės sluoksnių atrofija. Šios degeneracijos paveldimos autonominiu dominantiniu, autosominiu recesyviniu keliu, ar paveldėjimas susijęs su X chromosoma. Trečdaliu atvejų šeimoje sergančių pigmentiniu retinitu nenustatoma. Autosominiu dominantiniu keliu paveldima liga sudaro apie 43% visų atvejų ir turi geriausią prognozę, o su X chromosoma susijusi forma reta, bet greitai progresuojanti – ji anksti sukelia didelius pakitimus tinklainėje.
Liga prasideda blogėjančiu naktiniu matymu ir palaipsniui siaurėjančiu akipločiu. Tarp sergančiųjų pigmentiniu retinitu trisdešimtmečių, apie 75% jau turi tamsinės adaptacijos sutrikimų. Ligai būdinga, kad pažeidžiamos abi akys.
Liga diagnozuojama ištyrus akiplotį (nustatomas koncentrinis susiaurėjimas), akių dugną (nustatomi specifiniai pokyčiai – susiaurėję arteriolės, specifinės pigmento sankaupos, „vaškinis“ regimojo nervo diskas), atlikus elektroretinogramą (fotoreceptorių funkcija sumažėjusi ar jos nėra ) – šio tyrimo metu liga gali būti nustatoma dar nesant akių dugno pakitimų.
Tarp sergančiųjų pigmentiniu retinitu dažniau pasitaiko ir kitos akių ligos – trumparegystė, keratokonusas, užpakalinė subkapsulinė katarakta, atviro kampo glaukoma.
Pigmentinis retintas nėra išgydomas. Kai kurios studijos parodė didelių vitamino A dozių naudą sulėtinant pakitimus tinklainėje.
Prognozės požiūriu – tai liga, galinti sąlygoti regos praradimą. Apie 25% pacientų darbingame amžiuje išlieka pakankamas regėjimas, leidžiantis dirbti, nepaisant ryškių pakitimų elektroretinogramoje ar akiplotyje.
Didelės dalies vyresnių nei 50 m. žmonių regėjimas labai blogas.
Pigmento dispersijos sindromas
Pigmento dispersijos sindromas – tai dažnai abipusis padidėjęs pigmento granulių atsidėjimas ant priekiniame akies segmente esančių struktūrų. Pigmentas atsiranda dėl specifinės rainelės padėties (jos išsigaubimo) ir kontakto su lęšiuku bei jį laikančiais saitais. Dėl tokio kontakto ir mechaninės užpakalinio pigmentinio rainelės sluoksnio trinties pabirusios pigmento granulės patenka į akies skystį ir pasiskirsto priekiniame akies segmente. Kai kuriais atvejais ši būklė gali būti paveldima autosominiu dominantiniu keliu su nepilna penetracija. Pigmento dispersijos sindromas (PDS) nustatomas remiantis akies apžiūros duomenimis:
- ant ragenos užpakalinio paviršiaus gali būti matoma vertikali pigmento sankaupa – Krukenbergo verpstė;
- priekinė akies kamera yra gili, joje gali būti matomos plaukiojančios pigmento granulės;
- ant rainelės stebimas pabiręs pigmentas, dėl pastovios užpakalinio sluoksnuio trinties atsiranda spinduliniai rainelės defektai, matomi transiliuminacijos metu;
- gonioskopuojant nustatoma trabekulinio tinklo hiperpigmentacija;
- pigmento granulės stebimos ant užpakalinės lęšiuko kapsulės.
PDS yra svarbus tuo, kad apie trečdalis pacientų, turinčių šį sindromą, 15 metų bėgyje suserga glaukoma – pigmento granulės užkemša akių skysčio nutekėjimo takus ir tai kelia akispūdį. Vyrams glaukoma išsivysto apie du kartus dažniau nei moterims. Todėl pacientai, kuriems nustatomas PDS, yra nuolat sekami dėl galimos glaukomos.
Piktybiniai vokų augliai
Piktybiniai vokų augliai – tai piktybiniai dariniai, kylantys iš įvairių voko odos ląstelių:
- Skvamozinių ląstelių karcinoma – iš paviršinių epidermio ląstelių. Tai retas piktybinis vokų auglys, pasitaikantis apie 1% visų piktybinių vokų auglių atvejų. Riziką atsirasti šiam augliui didina vyresnis amžius, šviesi oda, UV spindulių poveikis, jonizuojanti radiacija (pvz.spindulinis gydymas). SLK būdingas darinio paviršiaus ragėjimas. Ligos eiga kiek piktybiškesnė nei bazalinių ląstelių karcinomos - gali išplisti į vietinius limfmazgius ar perineuraliniu keliu gilyn į akiduobę bei sukelti akies nervų parezės simptomus (pvz. dvejinimąsį).
- Bazalinių ląstelių karcinoma – iš giliau esančių epidermio bazalinių ląstelių.
- Voko melanoma – tai piktybinis pigmentinių ląstelių (epidermio melanocitų) navikas. Pasitaiko apie 1% visų voko darinių atvejų, tačiau ji sudaro apie 2/3 visų mirčių nuo piktybinių vokų auglių. Melanomą galima įtarti, kai atsiranda naujas pigmentuotas darinys , jau esantis darinukas keičia spalvą, didėja, kraštai pasidaro netaisyklingi, spalva nevienalytė, užauga didelis (>6mm). Dažniausiai melanoma susiformuoja iš esančio pigmentinio apgamo. Savo forma ji gali būti paviršiumi plintanti ar mazginė. Auglio gylis turi dižiausios reikšmės prognozei. Jei jis išplitęs tik iki 0.76 mm, 5 metų išgyvenamumas siekia 100%. Jei išplitęs daugiau nei 1.5mm, 5 metų išgyvenamumas siekia 50-60%.
- Riebalinių ląstelių karcinoma – iš dermyje esančių riebalinių liaukų.
Vokų piktybiniams augliams būdingas voko vientisumo bei formos pasikeitimas, blakstienų iškritimas, išopėjimas, netaisyklingi kraštai, teleangiektazijos, neskausmingumas. Kai kurie augliai, kaip bazalinių ląstelių karcinoma, yra labai lėtai augantys bei ypač retai metastazuojantys, o kiti, kaip melanoma, gali baigtis letaliai dėl išplitusių metastazių. Gydymas yra chirurginis, operacijos apimtis priklauso nuo auglio išplitimo laipsnio.
Praeinantis regos netekimas
Praeinantis regos netekimas (PRN) – tai staigus dalinis ar visiškas regos praradimas vienoje ar abiejose akyse, trunkantis mažiau nei 24 valandos. Jis gali pasitaikyti įvairaus amžiaus žmonėms, tačiau dažniau vyresniems nei 50 m. Trukmė taip pat įvairi, nuo 10 sekundžių iki kelių valandų. Matymo pablogėjimo pobūdis taip pat priklauso nuo priežasties, pvz. miego arterijos stenozei būdingas matymo blogėjimas bei atsistatymas „tarsi užuolaidos nusileidimas bei pakilimas“, o palaipsnis abiejų akių periferinio lauko susiaurėjimas būdingas pakaušio skilties išemijai.
Vienos akies PRN priežastys:
- Akių patologija – ašarų plėvelės pokyčiai, ragenos ligos (keratokonusas), pasikartojanti hifema (pakraujavimas į priekinę akies kamerą), uždaro kampo glaukoma, stiklakūnio drumstys, geltonos dėmės ligos ir fotostresas (PRN išprovokuoja žiūrėjimas į ryškią šviesą, pavyzdžiui, saulę)
- Regimojo nervo ligos – įgytos ar įgimtos (papiledema, drūzos), demielinizuojanti liga, regos nervo kompresinis pažeidimas;
- Kraujagyslinės priežastys:
- akių hipoperfuzija (akių išemijos sindromas) – gali būti sukelta širdies aritmijos ar didžiųjų kraujagyslių stenozės – tokiu atveju būdingas progresuojantis matymo netekimas nuo periferijos, trunkantis nuo kelių sekundžių iki 1-2 minučių, jį gali išprovokuoti padėties pakeitimas iš sėdimos į stovimą;
- embolų sukelti simptomai – pacientas pažymi, kad prieš vieną akį nusileido „tamsi užuolaida“, kuri po 2-30 min. išnyko. Embolai gali būti kraujagysliniai (ateroma iš miego arterijos), atkeliavę iš širdies (esant endokarditui, širdies vožtuvų ligoms, aritmijai). Reti yra riebaliniai embolai (po ilgųjų kaulų lūžių, sergant kasos uždegimu);
- miego arterijos disekacija;
- vaskulitas – paprastai vyresnio amžiaus žmonėms, sergantiems gigantinių ląstelių arteriitu;
- migrena;
- sisteminė hipotenzija;
- hiperviskozinės būklės (l.retos, kaip policitemija, antifosfolipidinių antikūnių sindromas).
Kraujotakos sutrikimui dėl kraujagyslių nepakankamumo ar išemijos neretai būdingas „prabėgantis aklumas“ (amaurosis fugax) – trumpalaikis (gali tęstis 2-30 min.), neskausmingas, laikinas apakimas, po kurios rega visiškai atsistato. Tarp tokių epizodų paprastai nenustatoma jokių akių pakitimų.
Abiejų akių PRN priežastys:
- Migrena;
- Pakaušio skilties dariniai – augliai, arterioveninės malformacijos;
- Pakaušio išemija – dėl embolo, vaskulito, hipoperfuzijos. Praeinantis pasikartojantis abiejų akių matymo pablogėjimas yra vienas iš dažniausių vertebrobasiliarinės kraujotakos nepakankamumo simptomų;
- Okcipitaliniai traukuliai.
Esant PRN atliekamas pilnas akių ištyrimas, taip pat perimetrija. Gydymo taktika priklauso nuo PRN sukėlusios priežasties.
Presbiopija
Presbiopija – amžinė toliaregystė, kai natūraliai dėl amžinių pakitimų lęšiukyje sumažėja akies galimybės akomoduoti, t.y. prisitaikyti ryškiai matyti artimu atstumu. Paliečia visus žmones, nepriklausomai nuo turimos refrakcijos ydos, paprastai sulaukus 40 metų ar vėliau. Pasireiškia neryškiu vaizdu žiūrint iš arti, skaitomą tekstą norisi atitraukti, ilgiau paskaičius gali paskausti akis, galvą. Presbiopija yra koreguojama akiniais: skirtais tik skaityti, progresiniais ar bifokaliniais. Taip pat yra ir progresiniai kontaktiniai lęšiai.
Priekinė kamera
Priekinė kamera – tai anatominė akies dalis, esanti tarp ragenos ir rainelės.
Ji užpildyta skaidriu akies skysčiu. Per priekinėje kameroje esančias struktūras vyksta akies skysčio nutekėjimas: 90% akies skysčio nuteka per vadinamąjį trabekulinį tinklą, esantį priekinės kameros kampe, apie 10% nuteka uveoskleraliniu keliu per krumplyną.
PRK
PRK – fotorefrakcinė keratektomija, vienas iš refrakcinės chirurgijos eksimeriniu lazeriu metodų. Ši operacija buvo pirmoji eksimeriniu lazeriu atlikta operacija (matančioje akyje 1988 m.), skirta koreguoti įvairioms refrakcijos ydoms – trumparegystei, toliaregystei, astigmatizmui. Šiuo metu PRK operacija paprastai koreguojama nedidelio laipsnio trumparegystė bei astigmatizmas.
Kaip ir kitos operacijos eksimeriniu lazeriu, PRK operacija atliekama vietinėje nejautroje, t.y. sulašinus į akį nuskausminančių lašų. Pašalinus paviršinį ragenos sluoksnį (epitelį), eksimeriniu lazeriu koreguojama regėjimo yda. Po operacijos dedamas kontaktinis lęšis, kuris nuimamas sugijus ragenos paviršiui (dažniausiai po 3-4 dienų). Palyginus su kita dažnai atliekama LASIK operacija, PRK operacija turi kai kurių privalumų: tai paviršinė operacija, kurios metu neatliekama jokio pjūvio, todėl išvengiama operacinių komplikacijų, mažiau apribojimų fiziniam aktyvumui, išvengiama lopelio dislokacijos rizikos pooperaciniame periode, ją galima atlikti esant plonesnei ragenai. Tačiau nedidelė drumstelės susiformavimo tikimybė riboja PRK operacijos taikymą didesnių refrakcijos ydų korekcijai. Pooperacinis diskomfortas yra ilgesnis nei po LASIK operacijos, lėtesnis regėjimo bei darbingumo atsistatymas.
Progresiniai akiniai
Progresiniai akiniai – tai akiniai, užtikrinantys gerą matymą įvairiu atstumu (nuo 30-40 cm iki 5 m ir daugiau) žmonėms, kuriems reikia skirtingų akinių žiūrėti į tolį bei iš arti. Dažniausiai skiriami vyresniems nei 40 metų žmonėms, kai dėl amžinių pokyčių akyje sumažėja akies akomodacijos galimybės ir ima blogėti regėjimas iš arti.
Progresiniuose akiniuose dėl ypatingo lęšio dizaino dioptrijos keičiasi palaipsniui nuo viršutinės lęšio dalies, užtikrinančios gerą tolimą matymą, iki apatinės, kuri leidžia gerai matyti iš arti. Tarpinė zona užtikrina gerą regėjimą vidutiniu atstumu, tarkime į kompiuterį. Pagal tai, kaip greitai dioptrijos keičiasi, skiriami kieto ir minkšto dizaino progresiniai akinių lęšiai. Minkštam dizaine perėjimas yra laipsniškesnis, perėjimo kanalas ilgesnis, todėl prie šių akinių paprastai lengviau priprantama, tačiau tokių lęšių neįmanoma įdėti į siauresnį rėmelį. Kieto dizaino lęšiuose dioptrijų pasikeitimas staigesnis, juos galima įdėti ir į siauresnį akinių rėmelį, tačiau pirmą kartą skiriant gali būti sunkiau adaptuotis.
Palyginus su įprastais skaitymo akiniais, progresiniai lęšiai turi kiek siauresnį matymo lauką, lęšio šonuose esti vadinamos iškraipymo zonos, taigi kartais prie šių akinių tenka pasipratinti. Tačiau jie ypatingai patogūs, kai reikia skirtingų akinių žiūrėti įvairiu atstumu. Palyginus su kitais akiniais -bifokaliniais, skirtais taip pat presbiopijos korekcijai, progresiniai yra kosmetiškai gražesni, nes neturi matomos linijos, skiriančios skirtingas dioptrijas, nėra vadinamojo vaizdo peršokimo, leidžia gerai matyti ir tarpiniu atstumu (bifokaliniai akiniai užtikrina gerą matymą tik į tolį bei artį).
Įvairių gamintojų siūlomų progresinių lęšių asortimentas kiek skiriasi. Yra progresiniai lęšiai, skirti nešioti visą laiką, kiti – naudoti namuose, kabinete (su jais neleidžiama vairuoti), platesnės skaitymo zonos lęšiai ir kt. Progresiniai akinių lęšiai gali būti ploninti, dažyti ar fotochrominiai.
Pseudopapiledema
Pseudopapiledema – tai regos nervo disko paburkimo vaizdas nesant tikrojo paburkimo. Esant pseudopapiledemai diskas paprastai gelsvas (nėra tikrai edemai būdingos hiperemijos), matoma venų pulsacija.
Pseudopapiledemos priežastys:
- regos nervo disko drūzos – tai maži darinukai iš mukopolisacharidų bei proteininių medžiagų, kurie bėgant laikui kalcifikuojasi ir išryškėja. Jie esti nerviniame audinyje, paprastai (iki 70%) abiejose akyse, dažniausiai neturi įtakos regėjimui. Tik retais atvejai drūzos gali būti susiję su progresuojančiais akipločio defektais;
- mielinizuotos nervinės skaidulos – dėl jų diskas gali atrodyti didelis, neaiškiais kraštais;
- esant toliaregystei regos nervo diskas mažas, ir dėl aksonų susistūmimo gali atrodyti pakilęs;
- dėl labai įstrižai į akį įeinančio disko, jo dalis gali atrodyti paburkusi;
- įgimtas disko „pilnumas“ gali būti susijęs su sąlyginai mažu odenos kanalu;
- retai ją sukelia hialoidinės sistemos liekanos.
Pseudopapiledema paprastai nesukelia jokių simptomų ir nereikalauja gydymo, tačiau turi būti atmesta tikros papiledemos diagnozė.
Pseudožvairumas
Pseudožvairumas – tai netikras žvairumas, kai akys atrodo žvairuojančios, tačiau iš tikrųjų jų padėtis yra tiesi ir taisyklinga. Dažniau pasitaiko vidinis paseudožvairumas, kai akis atrodo nukrypusi link nosies. Dažniausiai pseudožvairumas pastebimas kūdikiams ir mažiems vaikams, kurių veidas dar nebaigęs formuotis. Kai esti plokščia nosytės nugarėlė bei ryški trečiojo voko raukšlė (epikantas, vertikali odos klostė nosiniame vokų plyčio kampe), ji dengia dalį baltos akies obuolio odenos ir atrodo, kad akytės nukrypę link nosies. Tai ypač ryšku vaikui žiūrint į šoną ar iš arti. Esant mažam tarpvyzdiniam atstumui akys taip pat atrodo nukrypę link nosies, o dideliam – link smilkinio.
Vadinamas gama kampas taip pat gali būti pseudožvairumo priežastimi. Gama kampas - tai kampas, susidarantis tarp regėjimo optinės ir anatominės ašies. Teigiamas gama kampas susidaro, kai centrinė fiksuojanti dalis (geltonoji dėmė) tinklainėje yra kiek pasislinkusi link smilkinio – tada akys atrodo žvairuojančios išorėn. Tokia situacija dažniau pasitaiko esant neišnešiotų naujagimių retinopatijai. Neigiamas gama kampas yra, kai centrinė tinklainės dalis esti labiau link nosies (dėl tinklainės randų ar aukšto laipsnio trumparegystės) – tada akys atrodo žvairuojančios į vidų.
Tiriant šviesos atspindžius ragenoje bei atliekant pakaitinio dengimo testą, įvertinama, ar žvairumas tikras, ar tai yra pseudožvairumas.
Pseudožvairumas nėra gydomas, vaikui augant paprastai jis išnyksta savaime.
PTK
PTK – fototerapinė keratektomija - tai paviršinių ragenos drumstelių, susidariusių po ragenos uždegimų ar traumų, šalinimas eksimeriniu lazeriu. Operacija atliekama vietinėje nejautroje, sulašinus į akį nuskausminamųjų vaistų. Ragenos paviršinis sluoksnis - epitelis nuvalomas, eksimeriniu lazeriu garinamas pakitęs plotas. Po operacijos ant akies uždedamas kontaktinis lęšis, kuris palengvina ragenos paviršiaus gijimą. Sugijus paviršinei žaizdelei, kontaktinis lęšis nuimamas (dažniausiai tai įvyksta per tris paras). Skiriami priešuždegiminiai medikamentai.
R
Radialinės keratotomijos
Radialinės keratotomijos – radialinės krypties ragenos įpjovos, atliekamos išlaikant skaidrią centrinę ragenos dalį. Pagrindiniai radialinės keratotomijos principai pateikti danų oftalmologo prof. Lans 1898 m. Rusų oftalmologas S.Fiodorovas modernizavo radialines keratotomijas 1976-aisiais, ir jos ypač išpopuliarėjo devinto dešimtmečio viduryje. Operacija turėjo savo privalumų: palyginti nebrangi, neliečia centrinės skaidrios ragenos zonos. Tačiau gilūs pjūviai susilpnina ragenos audinį, o tai gali sukelti refrakcijos svyravimus dienos bėgyje ir lėtai progresuojančią toliaregystę, nekalbant jau apie sunkias galimų akies traumų pasekmes. Šiuo metu, išpopuliarėjus operacijoms eksimeriniu lazeriu, šio korekcijos metodo atsisakyta.
Ragena
Ragena – tai priekinė, išsigaubusi, skaidri išorinio akies dangalo dalis, savo forma panaši į laikrodžio stikliuką.
Horizontalioje ašyje būna 11-12 mm skersmens, vertikalioje 10,5-11mm. Ragenos laužiamoji galia yra apie 42-43,5D, ji stipriausiai laužia spindulius akies optinėje sistemoje. Ragenos storis centre yra apie 555 mikronų, pakraščiuose ragena storėja iki ~700 mikronų. Ragena sudaryta iš penkių sluoksnių, joje gausu jutiminių nervinių galūnėlių.
Ragenos distrofijos
RAGENOS DISTROFIJOS – tai grupė progresuojančių, dažniausiai abipusių ir genetiškai determinuotų neuždegiminių ragenos ligų. Pagal tai, kuriame ragenos sluoksnyje atsiranda pakitimai, jos skiriamos į keturias dideles grupes: epitelio, Baumano sluoksnio, stromos, endotelio.
1. Epitelio (paviršinio ragenos sluoksnio) distrofijos:
- Epitelio bazinės membranos distrofija (Kogano mikrocistinė ar piršto antspaudų) – nėra progresuojanti, dažniausiai pasitaikanti priekinė ragenos distrofija. Pasitaiko maždaug 2% populiacijos ir dažnesnė moterų tarpe nei vyrų. Simptomai atsiranda antrame-trečiame gyvenimo dešimtmetyje pasikartojančiom abipusėm ragenos erozijom. Teigiama, kad apie pusei asmenų, kuriems atsiranda pasikartojančios ragenos distrofijos, nustatoma epitelio bazinės membranos distrofija. Apžiūrint akis ragenoje gali būti stebimi įvairūs pokyčiai epiteliniame sluoksnyje - mikrocistos, dėmės tipo drumstelės, subepiteliniai žemėlapį ar pirštų antspaudus primenantys pakitimai. Dėl atsiradusios erozijos jaučiamas skausmas, laikinai pablogėja matymas, akis parausta, ašaroja. Pati distrofija nėra gydoma, gydoma pasikartojanti ragenos erozija - drėkinančiais lašais, tepalu, apsauginiu kontaktiniu lęšiu.
- Mysmano (Meesmann) distrofija paveldima autosominiu dominantiniu keliu, pasitaiko labai retai. Prasideda iki 2 metų amžiaus akių sudirgimu, galimos pasikartojančios ragenos erozijos. Ragenoje atsiranda daugybinės intraepitelinės smulkios cistos, tankiausiai išsidėstę vokų plyšio srityje. Distrofija nėra gydoma, jei dažnai sukelia simptomus rekomenduojami drėkinantys lašai ar minkštas kontaktinis lęšis.
2. Baumano sluoksnio distrofiją pirmą kartą aprašė Reis 1917 m. ir Bucklers 1949 m. Jai buvo būdingos skausmingos pasikartojančios ragenos erozijos ankstyvame amžiuje (pirmame gyvenimo dešimtmety) bei vidutiniškai ar žymiai pablogėjęs matymas. Šioms distrofijoms būdinga, kad faktiškai niekada neatsiranda erozijos sulaukus trečio-ketvirto gyvenimo dešimtmečio.
Šiuo metu pokyčiai išskiriami į tris atskiras disrofijas:
- Reis-Buckler distrofija paveldima autosominiu dominantiniu (AD) keliu, pasireiškia pasikartojančiom ragenos erozijom, drumstelėm Baumano sluoksnio gylyje, kurių daugėja ir jos intensyvėja su amžiumi, lemdamos matymo pablogėjimą. Distrofija gydoma pirmiausia keratektomija eksimeriniu lazeriu – pagerina matymą bent 1-4 metams, kol pokyčiai vėl atsinaujina. Kai kuriais atvejais reikalinga pasluoksnė keratoplastika, tačiau neretai po jos distrofija išsivysto donorinėje ragenoje.
- Thiel-Behnke distrofija taip pat paveldima AD keliu, panaši į Reis - Buckler distrofiją, tik būdinga, kad drumstys išsidėsto medaus korio forma. Paprastai mažiau įtakoja regėjimą.
- Centrinė Schnyder (kristalininė) distrofija – paveldima AD keliu, prasideda antrame gyvenimo dešimtmety ir pasireiškia matymo pablogėjimu bei šviesos skaidymu. Ragenos centre matoma ovali “kristalininė” drumstis, pati ragena nėra skaidri.
3. Stromos distrofijos:
- Grotelinė – AD keliu paveldima distrofija, kurios simptomai gali būti įvairiai išreikšti. Ragenoje atsiranda linijų pavidalo pokyčiai, ovalios subepitelinės baltos dėmės. Difuzinis priekinės stromos drumstėjimas atsiranda anksti. Pakitimai lokalizuojasi daugiau ragenos centre, pakraščiuose ragena išlieka skaidri. Distrofija gydoma persodinant rageną.Yra skiriami keli šios distrofijos tipai. I tipo distrofijai būdingi tik ragenos požymiai be jokių sisteminių pažeidimų, ji prasideda pirmam gyvenimo dešimtmety pasikartojančiom ragenos erozijom. II tipo sindromas (Meretoja) susijęs su sisteminiais reiškiniais, nors akių pažeidimas atsiranda vėliau – jau vidutinio amžiaus suaugusiems. Veidas įgauna kaukės išvaizdą, būdingos nusvirę ausys, laisva, niežtinti oda su amiloido depozitais, galvos ir periferinių nervų paralyžius. III tipo distrofija prasideda ketvirtam-šeštam gyvenimo dešimtmety matymo pablogėjimu, pasikartojančios ragenos erozijos nėra būdingos.
- Grūdelinė distrofija – paveldima AD keliu, prasideda pirmam gyvenimo dešimtmety pasikartojančiom erozijom. Priekinėje stromos dalyje atsideda maži, snaiges primenantys hialino depozitai, ragena tarp jų išlieka skaidri, pradžioje daugiau centrinėje ragenos dalyje. Distrofijai progresuojant pokyčiai plečiasi, pablogėja rega. Gydoma ragenos persodinimu.
- Avelino distrofija – pokyčiai atsiranda jauname amžiuje, erozijos pasitaiko retai, todėl asmuo gali net nežinoti turintis tokius pokyčius. Ragenos drumstelės būna žiedo, žvaigždės, snaigės formos. Gydyti paprastai šios distrofijos neprireikia.
- Dėmėtoji distrofija – paveldima autosominiu recesyviniu keliu, būdingas įgimtas keratansulfato metabolizmo sutrikimas, pasireiškiantis tik ragenoje. Ragenoje atsideda kolagenas, ji drumstėja, prarandama rega. Ragenos persodinimo dažniausiai prireikiai iki 25 metų amžiaus.
- Želatininė lašo pavidalo ragenos distrofija (šeimyninė subepitelinė ragenos amiloidozė) – paveldima autosominiu recesyviniu keliu, pasireiškia vaikystėje šviesos baime, matymo pablogėjimu, ašarojimu. Ragenoje atsiranda pilkšvi subepiteliniai mazgeliai (amiloido depozitai), palaipsniui susiliejantys. Anksti prarandama rega. Gydoma pakartotinėm paviršinėm keratektomijom, nes persodinus rageną gan greitai vystosi donoriniame audinyje.
4. Endotelio distrofijos:
- Fuchso endotelinė distrofija – paprastai pasireiškia sporadiškai, nors gali būti ir paveldėta AD keliu. Dažniau pasitaiko moterims. Prasideda vyresniame amžiuje ir lėtai progresuoja. Pradžioje ragenoje atsiranda specifiniai endotelio pakitimai, jis atrodo kaip subadytas (cornea guttata), vėliau vystosi ragenos paburkimas ir matymo pablogėjimas, paprastai labiau išreikštas ryte, o dienos bėgyje ragena skaidrėja ir matymas gerėja. Ragena dėl paburkimo gali pastorėti centre iki 1mm (normoje storis 0.52-0.56mm). Vėliau ligos eigoje gali vystytis buliozinė keratopatija – epitelyje formuojasi pūslelės. Gydymui naudojami hipertoniniai tirpalai dienos bėgyje ar tepalas nakčiai. Vystantis keratopatijai naudojamas apsauginis kontaktinis lęšis. Kartais persodinama ragena – matymo išeitys po persodinimo yra geros. Taip pat kartais apsauginiu tikslu ragena dengiama amniono membrana.
- Užpakalinė polimorfinė distrofija – autosominiu keliu paveldima, dažniausiai asimptominė distrofija, matoma iš karto po gimimo ar ankstyvoje kūdikystėje. Ragenoje matomi cistiniai, ruoželių pavidalo ar geografiniai pakitimai. Kartu gali būti rainelės membranos, priekinės periferinės sąaugos, glaukoma. Šiai distrofijai gydymas nereikalingas.
- Įgimta paveldima endotelio distrofija – labai reta, paveldima AD ar AR keliu. Jai būdingas dalinis ar visiškas vidinio ragenos sluoksnio – endotelio nebuvimas. Nustatomas iš karto po gimimo ar pirmaisiais gyvenimo metais, būdingas difuzinis ragenos paburkimas, ji įgauna pilkšvą atspalvį ar gali būti visiškai drumsta. Ragenos persodinimas yra vienintelis veiksmingas gydymo metodas, kai matymas dėl pokyčių ragenoje yra blogas.
Ragenos epitelis
Ragenos epitelis – pats paviršinis ragenos sluoksnis, sudarantis apie 10% (50 mikronų) viso ragenos storio. Centre jį sudaro 5-6 ląstelių sluoksniai, į periferiją jų daugėja. Epitelyje pasibaigia daugybė laisvų nervinių galūnėlių.
Ragenos lopelis
Ragenos lopelis – suformuojamas pasagos formos pjūviu atpjaunant paviršinius ragenos sluoksnius, atliekant LASIK operaciją.
Ragenos sutvirtinimo procedura
Ragenos sutvirtinimo procedūra (RSP) – tai medicininė intervencija, skirta sustiprinti ragenos audinį. RSP atliekama vietinėje nejautroje ir yra neskausminga.
RSP atliekama progresuojančio keratokonuso bei kitų netaisyklingą ragenos išsigaubimą sukeliančių ligų gydymui (esant skaidriajai pakraštinei degeneracijai, operacijų sukeltam netaisyklingam ragenos gaubimuisi). Norint užtikrinti gerą regėjimą, ragenos paviršius turi būti lygus, padengtas nepakitusia ašarų plėvele, o stromos ląstelių bei makromolekulių išsidėstymas turi būti taisyklingas, su tarpląsteliniame matrikse esančiomis kolageno fibrilėmis. Esant keratokonusui, fibrilės netaisyklingos, sumažėja kolageno plokštelių, atsiskiria kolageno pluoštai. RSP veikia keratokonuso patogenetines priežastis ir keičia kolageno biomechanines savybes. Gydymo metu suformuojamos papildomos jungtys ragenos stromoje fotopolimerizacijos pagalba.
Pastebėtas teigiamas RSP poveikis gydant medikamentams atsparias ragenos infekcijas, buliozinę keratopatiją.
Absoliuti kontraindikacija RSP yra ragenos storis, mažesnis nei 400μm. Taip pat ragenoje neturi būti randų.
Europoje RSP atliekamos vaikams nuo maždaug 10 metų amžiaus, kad apsaugotų nuo keratokonuso progresavimo ir regos blogėjimo. Viršutinės amžiaus ribos nėra nustatyta.
Rainelė
Rainelė – pigmetinė akies dalis, esanti už ragenos.
Rainelė, keisdama vyzdžio dydį, reguliuoja patenkančios į akį šviesos srautą. Vyzdžio skersmuo gali kisti nuo 1,5 iki 8 mm. Esant ryškiai šviesai apie vyzdžio kraštą cirkuliariai išsidėstęs vyzdį sutraukiantis raumuo vyzdį siaurina. Prietemoje veikia radialiai esantis vyzdį plečiantis raumuo, dėl ko vyzdys išsiplečia. Priekiniuose sluoksniuose esantis pigmento kiekis lemia rainelės spalvą nuo šviesiai melsvos iki tamsiai rudos. Rainelės periferijoje, kur ji tarsi susikerta su ragena, susiformuoja priekinės kameros kampas. Čia yra struktūros, per kurias nuteka akies obuolio skystis.
Refrakcija
Refrakcija – spindulio krypties pasikeitimas jam pereinant iš vienos medžiagos į kitą, kintant spindulio sklidimo greičiui. Kaip stipriai keisis spindulio kryptis, priklauso nuo kiekvienos medžiagos refrakcijos indekso. Akies optinės sistemos refrakcija išreiškiama dioptrijomis, suaugusio žmogaus ji yra apie 60D. Akyje pagrindiniai refrakcijos elementai yra ragena (laužiamoji galia 38-48D) bei lęšiukas (refrakcija apie 17-26).
Refrakcijos indeksas
Refrakcijos indeksas (RI) – tai santykis tarp šviesos greičio vakuume ir greičio tam tikroje medžiagoje. RI nusako, kaip stipriai medžiaga laužia šviesos spindulius – kuo optinė terpė tankesnė, tuo RI didesnis. Optikoje kuo didesnio refrakcijos indekso naudojamas lęšis, tuo jis bus plonesnis. Paprasto stiklo refrakcijos indeksas (RI) lygus 1,5.
Refrakcijos yda
Refrakcijos yda – tai būklė, kai akies optinę sistemą perėję spinduliai nesusikerta tinklainėje, todėl matomas neryškus vaizdas. Refrakcijos ydą lemia akies laužiamosios galios ir akies ašies ilgio neatitikimas. Refrakcijos ydos yra trumparegystė, toliaregystė, astigmatizmas. Manoma, kad refrakcijos ydos atsiradimą lemia genetinių bei aplinkos faktorių sąveika. Bendrai populiacijoje dažniausiai pasitaikanti refrakcijos yda yra toliaregystė. Kol kas nėra efektyvių refrakcijos ydos gydymo metodų. Jos gali būti tik koreguojamos: akiniais, kontaktiniais lęšiais, įvairiais refrakcinės chirurgijos metodais.
Refrakcinė chirurgija
Refrakcinė chirurgija – oftalmologijos chirurgijos sritis, skirta koreguoti refrakcijos ydoms. Gali būti išskiriamos ragenoje atliekamos procedūros bei intraokulinės operacijos. Ragenoje atliekamos operacijos:
- Eksimeriniu lazeriu (paviršinės operacijos – PRK, LASEK, Epi-LASIK; formuojant ragenos audinio lopelį – LASIK);
- Įpjovos ragenoje – keratotomijos (radialinės – šiuo metu faktiškai neatliekamos; įlankinės – pagrinde skirtos koreguoti astigmatizmui po ragenos persodinimo operacijos ar darant kataraktos operaciją);
- Kondukcinė bei terminė lazerinė keratoplastika – skirtos nedidelio laipsnio toliaregystei koreguoti;
- Intrarageninių žiedų implantavimas – skirtas nedidelio laipsnio trumparegystei koreguoti.
Intraokulinės operacijos – tai dirbtinio lęšiuko implantavimas į akies vidų, siekiant koreguoti turimą refrakcijos ydą. Galima koreguoti vidutinio ar didelio laipsnio trumparegystę bei toliaregystę.
Regimojo nervo drūzos
Regimojo nervo drūzos – tai įgimti hialininiai regimojo nervo disko kūneliai, dėl kurių buvimo regimojo nervo diskas gali atrodyti paburkęs. Drūzos paprastai išryškėja sulaukus 11 metų amžiaus, o dažniausiai randamos antrame-trečiame žmogaus gyvenimo dešimtmetyje. Su amžiumi jos vis labiau ryškėja ir yra lengviau atpažįstamos.
Daugumoje atvejų drūzos nekenksmingos ir nesukelia jokių simptomų – neturi įtakos regėjimui, nesąlygoja refrakcijos ydų atsiradimo ar centrinio matymo pablogėjimo. Dažniausiai jos atrandamos tiriant akis profilaktiškai ar dėl kitų, su drūzomis nesusijusių problemų. Kartais tiriant akiplotį stebimi tam tikri pakitimai: aklosios dėmės praplatėjimas, akipločio susiaurėjimas apatiniuose nazaliniuose kvadrantuose, paracentrinės skotomos. Tiriant akių dugną regimasis nervas atrodo paburkęs, matomos mažos „vaškinės“ masės, plokštelės. Drūzų buvimas patvirtinamas ištyrus akis ultragarsu. Pokyčiai nustatomi abiejose akyse apie 70% atvejų.
Regos aštrumas
Regos aštrumas – akies sugebėjimo skirti tam tikro objekto detales ir formą įvertinimas. Regos aštrumui įvertinti naudojamos standartizuotos optotipų lentelės – paveikslėliai, raidės, skaičiai, E raidė. Jis gali būti vertinamas iš toli (paprastai 4-6 m) ar arti (~40 cm). Regos aštrumas gali būti vertinamas įvairiose skalėse: metrinėje (normalus regos aštrumas (NRA) 6/6 ir didesnis), Sneleno (NRA 20/20 ir didesnis), logMar (NRA 0.0), dešimtainėje (NRA 1.0 ir didesnis). Lietuvoje naudojama dešimtainė regos aštrumo vertinimo skalė.
Regos nervas
Regos nervas (nervus opticus) – antrasis galvinis jutiminis nervas, kuriuo nerviniai impulsai iš akies tinklainės keliauja į regimuosius centrus smegenyse. Tinklainėje esančių ganglinių ląstelių aksonai, susijungę į pluoštą, sudaro regimąjį nervą (~1,4 mln. nervinių skaidulų). Intraokulinė regos nervo dalis, dar vadinama regos nervo disku, yra apie 1,5 mm skersmens, ir randasi apie 3-4 mm link nosies nuo centrinės duobutės. Akiduobinė regos nervo dalis tęsiasi nuo akies obuolio iki regos nervo kanalo ir yra apie 30 mm ilgio bei 3-4 mm storio. Per akiduobės viršūnę regimasis nervas patenka į kanalą, o už jo ties turkiškuoju balnu regimieji nervai formuoja kryžmę – kryžiuojasi vidinės jų dalys. Nuo kryžmės prasideda regimieji laidai, kuriais impulsas keliauja į požievinius regėjimo centrus. Regos nervo funkcija tiriama vertinant regėjimo aštrumą, spalvų juslę, akiplotį bei akių dugną.
Regos nervo atrofija
Regos nervo atrofija (RNA) – tai regos nervą sudarančių skaidulų žūtis. Pagal RNA sukėlusią priežastį yra skiriama pirminė ir antrinė regos nervo atrofija.
Pirminė RNA vystosi be regos nervo paburkimo. Ją gali sukelti regos takų pažeidimas nuo regos nervo dalies prie akies iki šoninio kelinio kūno (galvos smegenyse esanti struktūra). Jei pažeidimas atsiranda iki regimosios kryžmės (kur kryžiuojasi dalis iš abiejų akių ateinančių nervinių skaidulų), vystosi vienos akies RNA, jei pažeidimas toliau – RNA vystosi abiejose akyse. RNA gali būti įgimta, atsirasti persirgus optiniu neuritu, esant toksiniam regos nervo pažeidimui, kai regos takus pažeidžia trauma, augliai, aneurizma (kraujagyslės lokalus išsiplėtimas).
Vystantis RNA pablogėja rega, sutrinka spalvų juslė (dažniausiai raudonos-žalios), atsiranda akipločio defektai (dažniausiai centrinėje akipločio dalyje). Tiriant gali būti nustatomas aferentinis vyzdžio defektas, regos nervo diskas ar jo dalis blyški, ribos aiškios, susiaurėjęs tinklainės nervinių skaidulų sluoksnis.
Antrinė RNA vystosi po buvusio regos nervo disko paburkimo. Dažniausios priežastys yra lėtinė papiledema, priekinė išeminė optinė neuropatija. Regos nervas nervas apžiūrint akių dugną blyškus ar pilkšvas, jo ribos nėra aiškios, diskas gali atrodyti kiek pakilęs.
RNA diagnozuojama įvertinus matymą, spalvų juslę, vyzdžių reakciją, akipločio tyrimą. Kartais papildomai atliekamas magnetinis branduolinis rezonansas, iššauktieji regos potencialai, optinė koherentinė tomografija.
RNA nėra išgydoma, svarbu nustatyti priežastį ir, jei įmanoma, ją šalinti siekiant išvengti tolesnio regos nervo pažeidimo.
Regos nervo diskas
Regos nervo diskas – akyje esanti regimojo nervo dalis, jo pradžia, išsidėsčiusi gyslainės-odenos kanale. Regos nervo diskas tiriant akių dugną matomas 3-4 mm nuo centrinės duobutės ir yra apie 1,5 mm skersmens. Akiplotyje jis užima apie 5-7° regos lauko ir yra vadinamas akląja dėme – šioje vietoje nėra šviesai jautrių elementų. Pagal regos nervo disko pokyčius galima vertinti regos nervo būklę. Normoje regos nervas yra rausvas, aiškiom ribom, jo centre, kur išeina kraujagyslės, matoma įduba. Regos nervo disko paburkimas (edema) yra būdinga padidėjusiam intrakranijiniam (galvos smegenų) spaudimui dėl galvos smegenų auglių, galvos smegenų dangalų uždegimo. Tokiu atveju regos nervo disko ribos neaiškios, pats diskas padidėjęs, prominuojantis, venos plačios. Regos nervo disko atrofija (nykimas) nustatoma, kai diskas baltas ar pilkšvas, jo kraujagyslės susiaurėję. Taip esti po regos nervo sužalojimo, esant kai kuriems navikams ir pan.
Regos nervo disko paburkimas
Regos nervo disko paburkimas – tai įvairių ligų, galinčių paveikti regimąjį nervą, požymis. Šis terminas naudojamas apibrėžti regos nervo disko pakitimus, kuriuos sukėlė įvairios ligos, išskyrus padidėjusį intrakranijinį spaudimą. Kai regos nervo diskas paburksta dėl padidėjusio intrakranijinio slėgio, būklė vadinama papiledema.
Regos nervo disko paburkimas gali būti vienpusis (dažniau) ar abipusis. Jo priežastys gali būti kraujagyslinės (centrinės tinklainės venos užsikimšimas, hipertenzija, priekinė išeminė neuropatija), nervo ligos (optinis neuritas, toksinė, kompresinė neuropatija), uždegimas (skleritas, uveitas), bendros ligos (diabetinis papilitas, endokrininė oftalmopatija).
Apžiūrint regimojo nervo diskas paraudęs (nors kartais paburkimas gali būti blyškus), pakilęs, neaiškiais kraštais, išryškėjusiu kapiliarų tinklu, gali būti randamos kraujosrūvos. Priklausomai nuo priežasties nustatomi labai įvairūs simptomai: matymo pablogėjimas nuo nežymaus iki labai ryškaus, įvairūs akipločio pakitimai, vyzdžio reflekso pakitimai, kiekvienai ligai būdingi simptomai. Gydoma pakitimus sąlygojusi pirminė liga.
Retinoblastoma
Retinoblastoma – tai dažniausiai vaikų amžiuje pasitaikantis intraokulinis navikas, išsivystantis maždaug vienam iš 20000 kūdikių. Dažniausiai nustatomas iki 3 metų amžiaus, panašiai vienodai tarp berniukų ir mergaičių. Skiriami du retinoblastomos tipai:
- Paveldima (apie 40% atvejų) – dažniausiai abiejose akyse, nustatoma ankstyvame amžiuje (apie 1,5 m.). Rizika perduoti šį susirgimą palikuonims yra apie 50%, o šeimyniniais atvejais didesnė rizika atsirasti kitiems, ne akių augliams (pinealoblastomai (kankorėžinės liaukos auglys) bei osteogeninei sarkomai (kaulų vėžys).
- Nepaveldima – atsiranda kiek vyresniems vaikams nei įgimtos ligos atvejais – apie 2 m. amžiaus, paprastai vienoje akyje, jie neperduoda šios ligos savo palikuonims.
Dažniausi pirmieji retinoblastomos simptomai, pastebimi šeimos narių, yra leukokorija (baltas vyzdys) – 50-60% atvejų bei žvairumas 20-30% atvejų. Tiriant pas oftalmologą gali būti taip pat nustatoma antrinė glaukoma, akiduobės uždegimas, išverstakumas. Įtariant retinoblastomą neretai atliekamas pilnas akių ištyrimas bendrinėje nejautroje, atliekami papildomi tyrimai – akies ultragarsinis tyrimas, kompiuterinė tomografija, magnetinis branduolinis rezonansas.
Gydymo metodas priklauso nuo retinoblastomos dydžio, išplitimo laipsnio. Mažiems augliukams taikoma lazerinė fotokoaguliacija, krioterapija, kitais atvejais – brachiterapija, išorinio spindulio radioterapija, chemoterapija, enukleacija (akies obuolio pašalinimas).
Prognozė priklauso nuo auglio dydžio, vietos, išplitimo. Bendrai išgyvena apie 90-95% vaikų.
Retinošizė
Retinošizė – tai tinklainės išsisluoksniavimas, kuris gali būti paveldimas (susijęs su X chromosoma) – juvenilinis ar degeneracinis. Juvenilinė retinošizė yra įgimta, tačiau gali būti nustatyta vėlesniame amžiuje, jei dėl kokių priežasčių akių dugnas nėra tiriamas kūdikystėje. Šeimoje gali būti asmenų, kuriems taip pat nustatyta ši tinklainės patologija. Tinklainės išsisluoksniavimas gali nesukelti jokių simptomų, ar būti susijęs su pablogėjusiu matymu (dažnai dėl stiklakūnio hemoragijos). Tiriant akių dugną matoma išsisluoksniavusi tinklainė, dažniausiai apatiniuose išoriniuose kvadratuose, abiejose akyse. Centrinėje tinklainės dalyje matomi specifiniai cistiniai pakitimai. Gali būti nustatoma tinklainės atšoka, kuri gydoma chirurgiškai.
Degeneracinė retinošizė nustatoma apie 5% žmonių, vyresnių nei 20 metų, dažniau toliaregių tarpe (apie 70% pacientų yra toliaregiai). Beveik visais atvejais ji yra asimptominė. Tiriant akių dugną nustatomi būdingi pakitimai, paprastai abiejose akyse, akiplotyje – absoliuti skotoma. Ši patologija paprastai nesukelia jokių komplikacijų ir yra nepavojinga. Kartais retinošizės vietoje gali atsirasti plyšių ar išsivystyti tinklainės atšoka (labai reta komplikacija). Gydymas skiriamas tik atsiradus tinklainės atšokai.
Retinoskopija
Retinoskopija – vienas iš akies refrakcijos tyrimo metodų. Retinoskopija atliekama rankoje laikomu prietaisu retinoskopu, iš kurio šviesos spindulys nukreipiamas į tiriamą akį. Retinoskopas nuo tiriamojo laikomas ištiestos rankos atstumu. Šviesai atsispindėjus nuo tinklainės gydytojas stebi raudoną dugno refleksą. Judinant retinoskopą horizontalia bei vertikalia kryptimi stebimas šviesos plyšio judesys į vieną ar kitą pusę. Gydytojas prieš tiriamojo akį deda atitinkamus pliusinius ar minusinius lęšius, kol šis judesys neutralizuojamas. Pagal tai, koks stikliukas neutralizavo šviesos plyšio judesį sprendžiama, kokia yra akies refrakcija (toliaregystė, trumparegystė, astigmatizmas).
Retinoskopija dažniausiai atliekama norint nustatyti refrakciją mažiems vaikams, kuriems neįmanomas ištyrimas automatiniu refraktometru. Tačiau ja ištirti refrakciją galima bet kurio amžiaus žmogui, kurio optinės terpės pakankamai skaidrios, kad būtų gautas akių dugno refleksas.
Riebalinių ląstelių karcinoma
Riebalinių ląstelių karcinoma (RLK) – tai iš odoje esančių riebalinių liaukų ląstelių kylantis auglys. Dažniausiai pasitaiko Meibomo liaukų karcinoma, tačiau ji gali kilti ir iš Zeis‘o liaukų (blakstienų folikule) ar net antakių riebalinių liaukučių. Ši karcinoma ypatingai pavojinga tuo, kad savo išvaizda dažnai atrodo kaip gėrybiniai vokų pakitimai (miežis, blefarokonjunktyvitas) ir todėl diagnozė neretai būna vėlyva, kai nustatomos ir auglio metastazės. RLK reta, jos dažnis apie 0.8% visų vokų auglių, tačiau mirtingumas siekia apie 22%. Dažniau pasitaiko moterims vyresniame amžiuje (septintajame gyvenimo dešimtmetyje), o dažniausia lokalizacija – viršutinis vokas (du tris kartus dažnesnė nei apatinis vokas).
RLK gali pasireikšti kaip lokalus darinys, kylantis iš gilesnių voko sluoksnių, ar difuzinis pakenkimas. Darinys auga lėtai, yra kietas, neskausmingas, jei formuojasi voko krašte - iškrenta blakstienos. Apie 30% auglių bėgant laikui metastazuoja. Auglys gydomas šalinant jį chirurgiškai. Prognozė labai priklauso nuo diagnozės laiko, auglio dydžio bei išplitimo. Dažniausios metastazavimo vietos yra regioniniai limfmazgiai bei akiduobė, retesnės – plaučiai, pleura, kepenys, smegenys ir kt.
Š
Šaltas miežis
ŠALTAS MIEŽIS – tai voko krašte esančios bei riebalinį sekretą gaminančios Meibomo liaukutės užsikimšimas sekretu, paprastai lėtinio uždegimo pasekoje. Pro voką matosi ar čiuopiasi apvalus neskausmingas guzelis. Kartais viršutiniame voke esantis šaltas miežis gali sąlygoti rageninį astigmatizmą ir matymo pablogėjimą. Maži miežiai gali rezorbuotis savaime, bet dažniausiai reikalingas chirurginis miežio pašalinimas ar kortikosteroidų injekcija į pažeistą vietą. Šalti miežiai gali kartotis, ypač žmonėms, turintiems tam tikrus odos susirgimus.
Šaltas miežis
Šaltas miežis – tai voko krašte esančios bei riebalinį sekretą gaminančios Meibomo liaukutės užsikimšimas sekretu, paprastai lėtinio uždegimo pasekoje. Pro voką matosi ar čiuopiasi apvalus neskausmingas guzelis. Kartais viršutiniame voke esantis šaltas miežis gali sąlygoti rageninį astigmatizmą ir matymo pablogėjimą. Maži miežiai gali rezorbuotis savaime, bet dažniausiai reikalingas chirurginis miežio pašalinimas ar kortikosteroidų injekcija į pažeistą vietą. Šalti miežiai gali kartotis, ypač žmonėms, turintiems tam tikrus odos susirgimus.
Sausų akių sindromas
Sausų akių sindromas (SAS) – tai akies paviršiuje (ragenoje bei junginėje) atsiradę pokyčiai bei su tuo susiję simptomai, sąlygoti nepakankamo akių drėkinimo. SAS gali atsirasti dėl pakitusios ašarų gamybos ar suintensyvėjusio ašarų nugaravimo.
Ašarų trūkumas atsiranda dėl:
- Sjögreno sindromo – tai autoimuninis susirgimas, kurio metu pažeidžiama ne tik ašarų liauka, bet ir kitos liaukos (pvz. seilių), o taip pat sąnariai, oda, vidaus organai;
- Kitų su šiuo sindromu nesusijusių priežasčių - ašarų liaukų nepakankamumo (sergant sarkoidoze, limfoma), esant akių nudegimui, vitamino A trūkumui, vartojant kai kuriuos vaistus (priešalerginius, nervų sistemą veikiančius, kraujospūdį mažinančius, peroralinius kontraceptikus).
Viena dažniausių priežasčių - natūralus amžinis ašarų gamybos mažėjimas, ypač moterims pomenopauziniame periode.
Ašarų išgaravimą skatina:
- Įvairūs aplinkos veiksniai (prirūkyta aplinka, darbas prie kompiuterio, vėjas, kondicionierius);
- Vokų krašto uždegimas;
- Vokų plyšio pokyčiai;
- Retas mirksėjimas.
Sausų akių sindromui būdingas akių deginimas, niežėjimas, paraudimas, svetimkūnio jausmas, kartais pablogėjantis matymas. SAS gydomas pagal galimybes šalinant priežastis (gydant akių uždegimą, vartojant bendrus vaistus esant Sjögreno sindromui, drėkinant aplinką ir pan.) bei įvairiais ašarų pakaitalais. Esant labai išreikštam sausumui užkemšamos ašarų akutės.
Silikoniniai kontaktiniai lęšiai
Silikoniniai kontaktiniai lęšiai – tai iš silikono elastomero ar silikono ir hidrogelio pagaminti kontaktiniai lęšiai. Silikono elastomero lęšiai dėl ypatingai aukšto deguonies pralaidumo (DK ~200) anksčiau buvo naudojami gydomaisiais tikslais. Tačiau hidrofobinės šių lęšių savybės, sudėtingas pritaikymas, didelė kaina ribojo platesnį jų taikymą.
Silikono hidrogeliniai kontaktiniai lęšiai - naujos kartos kontaktiniai lęšiai (KL), kuriuose silikoninė medžiaga užtikrina aukštą deguonies pralaidumą, o hidrofilinis komponentas – gerą lęšio judėjimą ant ragenos, lankstumą, drėkinimą bei komfortą. Pirmieji silikono hidrogeliniai KL pristatyti Europoje bei Australijoje 1999 m. (Focus Night&Day), o 2001 m. JAV Maisto ir Vaistų kontrolės tarnyba pripažino juos tinkamus nešioti nepertraukiamu režimu iki 30 parų. Tyrimai rodo, kad šie lęšiai padeda išvengti su deguonies trūkumu susijusių ragenos problemų (paburkimo, kraujagyslių įaugimo į rageną, epitelio defektų, infekcijos rizikos ir kt.). Jie gali būti nešiojami ne tik dieniniu, bet ir prailgintu (neišimant iš akies 1-7 paras, po to išimant dezinfekcijai) ar nepertraukiamu režimu (lęšiai nešiojami neišimant iki 30 parų, po to išmetami). Šiuo metu jau yra silikono hidrogeliniai KL, skirti koreguoti ne tik trumparegystę bei toliaregystę, bet ir astigmatizmą.
Gydomaisiais tikslais šie KL skiriami, kai yra ragenos patologija: pasikartojanti ragenos erozija, toksinė epiteliopatija, ragenos perforacija, cheminės ar trauminės kilmės epitelio defektas, buliozinė keratopatija, po keratektomijos, amniono membranos transplantacijos.
Simpatinė oftalmija
Simpatinė oftalmija – tai abipusis granuliominis panuveitas, t.y. visų akies kraujagyslinio dangalo dalių uždegimas. Atsiranda po kiaurinės akies traumos, ypač su vidinių akies terpių iškritimu, labai retai po intraokulinių operacijų. Praėjus po vienos akies traumos 2 sav. - 3 mėn., prasideda uždegimas ne tik traumuotoje, bet ir kitoje akyje. 90% simpatinės oftalmijos atvejų išsivysto per pirmus metus po traumos. Uždegimas pasireiškia abiejų akių skausmu, paraudimu, šviesos baime, pablogėjusiu matymu, apžiūrint jas nustatomi panuveito požymiai: precipitatai priekinėje kameroje, rainelės hiperemija ir neovaskuliarizacija, sąaugos, katarakta, eksudacinė tinklainės atšoka, papilitas.
Simpatinė oftalmija gydoma sisteminiais bei vietiškai skiriamais kortikosteroidų vaistais, labai sunkiais atvejais, kai jie neefektyvūs, skiriami imunosupresiniai vaistai.
Širmerio testas
Širmerio testas – procedūra, leidžianti įvertinti, ar akys pakankamai išskiria ašarų. Testas atliekamas popierinės juostelės (5x35 mm) galą užkišus už apatinio vienos ir kitos akies voko. Rezultatas, kiek sudrėko juostelės, vertinamas po 5 min. ir parodo bendrą (bazinę ir refleksinę kartu) ašarų sekreciją. Normos atveju juostelė sudrėksta daugiau nei 15 mm per 5 min. Jei ji sudrėksta mažiau nei 5 mm kartojant tyrimą kelis kartus, nustatomas ryškus sausumas.
Kartais norint sustabdyti refleksinį ašarojimą, testas atliekamas sulašinus vietinio anestetiko į akis – taip nustatoma tik bazinė ašarų sekrecija. Norint ištirti refleksinę ašarų sekreciją, nosies gleivinė prieš testą padirginama sausu vatos tamponu (Širmerio II testas). Po 2 min. normos atveju juostelė sudrėksta daugiau nei 15 mm.
Ašarų sekrecijos sumažėjimas gali būti dėl amžinių pakitimų, autoimuninių susirgimų (reumatoidinio artrito, Sjogreno sindromo), akies uždegimo, vitamino A trūkumo ir kitų priežasčių.
Skleritas
Skleritas – tai giliųjų odenos sluoksnių granuliominis uždegimas. Jis retesnis nei episkleritas ir apima visą spektrą įvairių pakitimų.
Apie pusė visų sergančių skleritu žmonių serga su juo susijusia sistemine liga. Dažniausiai – jungiamojo audinio liga (reumatoidiniu artritu, Wegwnerio granuliomatoze, polichondritu, sistemine vilklige, Reiterio sindromu, mazginiu poliarteriitu, ankilozuojančiu spondilitu), podagra, akių Herpes zoster infekcija. Rečiau skleritas išsivysto sergantiems tuberkulioze, Laimo liga, sarkoidoze, hipertenzija, po chirurginių akies operacijų. Kartais sklerito priežastys lieka neaiškios.
Liga paprastai prasideda ūmiai varginančiu akies skausmu, kuris gali plisti į kaktą, antakį, žandikaulį, skausmas gali būti stiprus, pažadinantis naktį. Palaipsniui parausta akis, gali žymiai pablogėti matymas. Paraudimas (sektorinis ar difuzinis) kiek melsvo atspalvio, nesumažėja sulašinus kraujagysles sutraukiančių vaistų, gali susiformuoti nepaslankūs mazgeliai. Kai kurie sklerito tipai yra besimptomiai (priekinis nekrotizuojantis skleritas be uždegimo). Būdingi ligos pasikartojimo epizodai. Kartais skleritas komplikuojasi periferiniu keratitu, glaukoma, uveitu, eksudacine tinklainės atšoka, katarakta, proptoze (užpakalinis skleritas).
Skiriami sklerito tipai:
- Difuzinis priekinis skleritas;
- Mazginis priekinis skleritas;
- Nekrotizuojantis priekinis skleritas su uždegimu (būdingas stiprus skausmas, per odeną matosi gyslinės pigmentas);
- Nekrotizuojantis priekinis skleritas be uždegimo (scleromalacia perforans) – beskausmis, dažniausiai pasitaiko reumatoidiniu artritu sergantiems pacientams;
- Užpakalinis skleritas (sudaro apie 20% visų skleritų atvejų, neretai esti kartu su priekiniu skleritu; būdingas skausmas, pablogėjęs matymas, išverstakumas, gali būti riboti akies judesiai. Akių dugne gali būti nustatomas eksudacinė tinklainės atšoka, makulopatija, gyslinės klostės).
Gydomas skleritas sisteminiais priešuždegiminiais, imunosupresiniais vaistais.
Skotoma
Skotoma – tai lokalus akipločio defektas. Skotomos gali būti santykinės, kai tam tikroje vietoje regėjimas pablogėjęs, bet išlieka - žmogus nemato tik tam tikros spalvos ar balto mažo objekto bei absoliučios – tam tikroje vietoje žmogus nemato jokių objektų. Taip pat skiriami teigiami akipločio defektai, kuriuos suvokia pats pacientas (kaip pilką dėmę, vaizdo raibuliavimą), ir neigiami, kurie žmogaus nėra suvokiami, o nustatomi tik tiriant akiplotį. Neigiamos skotomos dažniau pasitaiko esant lėtai progresuojančioms ligoms, kaip glaukoma, auglio sukelta regos nervo atrofija. Teigiamos skotomos būdingos staiga atsiradusiems ar greitai progresuojantiems pokyčiams tinklainėje, regos nerve ar regos takuose (uždegimas, kraujo išsiliejimas).
Skotomos gali būti įvairios formos bei išsidėstyti akiplotyje labai įvairiose vietose:
- centrinės skotomos nustatomos akipločio centre – ši vieta atitinka geltonosios dėmės vietą tinklainėje, ir jos dažniausiai atsiranda esant patologiniams pokyčiams geltonojoje dėmėje, pvz. esant amžinei geltonosios dėmės degeneracijai;
- paracentrinės skotomos – išsidėsto apie fiksacijos tašką – būdingos regos nervo uždegimui;
- cekocentrinės – skotomos, susiliejančios su akląja dėme, paprastai lanko formos. Sergant glaukoma susiformuoja cekocentrinė Bjerumo skotoma;
- periferinės – išsidėstę akipločio pakraščiuose.
Akipločio defektai gali apimti didesnį plotą – ketvirtį lauko (kvadrantanopija), pusę lauko (hemianopija). Kai pokyčiai atsiranda abiejose akyse, pagal defekto pusę kalbama apie homoniminius (pažeidžiamos abiejų akių dešiniosios ar kairiosios akipločio pusės) ar heteroniminius (pažeidžiamos abiejų akių akipločių išorinės ar vidinės pusės). Homoniminiai akipločio defektai būdingi regos laido, regos spindulyno pažeidimui (smilkininės smegenų skilties, gumburo augliams). Heteroniminiai defektai atsiranda esant pažeidimui regos nervų kryžmėje, kai šią sritį spaudžia hipofizės auglys, kraniofaringeoma.
Skotomos gali būti ovalios, lanko pavidalo, pleišto formos – iš periferijos plisti link aklosios dėmės (esant antrinei regimojo nervo disko atrofijai, papilitui).
Skridininis nervas
Skridininis nervas (IV galvinis nervas, n. trochlearis) – įnervuoja įstrižinį viršutinį akies raumenį (m.obliquus superior). Iš šio nervo branduolio išeinančios skaidulos įnervuoja priešingos pusės akies viršutinį įstrižą raumenį. Kai pažeidžiamas nervo branduolys ar pats nervas, paralyžiuojamas viršutinis įstrižas raumuo: akies obuolys truputį nukrypsta į vidų bei viršų, jo negalima pasukti žemyn, žiūrint žemyn vaizdas dvejinasi (vertikali dipliopija). Akies nukrypimas padidėja, kai galva palenkiama į pažeidimo pusę bei sumažėja, kai galva palenkiama į priešingą pusę - teigiamas Bielschowsky testas.Tai reiškia, kad jei nukrypusi aukštyn dešinė akis, guldant galvą ant dešinio peties ji nukryps labiau, o ant kairio – pakilimas gali ir visai išnykti. Kad išvengti dvejinimosi, kartais atsiranda ydinga galvos laikysena – galva pasukama bei palenkiama į priešingą pusę, nežymiai pakeliamas smakras.
Skridininio nervo paralyžiaus priežastys gali būti įgimtos, idiopatinės (kai viską ištyrus priežastis nėra tiksliai nustatoma), kraujotakos sutrikimas (pvz. sergant arterine hipertenzija ar diabetu), demielinizuojanti liga (pvz. išsėtinė sklerozė), retai sukelia augliai, hidrocefalija, aneurizma. Skridininis nervas, būdamas ilgas ir plonas, labai jautrus galvos traumai. Tokiu atveju dažnai pažeidžiami abu nervai, ir būna abiejų akių nukrypimas, nors jis gali būti asimetrinis.
Gydoma paralyžių sukėlusi priežastis. Esant dvejinimuisi, kai nukrypimas stabilus, skiriami prizminiai akiniai, kartais viena akis dengiama, kad būtų išvengta dvigubo vaizdo matymo (dengimas nėra taikomas vaikams iki 11 metų). Žvairumo operacija atliekama, kai ilgą laiką stebint (>6 mėn.) išlieka dvejinimasis, netaisyklinga galvos padėtis, ar atliekama operacija kosmetiniu tikslu.
Sparninė plėvė
Sparninė plėvė – tai fibrovaskulinio audinio klostė, užeinanti nuo junginės ant skaidrios ragenos, paprastai nuo nosies pusės. Dažniau pasitaiko žmonėms, daug laiko leidžiantiems lauke, saulėtoje, vėjuotoje, dulkėtoje aplinkoje. Dėl to manoma, kad sparninės plėvės atsiradimą paskatina ultravioletiniai spinduliai ar dirginantys aplinkos faktoriai. Sparninė plėvė šalinama nuo ragenos chirurginiu būdu, tačiau daliai žmonių ji vėl atsinaujina. Norint sumažinti sparninės plėvės atsinaujinimo riziką, rekomenduojama leidžiant laiką lauke dėvėti apsauginius akinius.
Štargarto distrofija
Štargarto distrofija – jaunatvinė geltonos dėmėsdistrofija, dėl kurios laipsniškai blogėja matymas. Prasideda apie 10-20 metų žmonėms. Dažniausiai paveldima autosominiu recesyviniu keliu, nors kartais gali būti paveldima ir autosominiu dominantiniu keliu. Ankstyvose ligos stadijose matymas paprastai yra blogesnis nei nustatomi objetyvūs pokyčiai akių dugne – geltona dėmė įgauna metalo atspalvį, ar vėliau “buliaus akies” išvaizdą dėl pigmentinio epitelio pakitimų, vystosi geltonos dėmės geografinė atrofija. Atlikus fluorescentinę angiografiją nustatomi specifiniai pokyčiai. Kartais apie geltonąją dėmę tinklainėje randami ir geltoni smulkūs židinukai – fundus flavimaculatus. Fundus flavimaculatus pakitimai gali būti nustatomi atskirai, be geltonos dėmės pokyčių, tačiau vyresniame amžiuje nei Štargarto liga. Manoma, kad fundus flavimaculatus ir Štargarto liga yra dvi vieno genetinio pakenkimo išraiškos.
Štargarto ligos matymo prognozė bloga – jei rega sumažėja iki regos aštrumo 0.5, dažniausia sumažėja ir iki 0.1, o tada stabilizuojasi. Šios distrofijos specifinio gydymo nėra, taikomos optinės priemonės regai paryškinti.
Stiklakūnio drumstys
Stiklakūnio drumstys – akies viduje esančiame stiklakūnyje susidarę dalelės, kurios meta šešėlį ant tinklainės. Gali būti matomos kaip plaukiojančios dėmelės, siūlai, tinklelis. Paprastai atsiranda natūraliai vyresniame amžiuje, tačiau kartais gali būti ir patologijos akių dugne požymis.
Stiklakūnio hemoragija
Stiklakūnio hemoragija (hemoftalmas) – tai kraujo išsiliejimas į stiklakūnio ertmę. Pasireiškia staigiu neskausmingu matymo pablogėjimu ar staiga atsiradusiom juodom dėmėm prieš akį kartu su “žaibavimu”. Esant nedidelei hemoragijai, apžiūrint akis gali būti matomas kraujas, dalinai dengiantis tinklainę. Kai kraujosrūva didelė, gali nebūti akių dugno reflekso bei oftalmoskopuojant akių dugnas nematomas.
Hemoftalmo priežastys:
- diabetinė retinopatija;
- tinklainės plyšys, atšoka;
- tinklainės venos okliuzija;
- amžinė geltonos dėmės degeneracija;
- kraujo ligos;
- trauma;
- intraokuliniai augliai;
- Ilso liga;
- įvairios kitos priežastys (neišnešiotų naujagimių retinopatija, Hippel-Lindau sindromas, radiacinė retinopatija, hipertenzija).
Nustačius stiklakūnio hemoragiją, nutraukiami kraują skystinantys medikamentai, atliekami tyrimai galimai priežasčiai nustatyti ir ji kuo greičiau gydoma. Chirurginis kraujo pašalinimas – vitrektomija - atliekama tam tikrais atvejais.
Stiklakūnis
Stiklakūnis – tai akies obuolį užpildanti bei jo formą palaikanti želė konsistencijos masė, apribota specialia plona membrana bei esanti tarp lęšiuko ir tinklainės. Užima apie tris ketvirtadalius viso akies tūrio, ~99% sudaro vanduo.
Stiklerio sindromas
Stiklerio sindromas – tai įgimta progresuojanti jungiamojo audinio liga, dar vadinama artro-oftalmopatija. Jį sukelia tam tikro geno mutacija. Paveldimas autosominiu dominantiniu keliu su pilna penetracija.
Stiklerio sindromas susijęs su akių pažeidimu - aukšto laipsnio trumparegyste , tinklainės plyšiais ir atšoka, kurtumu, veido ypatybėm – mažu viršutiniu žandikauliu, plokščia nosies nugarėle, judėjimo aparato pokyčiais – artropatija, sąnarių hiperlankstumu, mitralinio širdies vožtuvo prolapsu. Stiklerio sindromas yra dažniausia paveldima tinklainės atšokos priežastis vaikų amžiuje. Yra skiriami trys šio sindromo tipai – dviem iš jų būdingi tiek akių, tiek sisteminiai pokyčiai, trečiojo tipo Stiklerio sindromui būdingi tik sisteminiai pažeidimai, be akių pakenkimo.
Esant aukšto laipsnio trumparegystei skiriama korekcija akiniais ir kontaktiniais lęšiais, tinklainės išplonėjimo sritys atribojamos lazeriu siekiant išvengti atšokos. Tinklainės atšoka gydoma chirurginiu būdu.
Sturge-Weber Sindromas
Sturge-Weber Sindromas – sindromas, kuriam būdingos įgimtos hemangiomos odoje bei centrinėje nervų sistemoje:
- Vienos pusės veido, vokų odos bei poodžio angiomos, dar vadinamas laipsniniu apgamu (naevus flammeus);
- Įgimta glaukoma nustatoma apie 25-30% pacientų, iš jų didesnei daliai ji pasireiškia per pirmus dvejus metus. Dažniau glaukoma nustatoma, kai angioma formuojasi vokuose. Jos priežastis – nepilnai išsivystę priekinės kameros kampo struktūros (per kurias normoje turėtų nutekėti akies vidinis skystis);
- Gyslainės hemangioma (40-50% atv.), rainelės heterochromija (skiriasi akių rainelės spalvos) (apie 10% atv.), plačios, vingiuotos junginės bei episklerinės kraujagyslės;
- Smegenų dangalų hemangioma, galinti sąlygoti epileptinių priepuolių, parezių atsiradimą. Protinio vystymosi sutrikimas nustatomas iki 60% pacientų.
Nustačius sindromą (hemangiomos būna įgimtos), atliekamas pilnas oftalmologinis ištyrimas. Gydoma įgimta glaukoma, dažniausiai chirurgiškai. Regos blogėjimą sąlygoja sunkiai gydoma glaukoma, tinklainės atšoka, ambliopija.
T
Tiklainės atšoka
Tiklainės atšoka (TA) – tinklainės atsiskyrimas nuo po ja esančių akies audinių, tiksliau - tinklainės sensorinės dalies atsiskyrimas nuo tinklainės pigmentinio epitelio.
Pagal patogenetinį mechanizmą tinklainė gali būti sąlygota tinklainės plyšių (regmatogeninė, arba pirminė TA), dėl kurių atsiranda sąlygos skysčiams patekėti po tinklainės sensoriniais sluoksniais, arba atsirasti nesant plyšių, dėl kitų priežasčių: stiklakūnio trakcijos (trakcijinė TA), gyslainės auglių, akies uždegimo, sisteminių priežasčių (eksudacinė TA).
Dažniausiai pasitaiko regmatogeninė TA. Jos dažnis bendroje populiacijoje yra apie 1:10000 per metus, apie 10% atvejų atsiranda abiejose akyse. Tinklainės plyšiai dažniausiai atsiranda jau pakitusiose tinklainės vietose, t.y. ten, kur susiformuoja degeneraciniai pakitimai – grotelinė, „sraigės pėdsako“ degeneracija, degeneracinė retinošizė. Iki 40% visų tinklainės atšokų atsiranda trumparegėse akyse – kuo didesnė trumparegystė, tuo ši rizika didesnė, ypač jei šalia trumparegystės dar yra nustatomos minėtos degeneracijos, užpakalinė stiklakūnio atšoka, difuzinė chorioretinalinė atrofija.
Trakcijinė tinklainės atšoka susiformuoja dėl sąaugų tarp stiklakūnio bei pakitusios tinklainės. Dažniausios priežastys yra diabetinė retinopatija, neišnešiotų naujagimių retinopatija, pjautuvinė anemija, kiaurinė užpakalinio akies poliaus trauma ir kt.
Eksudacinė tinklainės atšoka yra rečiausiai pasitaikanti, ji atsiranda dėl priežasčių, pažeidžiančių tinklainės pigmentinį epitelį – to pasekoje skystis patenka po sensorine tinklaine ir ją atkelia. Tai gali atsitikti dėl gyslainės auglių, akies uždegimo (užpakalinio sklerito, uveito), sisteminių priežasčių (hipertenzinės krizės, hipoproteinemijos), uvealinio efuzinio sindromo.
Įvykus TA žmogus dažnai pirmiausia pastebi drumsteles prieš akį, blykčiojimus akyse, o vėliau atsiranda akipločio defektas - tarsi užuolaida ant akies. TA nustatomas įvertinus regą, akiplotį, apžiūrėjus akių dugną, atlikus tyrima ultragarso aparatu (ypač esant drumstoms terpėms).
Tinklainės atšokos gydymas yra chirurginis, ir kuo ankstyvesniame TA susiformavimo etape operacija yra atliekama, tuo geresnės pooperacinės išeitys. Regėjimo išeitys po gydymo įvairios – nuo tokio, koks buvo prieš TA, iki labai prasto. Tai priklauso nuo TA atšokos dydžio, ar buvo atšokusi centrinė dalis, kiek laiko nuo TA iki operacijos praėjo.
Tinklainė
Tinklainė – iš vidaus akies obuolį išklojanti šviesai jautri plona plėvelė. Joje specialių receptorių pagalba vaizdinis impulsas pakeičiamas į nervinį impulsą ir nerviniais regos takais perduodamas smegenų žievei.
Tinklainės storis yra apie 0,5mm, jis didžiausias centre, o į periferiją tinklainė plonėja iki 0,1mm.
Viso tinklainėje yra išskiriama dešimt sluoksnių. Ko gero svarbiausias – kūgelių bei stiebelių sluoksnis, kuriame išsidėstę tinklainės fotoreceptoriai. Paprastai tinklainėje yra apie 7 mln. kūgelių ir daugiau nei 100 mln. stiebelių. Kūgeliai išsidėstę pagrinde tinklainės centrinėje dalyje ir yra atsakingi už matymą ryškioje šviesoje bei spalvų juslę. Jų funkciją atspindi regos aštrumas bei spalvų juslė. Žmogus turi trichromatinį regėjimą, t.y. jo tinklainėje esti trijų skirtingų tipų kūgelių, jautrių raudonai, mėlynai ir žaliai spalvai. Stiebeliai išsidėsto labiau periferijoje ir jie atsakingi už matymą prietemoje, naktį. Iš kūgelių bei stiebelių sluoksnio signalas toliau kitais sluoksniais pereina iki ganglinių ląstelių, kurių aksonai formuoja regimąjį nervą. Šiuo nervinis impulsas keliauja į regos centrus galvos smegenyse.
Anatomiškai tinklainėje išskiriamos dalys:
- Centrinė tinklainės dalis - geltonoji dėmė - apie 5,5 mm dydžio sritis. Geltonojoje dėmėje esti didžiausias kūgelių tankis, o jos pačiame centre, foveoloje, stiebelių visai nėra. Todėl ši vieta tinklainėje jautriausia šviesai. Gelsvą atspalvį jai suteikia tam tikri intarpai tinklainės ląstelėse.
- Regimojo nervo diskas - randasi kiek link nosies nuo geltonosios dėmės, jo skersmuo apie 1,8 mm. Šioje vietoje nėra fotoreceptorių sluoksnio, todėl tiriant akiplotį čia nustatoma akloji dėmė. Regimuoju nervu eina apie 1,2 mln. nervinių skaidulų.
- Tinklainės periferija – jos pokyčius funkciškai įvertiname tirdami akiplotį.
Tinklainės arterijos okliuzija
Tinklainės arterijos okliuzija (TAO) – tai centrinės tinklainės arterijos ar jos šakos užsikimšimas trombu ar embolu.
Dažniausia priežastis (apie 80% atvejų) – aterosklerozės sukelta trombozė arterijos įėjimo į akį vietoje. Riziką aterosklerozei vystytis didina arterinė hipertenzija, cukrinis diabetas, nutukimas, aukštas mažo tankio cholesterino kiekis, rūkymas bei nejudrus gyvenimo būdas.
Embolai dažniausiai atkeliauja iš miego arterijos ar žymiai rečiau iš aortos, ir gali būti cholesterininiai, kalcifikuoti ar fibrininiai. Embolai gali atkeliauti ir iš širdies bei nuo jos vožtuvų.
Kitos retos priežastys yra gigantinių ląstelių arteriitas, sisteminė raudonoji vilkligė, migrena (labai retai), kraujo krešumo sutrikimai – antifosfolipidinis sindromas, policitemija, hiperhomocisteinemija.
Centrinės TAO simptomai yra staigus, per kelias sekundes atsiradęs neskausmingas vienpusis ryškus matymo pablogėjimas. Apie 94% žmonių tokiais atvejais mato tik šviesą ar gali skaičiuoti pirštus. Kartais tokiems žmonėms jau yra buvę praeinančių laikinų matymo sutrikimų. Užsikimšus arterijos šakutei, staiga “iškrenta” dalis akipločio.
Esant centrinės TAO akių dugne matoma pablyškusi tinklainė, o geltonos dėmės centre – raudona dėmė (vyšnios kauliuko simptomas), būna aferentinis vyzdžio defektas, susiaurėję tinklainės arteriolės, kraujo segmentacija arteriolėse, retai matomas pats embolas arterijoje. Esant tinklainės arterijos šakos okliuzijai, minėti požymiai apima vieną tinklainės šaką.
Gydymo taikymas gal būti efektyvus jį pradėjus per pirmas kelias valandas nuo simptomų atsiradimų. Rekomenduojamas akies masažas, priekinės kameros paracentezė, intraokulinio spaudimo mažinimas lašais ir sisteminiais vaistais, hiperventiliacija į popierinį maišelį, kad sukelti respiracinę acidozę ir kraujagyslių išsiplėtimą. Kai kuriose klinikose atliekamas embolo pašalinimas iš arterijos chirurginiu metodu. Pakartotinis akių ištyrimas reikalingas stebėti dėl galimos rainelės, regos nervo disko ar priekinės kameros kampo neovaskuliarizacijos, kuri išsivysto iki 20% atvejų po TAO.
Nustačius TAO svarbus paciento bendras ištyrimas, kad nustatytų embolijos priežastį bei šaltinį ir jį pašalinti.
TAO regos prognozė yra bloga – vidiniai tinklainės sluoksniai atrofuojasi, o regos nervo atrofija lemia funkcionalaus matymo praradimą.
Tinklaines periferinės degeneracijos
Tinklaines periferinės degeneracijos – tai tinklainėje atsiradę specifiniai pakitimai, kurių dalis gali būti susiję su didesne tinklainės atšokos rizika. Pagal savo klinikinę reikšmę, periferinės tinklainės degeneracijos (TD) skiriamos į galinčias predisponuoti tinklainės atšoką ir kliniškai nereikšmingas.
Tinklainės atšokos riziką didina šios degeneracijos:
- grotelinė degeneracija – pasitaiko apie 8% žmonių bendroje populiacijoje ir yra svarbi tinklainės atšokos priežastis jaunų trumparegių tarpe. Dažniau pasitaiko esant Marfano, Stiklerio, Ehlers-Danlos sindromams. Pakitimai dažnai aiškių ribų, verpsto formos tinklainės išplonėjimai, neretai randami abiejose akyse. Dažniausiai grotelinė degeneracija nesukelia jokių simptomų. Kartais, atsiradus atrofiniams plyšiams galimas plaukiojančių drumsčių atsiradimas priešais akį, žaibavimas;
- sraigės pėdsako degeneracija – atrodo kaip aiškių ribų “apšalusios” tinklainės sritys, kartais jos ribose susifomuoja plyšiai;
- “baltuma be impresijos” – gali komplikuotis gigantiniais tinklainės plyšiais;
- degeneracinė retinošizė – tai sensorinės tinklainės išsisluoksniavimas, kurios tam tikras tipas labai retai gali komplikuotis tinklainės atšoka.
Periferinės TD, nesusiję su tinklianės atšokos rizika ir nesukeliančios paprastai jokių klinikinių simptomų, yra:
- mikrocistinė degeneracija;
- sniego dribsnių degeneracija – pasireiškia difuziškai išsibarsčiusiom gelsvai baltom dėmelėm tinklainės periferijoje;
- grindinio tipo degeneracija – tai aiškių ribų chorioretinalinės atrofijos plotai, gan dažnai randami sveikose akyse;
- medaus korio degeneracija – tai su amžiumi susijusios apie kraujagysles einančios pigmentacijos tinklas;
- oralinė pigmentinė degeneracija – matoma vyresnių pacientų tarpe, kaip hiperpigmentacijos juostos, einančios šalia ora serrata (tai tam tikra tinklainės sritis).
Tinklainės venos trombozė
Tinklainės venos trombozė (TVO) – centrinės tinklainės venos ar jos šakos užsikimšimas trombu, būdingas vyresnio amžiaus asmenims. TVO prieažastis yra greta einančios arterijos aterosklerozė, nes tokia sustorėjusi arterija spaudžia gretimą veną ir dėl kraujos tėkmės pakitimų venoje formuojasi trombas. Rizikos faktoriai TVO yra arterinė hipertenzija, vyresnis amžius, cukrinis diabetas, padidėjęs cholesterino kiekis kraujyje, padidėjęs akių spaudimas. Vaskulitas, sarkoidozė, Wegenerio granuliomatozė, padidėjusio kraujo krešumo būklės (policitemija, leukemija, limfoma, antisfofolipidinis sindromas), peroralinių kontraceptikų vartojimas, lėtinis inkstų nepakankamumas dažniau sąlygoja TVO jaunesnio amžiaus žmonėms, t.y. iki 50 metų.
Centrinės TVO yra skiriama į dvi grupes – išeminė ir neišeminė.
Esant išeminei TVO matymas yra labai blogas (paprastai mežesnis nei 0,05) su koncentriniu akipločio susiaurėjimu. Nustatomi žymūs pakitimai tinklainėje – plačios kraujosrūvos, daugybiniai vatą primenantys židiniai, venos plačios, labai vingiuotos, dažnai būna reliatyvus aferentinis vyzdžio defektas. Matymo prognozė yra bloga. Rainelės neovaskuliarizacija vystosi apie 50% atvejų per pirmus 2-4 mėn. nuo ligos pradžios ir negydoma lemia neovaskulinės glaukomos atsiradimą.
Neišeminė TVO yra dažniausiai pasitaikanti, apimanti iki 75% visų TVO atvejų. Neišeminei TVO būdingas ne toks ryškus regos sumažėjimas (paprastai geresnis nei 0,05), mažesni akių dugno pokyčiai, nebūna aferentinio vyzdžio defekto, gali būti geltonos dėmės paburkimas. Neišeminės TVO požymiai išnyksta per maždaug 6-12 mėnesių, tačiau apie 15% asmenų per 4 mėnesius atsiranda išeminė TVO. Esant neišeminei centrinės TVO matymo prognozė yra nebloga – rega atsistato pilnai ar bevei iki normos iki 50% atvejų. Likusios blogos regos dažniausia priežastis yra lėtinis geltonos dėmės paburkimas. Matymo pognozė priklauso nuo regos ligos pradžioje. Jei matymas buvo mažesnis nei 0,1, regos prognozė yra bloga, o jei geresnis nei 0,3 – prognozė dažniausiai gera.
Esant tinklainės venos šakos okliuzijai matymas gali būti įvairus, priklauso nuo to, kiek pažeidžiama geltonoji dėmė. Kartais gali atsirasti mirguliavimas, metamorfopsijos (vaizdi kraipymas), reliatyvus akipločio defektas. Akių dygne nustatomi kurio nors vieno tinklainės sektoriaus pakitimai - kraujosrūvos, paprastai neišplintančios už horizontalios centrinės linijos, vatą primenantys židiniai, tinklainės edema. Matymo prognozė palyginus nebloga, apie pusės asmenų matymas atsistato bent iki 0,5. Dažniausios blogo matymo priežastys yra lėtinė geltonos dėmės edema ir tinklainės neovaskuliarizacija, kuri, jei negydoma, gali lemti stiklakūnio kraujosrūvų atsiradimą bei retai trakcinę tinklainės atšoką.
Nustačius TVO didžiausias dėmesys skiriamas bendrinių rizikos faktorių nustatymui ir gydymui. Pati TVO nėra gydoma, tačiau pacientai intensyviai sekami ir prireikus gydomos TVO komplikacijos – lėtinis geltonos dėmės paburkimas ir neovaskuliarizacija.
Toksokarozė
Toksokarozė – liga, sukeliama apvaliosios kirmėlės, natūraliai gyvenančios šunų žarnyne Toxocara canis. Žmogus užsikrečia suvalgęs parazito kiaušinėlių, kurie patenka per nešvarias rankas ar kiaušinėliais užkrėstą maistą. Parazito kiaušinėliai į aplinką patenka su šunų išmatomis ir gali išlikti daugelį metų gyvybingi. Žmogaus žarnyne iš kiaušinėlių išsirita lerva, kuri pragraužia žarnos sienelę ir kraujagyslėmis nukeliauja į įvairius organus – kepenis, plaučius, odą, smegenis, akis. Lervai mirus kyla aplinkinių audinių uždegiminė reakcija. Kliniškai infekavimasis toksokaroze pasireiškia vidaus organų uždegimu (lervais migruojant) ir akių pažeidimu – akių toksokaroze. Ligos klinikinių požymių išreikštumas priklauso nuo patekusių lervų kiekio ir alerginės organizmo reakcijos išreikštumo. Dažniausiai užsikrečia asmenys iki 20 metų.
Toksokarozė paplitusi visame pasaulyje. JAV beveik 14% populiacijos yra infekuoti toksokaroze, o bendrai Vakarų šalyse apie 2-5% miesto gyventojų ir 14,2-37% kaimo vietovių gyventojų yra infekuoti.
Sisteminė infekcija, dažniau paliečianti mažus vaikus, apie 2 m. amžiaus, gali pasireikšti nežymiai išreikštais simptomais – kosuliu, pilvo skausmu, galvos skausmu, miego bei elgesio sutrikimu, padidėjusiais limfmazgiais bei kepenimis. Migruojanti lerva gali sukelti simptomus priklausomai nuo pažeisto organo: karščiavimą, apetito praradimą, svorio kritimą, patekus į plaučius - kosulį, dusulį, sunkumą krūtinėje, bronchospazmą, plaučių uždegimą, kepenis - pilvo skausmą, kepenų padidėjimą, odoje – bėrimus, smegenyse – encefalito ir meningito simptomus ar net traukulius.
Akių toksopalzmozė atsiranda kitu atžvilgiu sveikiems vyresniems vaikams ar jauniems suaugusiems žmonėms:
- lėtinis visų akies dangalų uždegimas pasireiškia 2-9 metų amžiuje vienos akies matymo pablogėjimu, žvairumu, baltu vyzdžiu. Apžiūrint nustatomi priekinio uveito bei vitrito (stiklakūnio uždegimo) požymiai. Ši forma gali komplikuotis tinklainės atšoka, katarakta.
- užpakalinio poliaus centrinė granulioma atsiranda be aktyvaus uždegimo požymių, ryškiai pablogina matymą, nes susiformuoja geltonojoje dėmėje. Periferinė granulioma formuojasi tinklainėje suaugusiame amžiuje ir gali būti asimptominė ar labai pabloginti regą dėl geltonos dėmės randėjimo ar tinklainės atšokos.
Toksokarozė gali būti įtarta esant lėtiniam eozinofilų kiekio padidėjimui kraujyje, klinikiniams simptomams bei teigiamiems serologiniams testams.
Dažniausiai toksokarozės eiga gėrybinė, nors smegenų pažeidimas gali lemti rimtą sveikatos sutrikimą, o akių toksoplazmozė gali lemti aklumą.
Toksokarozė gydoma specifiniais vaistais, taip pat gydomi konkretūs sisteminiai pažeidimai.
Toksoplazmozė
Toksoplazmozė – tai infekcinė liga, sukeliama intraląstelinio parazito Toxoplasma gondii. Šios ligos paplitimas skiriasi skirtingose šalyse, tačiau manoma, kad šiaurinėse vietose iki 10% gyventojų yra infekuoti šia liga, o tropinėse valstybėse iki pusės gyventojų yra infekuoti.
Tikrasis šio parazito šeimininkas yra katė, o kiti gyvūnai (naminiai galvijai, pelės) bei žmogus yra tarpiniai šeimininkai. Žmogus toksoplazmoze gali užsikrėsti valgydamas nepakankamai termiškai apdorotą mėsą (kiaulieną, avieną, jautieną) ar per nešvarias rankas, užkrėstas kačių fekalijom. Pastaruoju atveju užsikrečiama su kačių išmatom pašalintom parazito sporocistom. Taip pat toksoplazmozė gali būti perduota per placentą vaisiui nėštumo metu, jei moteris užsikrėtė šiuo parazitu būdama nėščia (apie 40% nėštumo metu užsikrėtusių moterų). Jei moteris užsikrečia prieš nėštumą, vaisius nepažeidžiamas.
Inkubacinis ligos periodas (laikas nuo užsikrėtimo iki pirmų ligos simptomų pasireiškimo) gali trukti nuo kelių dienų iki kelių savaičių. Apie 80% asmenų, naujai užsikrėtusių toksoplazmoze, gali neturėti jokių simptomų ir net nežinoti sergantys. Kitais atvejais gali pasireikšti bendro peršalimo simptomai: karščiavimas, bendras negalavimas, raumenų ir sąnarių skausmas, galvos bei gerklės skausmas, odos bėrimas, padidėję limfmazgiai. Žmonėms, kurių imunitetas pažeistas (sergant AIDS ar geriant imunitetą slopinančius vaistus), toksoplazmozė gali sukelti ryškius simptomus ir netgi baigtis mirtimi. Liga diagnozuojama nustačius antikūnius prieš toksoplazmozės sukėlėją kraujyje.
Įgimtos toksoplazmozės pažeidimas gali būti įvairus ir priklauso nuo nėštumo laiko, kada vaisius buvo užkrėstas. Ankstyvajame nėštumo periode toksoplazmozė gali lemti vaisiaus žūtį bei persileidimą. Vėlesniu periodu užsikrėtus naujagimiui gali pasireikšti hidrocefalija, paralyžius, vidaus organų pažeidimas, traukuliai. Tačiau dalis įgimtos toksoplazmozės atvejų gali neturėti ryškių klinikinių simptomų naujagimystės periode ir būti nustatyti vėlesniame amžiuje radus tinklainės randus po persirgto toksoplazminio retinito, ar išsivysčius neurologiniams simptomams. Atliekant kompiuterinę tomografiją gali būti nustatomi intrakranijiniai kalcifikatai.
Toksoplazminis akių pažeidimas pasireiškia tinklainės uždegimu (retinitu). Kai kuriais atvejais retinitas gali atsirasti dėl prenatalinės infekcijos reaktyvacijos (kai vaisius buvo užkrėstas nėštumo metu), bet dažniausiai vystosi užsikrėtus toksoplazmoze jau po gimimo. Pasikartojantys uždegimai būdingiausi 10 - 35 metų amžiuje. Vystantis tinklainės uždegimui pablogėja vienos akies rega, atsiranda plaukiojančios drumstys, šviesos baimė. Apžiūrint akis matomos drumstys stiklakūnyje, uždegiminis židinys ar keli tinklainėje, dažniau centrinėje dalyje. Neretai šviežias židinys atsiranda šalia senojo rando. Jei žmogaus imunitetas nepažeistas, gijimas užtrunka apie 6 - 8 savaites, o stiklakūnio drumstys išlieka dar ilgiau. Židinio vietoje formuojasi tinklainės randas. Po pirmo retinito epizodo, apie 50% asmenų uždegimas pasikartoja 3 metų bėgyje. Iki ketvirtadalio sergančiųjų toksoplazminiu retinitu, rega lieka bloga dėl rando susiformavimo geltonos dėmės srityje (tinklainės centre, jautriausioje šviesai tinklianės dalyje), antrinio regos nervo pažeidimo.
Ūmiais atvejais toksoplazmozė gydoma specifiniais antibakteriniais preparatais.
Toliaregystė
Toliaregystė – tai tokia refrakcijos yda, kai lygiagretūs šviesos spinduliai, perėję akies optinę sistemą, susikerta įsivaizduojamoje erdvėje už tinklainės. Tokia akimi daiktai matomi neryškiai tiek iš arti, tiek iš toli. Tai dažniausiai pasitaikanti refrakcijos yda.
Yra skiriami trys toliaregystės laipsniai: nedidelė toliaregystė iki 2D, vidutinė iki 5D, didelė ≥5D.
Nedidelio laipsnio toliaregiai gali neturėti jokių nusiskundimų. Tokie žmonės jauname amžiuje dėl akomodacijos (akis tarsi pati pakoreguoja esamą nedidelę toliaregystę) gerai mato tiek į tolį, tiek iš arti ir net neįtaria esantys toliaregiai.
Didesnio laipsnio nekoreguota toliaregystė lemia ne tik blogą regėjimą, bet gali sąlygoti akių bei galvos skausmų atsiradimą, šviesos baimę, nervingumą.
Toliaregiai turi didesnį polinkį sirgti lėtiniu blefaritu (vokų krašto uždegimu), konjunktyvitu (akies paviršių išklojančios plėvelės uždegimu).
Toliaregystė koreguojama išgaubtais (pliusiniais) akinių lęšiais, kontaktiniais lęšiais, eksimeriniu lazeriu (LASIK), kondukcine bei termine lazerine keratoplastika, intraokuliniais metodais implantuojant į akies vidų dirbtinį lęšiuką.
Tolosa-Hunt sindromas (THS)
Tolosa-Hunt sindromas (THS) – skausminė oftalmoplegija – tai uždegiminių pokyčių akytame antyje ir/ar viršutinio akiduobės plyšio srityje sukeltų simptomų kompleksas. Uždegimo priežastis nėra aiški, kartais liga prasideda kartu su kitomis autoimuninėmis ligomis – Hašimoto tiroiditu, autoimunine neutropenija. Sindromas labai retas, tarp vyrų ir moterų paplitęs vienodai. Klinikinius simptomus sukelia uždegimas, iš akytojo ančio išplitęs į greta esančius audinius, kraujagysles, nervus: vidinę miego arteriją, perikarotidines trišakio nervo skaidulas, II, IV, V, VI galvinius nervus bei regos nervą. Nuo to, kurioje vietoje susiformuoja uždegiminis infiltratas, priklauso, kurie galviniai nervai bus pažeisti ir kokie simptomai pasireikš.
THS simptomai:
- Stiprus, dažniausiai nuolatinis akiduobės skausmas;
- Kartu su skausmu ar kiek vėliau atsiradęs akių judesių sutrikimas dėl III, IV, VI galvinių nervų, įnervuojančių akies judinamuosius raumenis, pažeidimo. Dėl to vaizdas žiūrint abiem akim dvejinasi;
- Matymo pablogėjimas dėl regos nervo pažeidimo;
- Jutimo sutrikimas kaktos srityje dėl trišakio nervo I šakos pažeidimo (retai kartu pažeidžiama ir II šaka);
- Savaiminis pagerėjimas bei ligos pasikartojimas, kartais kitoje akyje ar pažeidžiant kitus galvinius nervus;
- Gaunamas geras greitas gydymo kortikosteroidais poveikis;
- Uždegimo procesui išplitus į hipofizės sritį, gali vystytis necukrinis diabetas bei hipoadrenalizmas.
THS diagnozė nustatoma atmetimo būdu, nes panašius simptomus gali sukelti ir kiti akytojo ančio srityje esantys pakitimai (meningeoma, limfoma, sarkoidozė). Gydoma skiriant sistemiškai kortikosteroidų preparatus. Nuskausminantis poveikis pasireiškia per 1-3 paras, nervų funkcija atsistato per ilgesnį laiką (iki 1,5 mėn.). Ligos eiga gėrybinė, dažnai net ir be gydymo pakitimai būna grįžtami.
Tonometrija
Tonometrija – akispūdžio matavimas. Yra skiriamos dvi tonometrijos rūšys:
- aplanacinė – paremta jėgos, reikalingos suplokštinti ragenos paviršių, matavimu. Tokiu principu paremtas daugumos klinikinėje praktikoje naudojamų tonometrų veikimas. Iš jų seniausiai naudojamas Maklakovo tonometras – pacientui gulint nujautrinama akis vietiniu anestetiku, ant jos dedamas svarelis. Duomenys atspaudžiami popieriuje. Vienas tiksliausių ir pasauly dažniausiai naudojamų tonometrų yra Goldmano aplanacinis tonometras. Tonometrija atliekama pacientui sėdint prie plyšinės lempos. Nujautrinus akį bei įlašinus fluoresceino, prie akies priglaudžiama prizmė, kuri ragenos paviršiuje įspaudžia du pusmėnulius. Oftalmologas reguliuoja prizmės padėtį taip, kad gautų specifinį pusmėnulių susiėjimą ir pagal tai sprendžiama, koks yra akispūdis. Šis tonometras yra tikslus, tačiau naudojimui reikalingi įgūdžiai. Aplanaciniai yra ir portatyviniai nešiojami tonometrai (pvz. Tono- Pen).
- impresinė – paremta jėgos, reikalingos įspausti rageną, matavimu. Tokiu principu paremtas ir plačiai Lietuvoje naudojamas Schiotz‘o tonometras. Tonometrija atliekama pacientui gulint bei nujautrinus akį vietiniu anestetiku. Schiotz‘o tonometras parodo, kiek įspaudžiama ragena naudojant žinomą svorį, o tonometro parodymai milimetrais pagal specialias lenteles perskaičiuojami į akispūdžio dydį. Šį tonometrą palyginus paprasta naudoti, nereikia jokių papildomų apratų (kaip pavyzdžiui Goldmano tonometrijai reikalinga plėšinė lempa).
Pastaruoju metu pirminiam tyrimui gan plačiai naudojami nekontaktiniai oro srovės tonometrai. Tonometrija atliekama pacientui sėdint, nėra reikalinga anestezija.
Topografija
Topografija – videokeratografija ar ragenos žemėlapio nustatymas – specialiu kompiuteriniu prietaisu nustatomas ragenos gaubtumas, jo taisyklingumas. Svarbus atliekant refrakcines operacijas eksimeriniu lazeriu, taip pat diagnozuojant kai kurias ligas, pvz. keratokonusą.
Trumparegystė
Trumparegystė – tai gana dažnai pasitaikanti refrakcijos yda, kuomet lygiagretūs šviesos spinduliai, perėję akies optinę sistemą, susikerta prieš tinklainę. Tai atsitinka, kai akies laužiamoji galia yra per didelė jos ašiai, tai yra spinduliai, perėję per akies optinę sistemą, susikerta nepasiekę tinklainės. Tokia akimi toliau esantys daiktai matomi neryškiai, tačiau esant nedidelio bei vidutinio laipsnio trumparegystei žmogus gerai mato įprastiniu skaitymo atstumu be jokios korekcijos.
Medicinos terminologijoje taip pat vartojamas terminas miopija. Jį pirmasis panaudojo Galenas, pastebėjęs, kad blogai į tolį matantys žmonės prisimerkia („myien“ reiškia užmerkti, „ops“ – akis).
Trumparegystė gali prasidėti įvairiame amžiuje. Dažniausiai ji prasideda vyresniems nei 6 metų vaikams, mokykliniais metais (vadinamoji mokyklinė trumparegystė). Kartais nustatoma naujagimiams ar kūdikiams (įgimta trumparegystė), ar prasideda suaugusiame amžiuje (ankstyvos ar vėlyvos pradžios suaugusiųjų trumparegystė).
Klinikiniu požiūriu išskiriama nedidelė (I°) trumparegystė iki -3,0D, vidutinė (II°) nuo -3,0 iki -6,0D ir aukšto (III°) laipsnio ≥-6,0D. Jei trumparegystė padidėja ≥1,0D per metus, ji vadinama greitai progresuojančia trumparegyste.
Priežastys, lemiančios trumparegystės atsiradimą bei progresavimą, nėra pilnai ištirtos. Manoma, kad didžiausią reikšmę turi genetinių bei aplinkos faktorių sąveika (pavyzdžiui, ilgas darbas žiūrint iš arti). Diskutuojama apie mitybos, kalcio bei vitaminų nepakankamumo, akių spaudimo reikšmę miopijos progresavimui.
Trumparegystė nėra išgydoma, ji koreguojama įgaubtais (minusiniais) akinių lęšiais, kontaktiniais lęšiais, įvairiais refrakcinės chirurgijos metodais (LASIK, PRK, LASEK, Epi-LASIK, intrarageninių žiedų implantavimu, intraokuline korekcija – įdedant į akies vidų dirbtinį lęšiuką). Kaip sustabdyti trumparegystės progresavimą, nėra vieno atsakymo. Kadangi yra daug duomenų apie ilgo artimo darbo bei akomodacijos įtaką trumparegystei, svarbus regimojo darbo režimas: išlaikyti atstumą nuo knygos ~35 cm, kas ~40 min. įtempto regimojo darbo daryti pertraukėlę, skaitant naudoti ne tik vietinį, bet ir bendrą patalpos apšvietimą.
U
Uveitas
Uveitas – tai terminas, skirtas uždegimui akies kraujagysliniame dangale (uogenoje) nusakyti. Kadangi kraujagyslinį dangalą sudaro kelios struktūros, pagal tai, kurioje iš jų uždegimas yra, skiriama: iritas (uždegimas rainelėje), ciklitas (uždegimas krumplyne) bei choroiditas (uždegimas gyslainėje). Dažnai uždegimas neapsiriboja viena struktūra, ir tada kalbama apie iridociklitą (rainelės ir krumplyno uždegimą) ar panuveitą, kai uždegimas išplinta visose struktūrose. Dažniausiai pasitaiko priekinis uveitas (iritas, iridociklitas), apie 75% visų uveitų, vidurinis uveitas (pars planetas, t.y. krumplyno plokščiosios dalies uždegimas) apie 8% atvejų bei užpakalinis uveitas ar (choroiditas ar chorioretinitas) ar panuveitas 17% atvejų. Dažniausiai uveitas paliečia 20-50 m. amžiaus žmones, tačiau gali pasitaikyti bet kuriame amžiuje.
Uveito priežastys labai įvairios:
- Infekciją sukeliantys mikroorganizmai gali patekti iš išorės akies traumos ar operacijos metu.
- Įvairios infekcinės ligos gali tapti uveito priežastimi: toksoplazmozė, toksokarozė, sifilis, tuberkuliozė, herpetinė bei citomegalovirusinė infekcija.
- Neinfekcinės sisteminės ligos, kaip Bechčeto liga, autoimuninis artritas, Reiterio sindromas, psoriatinis artritas.
- Nežinomos kilmės specifiniai sindromai, kaip Fuchso uveitinis sindromas.
Uveitui būdingas akių skausmas, paraudimas, susilpnėjęs regėjimas, šviesos baimė, ašarojimas. Šie simptomai gali būti ir labai silpnai išreikšti. Kartais matomos plaukiojančios prieš akis musytės, gali atsirasti vyzdžio formos netaisyklingumas. Ūmus uveitas gali tęstis 2-6 savaites.
Uveitas gydomas vietiniais bei sisteminiais priešuždegiminiais, vyzdį plečiančiais vaistais. Priklausomai nuo jį sukėlusios priežasties taikomas ir specifinis bendrinis gydymas.
V
Virusinis konjunktyvitas
Virusinis konjunktyvitas pasitaiko įvairiose amžiaus grupėse. Dažniausias sukėlėjas yra adenovirusas, nors taip pat pasitaiko Herpes simplex (HSV) bei Varicella zoster (VZV), picornavirusų bei poxvirusų sukeltų konjunktyvitų. Retai akių junginės uždegimas kyla sergant bendrine virusine infekcija, kaip gripu, tymais, kiaulyte ir kt.
Virusinis konjunktyvitas paprastai tęsiasi ilgiau nei bakterinis konjunktyvitas, apie 2-4 sav. Jam būdingi specifiniai pakitimai junginėje bei padidėję paausio limfmazgiai.
Dažniausiai pasitaikanti adenovirusinė infekcija gali pasireikšti kaip:
- faringokonjunktyvalinė karštinė – ja dažniau serga vaikai, kartu stebima viršutinių kvėpavimo takų infekcija, karščiavimas. Akys labai parausta, paburksta vokai, atsiranda vandeningos išskyros, šviesos baimė, kraujosrūvos, pseudomembranos, kartais gali būti pažeidžiama ir ragena, padidėja paausio limfmazgiai. Liga tęsiasi apie porą savaičių;
- epideminis keratokonjunktyvitas – paprastai prasideda vienoje akyje, bet dažnai po trumpo laiko parausta ir kita akis. Požymiai panašūs į faringokunjunktyvalinės karštinės, tik nėra bendrinių simptomų. Ragenoje pakitimai atsiranda iki 80% atvejų, susiformavę subepiteliniai infiltratai gali išlikti keletą mėnesių ar net metų.
Abi ligos perduodamos tiesioginio bei netiesioginio kontakto metu (per rankas, rankšluosčius, baseino vandenį), todėl rekomenduojama sergantį žmogų izoliuoti nuo kolektyvo.
VZV sukeltas konjunktyvitas gali atsirasti pirminės infekcijos metu (susirgus vėjaraupiais) ar antrinės infekcijos metu. Paprastai pažeidžiama viena akis, kartu būna karščiavimas, pūslelinis bėrimas.
HSV dažniausiai sukelia uždegimą kūdikiams ir mažiems vaikams, nors gali pasitaikyti ir įvairaus amžiaus suaugusiųjų tarpe. Dažnai su akies paraudimu bei sudirgimu stebimi pakitimai voko odoje, jis paraudęs, paburkęs, su pūslelėm, gali būti pažeidžiama ir ragena.
Picornavirusai sukelia panašų į adenovirusinį konjunktyvitą, tik labiau būna išreikštos kraujosrūvos.
Virusinio konjunktyvito diagnozė dažniausiai nustatoma remiantis klinikiniu vaizdu.
Dažniausiai pasitaikančio adenovirusinio konjunktyvito gydymas yra simptominis – naudojamos dirbtinės ašaros, šalti kompresai, kraujagysles sutraukiantys vaistai, kartais steroidų bei antibiotikų lašai. VZV sukeltai infekcijai gydyti skiriami sisteminiai priešvirusiniai vaistai, HSV sukeltai – priešvirusiniai akių lašai.
Virusinio konjunktyvito gijimas ilgas, dažnai per pirmas 4-7 dienas simptomai ryškėja, o gijimas vyksta 2-4 sav. Subepiteliniai infiltratai ragenoje gali likti ir keletą mėnesių, ir jei jie esti centre – bloginti matymą.
Vitrektomija
Vitrektomija – tai stiklakūnio dalies ar viso stiklakūnio pašalinimo mikrochirurginė procedūra. Priekinė vitrektomija atliekama patekus stiklakūniui į priekinę akies dalį, pars plana vitrektomija atliekama siekiant pašalinti už lęšiuko esantį stiklakūnį (pars plana – tai akies anatominė sritis, esanti iš karto už rainelės tvirtinimosi vietos, per kurią operacijos metu kišami instrumentai į akies vidų). Vitrektomija atliekama siekiant pašalinti stiklakūnyje esančius svetimkūnius, dislokuoto lęšio fragmentus, krešulius ir kitas drumstis, atpalaiduoti susidariusias trakcijines jungtis tarp stiklakūnio ir tinklainės (esant proliferacinei vitroretinopatijai), taip pat siekiant prieiti prie tinklainės esant jos patologijai (atšokai, plyšiams, geltonosios dėmės skylei, diabetinei retinopatijai, epiretinalinei membranai). Operacijos pabaigoje stiklakūnio ertmė užpildoma oru, specialiomis dujomis, skysčiais ar silikono aliejumi. Vitrektomijos metu gali būti atliekamos ir kitos procedūros – tinklainės gydymas lazeriu, lęšiuko pašalinimas ir kt. Priklausomai nuo operacijos technikos yra rekomenduojamas specialus pooperacinis režimas.
W
Wyburn-Mason Sindromas
Wyburn-Mason Sindromas – apibūdinamas arterioveninėm anomalijom centrinėje nervų sistemoje ir tinklainėje. Sindromas yra įgimtas, nors nustatomas dažniausiai jau suaugusiame amžiuje (20-30m.):
- Tinklainėje randami pokyčiai įvairūs, nuo smulkių, sunkiai pastebimų arterioveninių jungčių iki stambių kekinių (racemozinių) hemangiomų. Stebimos plačios, labai vingiuotos tinklainės kraujagyslės;
- Akiduobėje gali būti racemozinė (kekinė) hemangioma – tada atsiranda pulsuojantis išverstakumas;
- Hemangiomos bei arterioveninės aneurizmos formuojasi smegenyse, dažniausiai pagumburio srity bei vidurinėse smegenyse. Tai gali sukelti traukulių priepuolius, hemiparezes, protinį atsilikimą, galvos skausmus ir kitus neurologinius simptomus. Galimas pakraujavimas iš smegenyse esančios hemangiomos.
Kadangi pokyčiai įgimti ir neprogresuoja, joks gydymas nėra taikomas.
Ž
Žvairumas
ŽVAIRUMAS – tai pastovus ar protarpinis vienos ar abiejų akių nukrypimas nuo tiesios padėties.
Žvairumas klasifikuojamas pagal amžių (įgimtas ar įgytas), fiksaciją (vienos akies ar pakaitinis), pagal nukrypimą (drauginis ar nedrauginis), ryšį su akomodacija (akomodacinis, dalinis akomodacinis, neakomodacinis), nukrypimo tipą ( link nosies (ezotropija), išorėn (egzotropija), aukštyn (hipertropija) ar žemyn (hipotropija).
Nėra nustatyta vienos žvairumo priežasties. Jo atsiradimą gali lemti inervacijos sutrikimas, anatominės, mechaninės, genetinės, akomodacinės ar refrakcinės priežastys. Kai kurie žvairumo tipai susiję su turima regėjimo yda, kiti - su neuroanatominiais pokyčiais smegenų žievėje.
Didesnė ambliopijos ir žvairumo rizika vaikams, kurių artimieji turi tokią akių patologiją. Studijos rodo, kad jei vienas tėvų žvairuoja, rizika žvairuoti vaikui padidėja iki 40%, jei abu tėvai, net iki 80%. Esant žvairumui, matoma nukrypusi pastoviai ar retkarčiais viena ar abi akys, gali būti blogas žvairuojančios akies matymas, nebūti erdvinio regėjimo. Vaikai skundžiasi neryškiu matymu, kartais galvos skausmais ar dvejinimusi, akių nuovargiu.
Kartais nustatomas pseudožvairumas – akių padėtis tik atrodo netaisyklinga dėl anatominių veido ar vokų ypatybių (plačios nosies šaknies, didelio ar mažo tarpvyzdinio atstumo, išreikštos trečiojo voko raukšlės, nenormalios kaukolės formos, išverstakumo, plataus vokų plyšio), tačiau tikrojo žvairumo nėra.
Tikrasis žvairumas gydomas koreguojant turimą refrakcijos ydą, skiriant akių mankštą, ortoptinius pratimus, dangstant akis, chirurgiškai koreguojant netaisyklingą akių padėtį.